诊断性前房穿刺指征:
- 眼内感染,抽取房水作微生物涂片、培养及药物敏感试验。
- 眼内异物性质作房水微量元素测定。
- 原发性或转移性眼内肿瘤作房水细胞学检查。
治疗性前房穿刺指征:
- 外伤或其他原因引起的前房出血,药物治疗无效或继发青光眼,暂时排出房水降低眼压。
- 前房积脓,药物治疗无效,排出积脓,并注入敏感的抗生素溶液。
- 视网膜中央动脉阻塞的初始阶段。
- 巩膜环扎术及玻璃体腔内注入膨胀气体后眼压升高。
- 眼前节化学伤后1~2小时内,排出房水内有害物质,更新房水。
- 前房内皮质残留,引起继发性青光眼者。
术前准备:遵循内眼手术术前常规准备。
麻醉:0.5%丁卡因滴眼1~2次,作表面麻醉、再用2%利多卡因结膜下局部浸润和球后麻醉。
手术步骤:
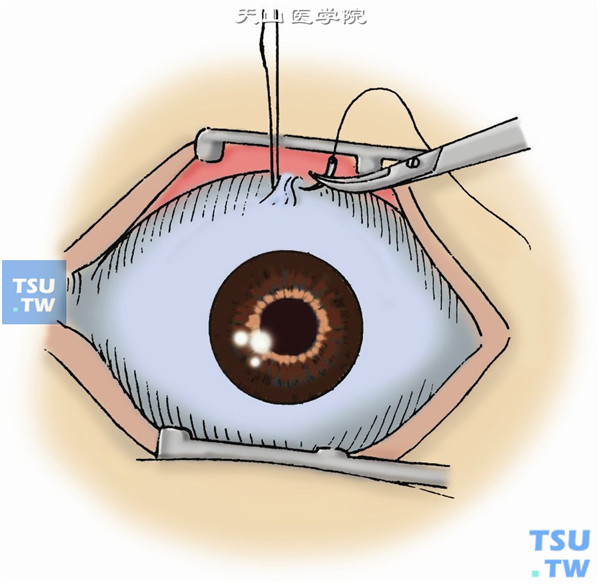
1.开睑器开睑或缝线开睑。
2.缝下直肌牵引线,用有钩镊夹住下直肌止端,将带5-0丝线的圆针经结膜,通过下直肌肌腱,缝合一针作牵引线(图1)。
3.作角膜切口。用固定镊夹持角膜缘外的球结膜及结膜下组织,以加强固定眼球。在下方偏颞侧角膜缘内距角巩膜缘1mm,或在6点钟处,用剃须刀小片或角膜刀,斜行切开角膜全层,约2.5~3mm(图2)。
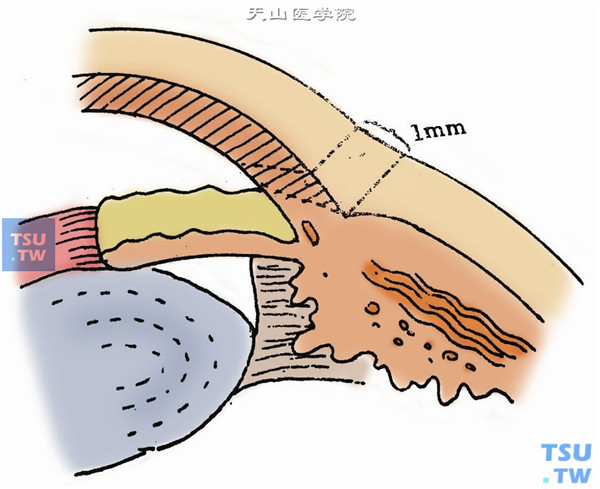
4.用虹膜整复器轻轻压迫创口后唇,缓慢排出房水(积血或积脓)。如要反复排出房水(或积血),则可在24小时后再次压迫创口后唇。如要抽取房水,应先作角膜板层切开,再用带四又二分之一号短针的注射器,穿破角膜,抽取房水(图3)。

术后处理:滴抗生素眼液和涂抗生素眼膏。单眼垫。
临床经验:
- 术前眼压较高者,术前半小时,应用20%甘露醇溶液250ml,快速静脉点滴;或术前2小时,口服醋甲唑胺(尼目克司)50mg,以降低眼压,减少术中并发症。
- 清洁结膜囊。用无菌生理盐水或抗生素溶液冲洗结膜囊,并滴抗生素眼液,以防止感染。
- 有出血倾向或虹膜新生血管者,术前应用止血药。
- 选择切口位置要适当。
- 角膜切开刀要锋利,避免误入角膜层间,否则需另作角膜切口。
- 穿刺时应适当固定眼球,穿刺不能过深,防止损伤晶状体。如有虹膜嵌顿或脱出创口应予整复。
- 如角膜切口>3mm者,应用10-0尼龙线间断缝合1~2针。术毕时球结膜下注射妥布霉素2万U(加入少量2%利多卡因)。或加用地塞米松2mg球结膜下注射。
- 散瞳。如无禁忌,术后可用0.5%托吡卡胺滴眼液滴眼,以散大瞳孔,并减轻虹膜炎症反应。
系统的医学参考与学习网站:天山医学院, 引用注明出处:https://www.tsu.tw/edu/6426.html
