老年糖尿病治疗的目标是既要控制高血糖,又要防止低血糖;全面控制糖尿病患者相关急、慢性并发症或合并症的危险因素,避免减少和延缓心脑血管疾病的发生和进展,提高老年糖尿病患者的生活质量和生存质量。
在制订老年糖尿病治疗方案前对患者状况应进行评估,主要包括有:
- 患者的预期寿命;
- 心理状态;
- 是否已有糖尿病慢性并发症与合并症及其程度;
- 急、慢性同存病的有无及其程度;
- 目前使用的各种药物及其对血糖的影响;
- 对治疗方案的接受能力和顺应性;
- 与家庭成员的关系如何;
- 家庭及个人的经济收入状况;
- 医疗费用如何开支及其承受能力。
2005年亚洲-太平洋地区2型糖尿病政策组颁布了糖尿病患者各项指标的控制目标(下表)。表中的各项数值既是干预的阈值,也是治疗的目标值。这些数值是理想的目标。但是,这些严格的目标数值可能不适合老年糖尿病患者,因为过度的强化降糖治疗产生的副作用可能要超出了其益处。因此,老年糖尿病患者不应该按照该版本的要求标准执行。
IDF亚洲-太平洋地区2型糖尿病各项指标的的控制目标(第4版)
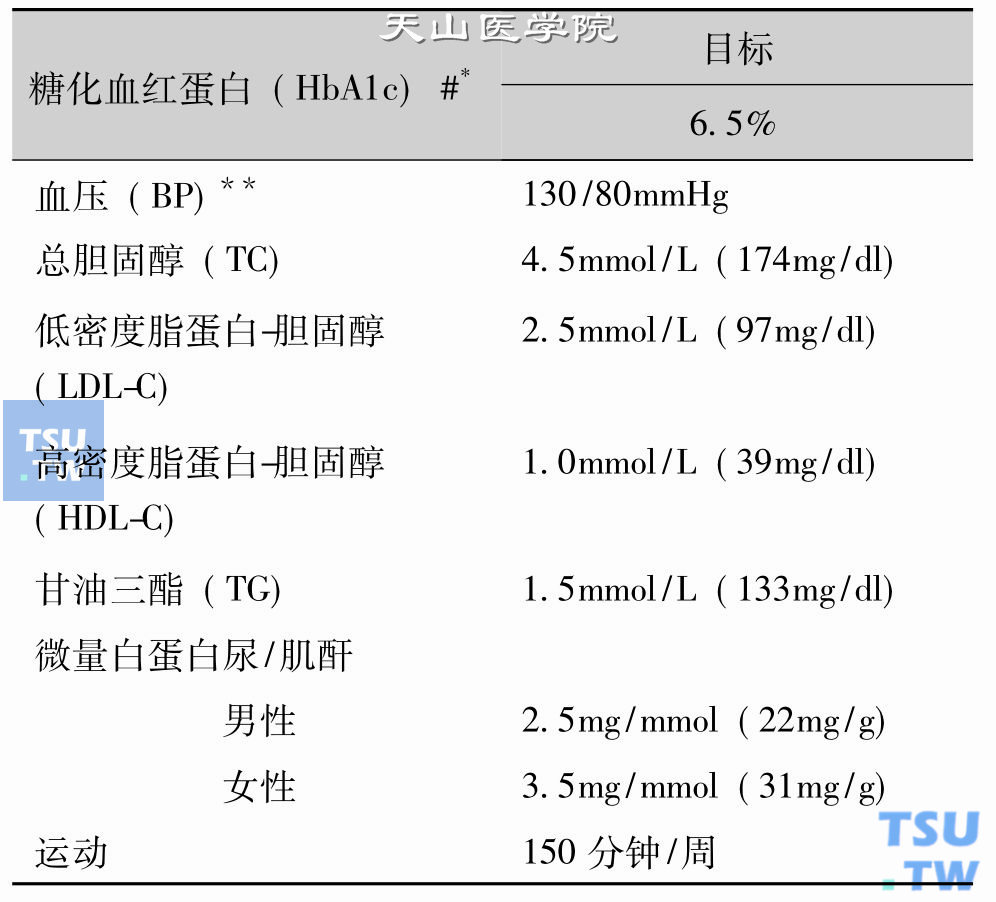
#此值出自于DCCT所使用的检查方法、*空腹/餐前血浆葡萄糖<110mg/dl(6. 1mmol/L)、餐后1~2小时血糖峰值<8mmol/L(<144mg/dl)、**尿蛋白>1g/24h的糖尿病患者血压<125/75mmHg
但是,老年糖尿病患者的血糖控制标准的宽严程度颇不一致,现在有几个版本供其参考。
- 为了防止低血糖,可参照上述标准略加放宽,即空腹血糖低于8. 3mmol/L(150mg/dl),餐后2小时血糖在11. 1mmol/L(200mg/dl)或再放宽至13. 9mmol/L (250mg/dl),HbA1c在8. 1%左右;TG<2. 0mmol/L (177mg/dl),TC<5. 5mmol/L(213mg/dl);血压和体重逐渐趋于正常。
- 在2型糖尿病控制标准的基础上,血糖可允许提高1mmol/L;生活能自理的患者,空腹血糖6. 7~7. 8mmol/L(120~140mg/dl),餐后2小时血糖9~11mmol/L(162~199mg/dl),HbA1c在7%~8%左右;其他代谢指标与非老年人相似。
- 加拿大糖尿病调查委员会提出的控制标准:空腹血糖低于8mmol/L(144mg/dl),餐后2小时血糖低于12. 0mmol/L(216mg/dl),HbA1c不超过正常上限的1%为达到这些目标,具体治疗原则如下:
心理治疗及宣传教育
人脑统帅着人体,此乃生命的基本特征。心疗、食疗、体疗、药疗合为四大治疗,健全的心理有利于糖尿病及其并发症防治。
向患者宣传有关糖尿病知识,发挥患者的主观能动性,使自己成为自己的保健医生。让患者明确糖尿病是终生性疾病,从而做好与糖尿病奋斗一生的充分思想准备。有关糖尿病知识的宣传包括:低血糖的先兆及其简单处理措施,饮食、活动、情绪及药物之间对血糖的影响,有关糖尿病治疗中的误区,定期病情监测的重要性,了解及预防糖尿病慢性并发症及合并症的危险因素,治疗顺应性的重要性,简单检查技术的操作,自我血糖测定的准确操作,测定血压的时间、正确测定方法等内容。另外,对患者进行心理疏导非常重要。
饮食治疗
凡新诊断的老年人IGT及2型糖尿病均应立即开始食疗。制订饮食方案的注意事项是:照顾到老年人原来的饮食结构和习惯,纠正不利于控制血糖的饮食习惯,根据患者的标准体重及活动情况计算全天总热量的摄入[基本热量大约为20~25kcal/(kg·d)],选择高碳水化合物(占总热量的55%~60%)、低脂(占总热量20%~25%)、低盐(<6g/d)、免糖、适量蛋白质(占总热量的10%~20%)的饮食结构较为合理,适当增加膳食纤维(30~40g/d)的食谱,膳食中适当补充含微量元素的食品,选择易消化、清淡、含优质蛋白的食物,同时还要对患者进行有关饮食方面知识的教育。食物中的膳食纤维、碳水化合物、蛋白质、脂肪、维生素、微量元素和水合称七大营养素。膳食纤维可增强胰岛素敏感性和改善糖耐量。杜寿玢等在调研基础上认为我国糖尿病患者宜多食用天然食品如粗粮、豆类、蔬菜等,其膳食纤维的含量可达到30~40g/d。高俊德等的研究认为苦荞麦除具有降糖和调脂作用外,还有促进小鼠体液和细胞免疫的作用。
轻度体育活动或运动治疗
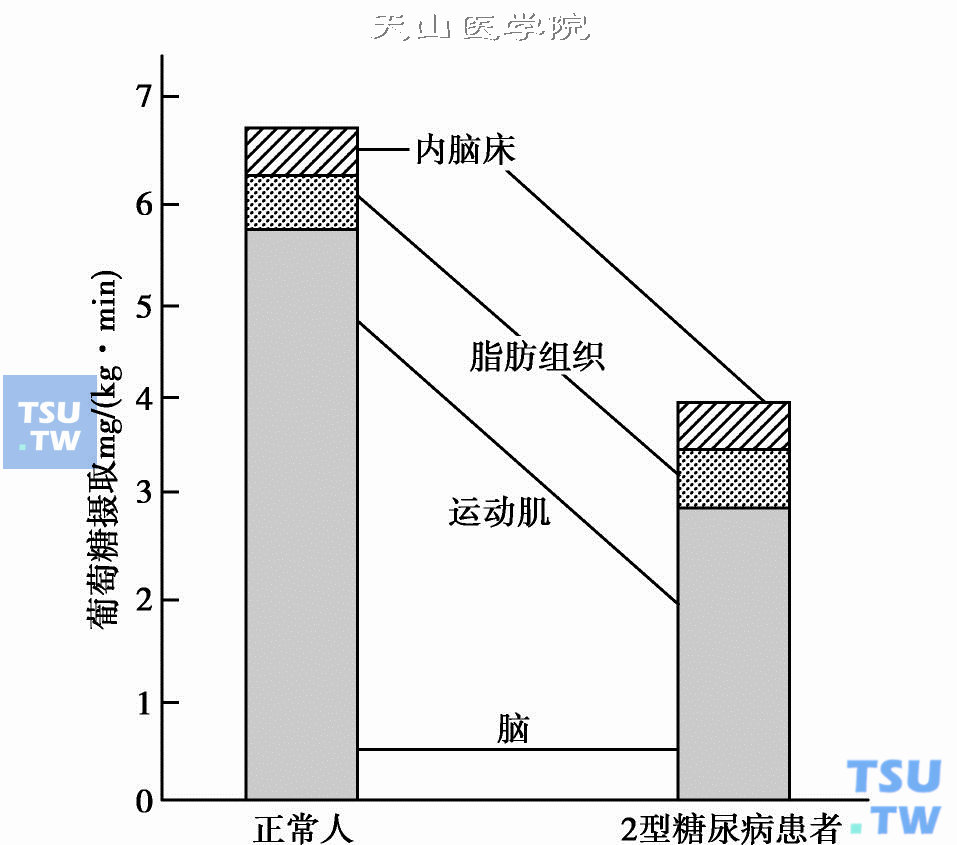
人体组织对葡萄糖的摄取(G. Williams及J. C. Pickup)
- 缺乏体力活动对老年糖尿病患者各项代谢指标的控制及其并发症均不利。从上图可见:正常人和2型糖尿病患者的重要差别在于2型糖尿病患者的运动肌摄取葡萄糖的能力明显下降。
- 适度的有氧运动或体力活动,如步行、太极拳、慢跑等可改善此种情况,还可使血糖、血脂及其有关并发症好转。
- 老年糖尿病患者过度的体力活动,超过心、肺及肾脏负荷者,可使冠心病及糖尿病肾病加重。
- 老年糖尿病患者运动时必须遵循的原则是循序渐进,持之以恒,因人而异,注意安全。
- 运动前的注意事项是进行全面查体以评估身体的状况,以便向医生咨询适宜的运动量;穿舒适的鞋、袜;选择平整、安全的运动场地进行活动;患有严重心脏病、心绞痛、未控制好的高血压者等,不宜进行较大的运动量。
老年糖尿病患者选择抗糖尿病药物治疗的注意事项
老年糖尿病选择抗糖尿病药物的注意点:
- 安全性第一,避免严重低血糖的发生及药物相关副作用,注意药物对脏器功能的影响;
- 有效性,提倡从小剂量开始,逐渐增加剂量,必要时2~3种小剂量药物联合应用;
- 注意多种药物的相互影响;
- 注意药物对患者的个体差异性;
- 选择服用次数少、不受进餐时间影响的药物,以提高治疗顺应性;
- 严格掌握药物的适应证和禁忌证。
目前,临床上适用于老年糖尿病患者的抗糖尿病药物有:磺脲类(格列本脲、格列齐特及其缓释片、格列吡嗪及其控释剂、格列喹酮等)、双胍类(二甲双胍)、α葡萄糖苷酶抑制剂(阿卡波糖、伏格列波糖及米格列醇)、噻唑烷二酮类胰岛素增敏剂(罗格列酮和吡格列酮)、格列奈类又称非磺脲类促胰岛素分泌剂(瑞格列奈和那格列奈)、胰高血糖素样肽-1(GLP-1)类似物(exenatide、liraglutide)、二肽酰肽酶-Ⅳ(DPP-Ⅳ)抑制剂(sitagliptin、vildagliptin、saxagliptin)等口服药物以及各种剂型胰岛素。
老年糖尿病患者使用各类抗糖尿病药物的注意事项
一、磺脲类降糖药的作用机制是刺激胰岛β细胞分泌胰岛素,适用于非肥胖老年糖尿病又具有一定胰岛素分泌功能的患者首选。
临床上使用磺脲类降糖药物过程中,应选择半衰期短、排泄较快的药物,如格列吡嗪、格列喹酮等,以免发生低血糖反应;药物起始剂量要小,使用非老年人药物剂量的半治疗量开始,以后再根据病情进行剂量调整;选择服用次数少的药物以提高患者治疗的顺应性,如格列美脲、格列吡嗪控释剂、格列齐特缓释片等,一天一次,给患者带来方便;因为老年人大多数都患有心血管疾病,宜选择对心肌缺血预适应影响较少的药物,如报道的格列美脲、格列齐特等;注意治疗其他疾病同时使用的药物对降糖药物的相互作用。
二、二甲双胍是通过减少肝糖输出而降低血糖,肥胖又无肝、肾功能异常的老年糖尿病患者可选用,老年患者不宜使用苯乙双胍。
老年糖尿病患者慎用或不用二甲双胍,若使用者其剂量不超过750~1000mg/d,但大于80岁的老年糖尿病患者不宜应用;副作用与药物剂量呈依赖性;定期测定血乳酸浓度,以防乳酸增高和乳酸性酸中毒的发生。
老年糖尿病患者二甲双胍药物的禁忌证是肌酐大于1. 4mg/dl(>90%的病例会出现肾衰竭),48小时内使用过任何造影剂患者,严重的充血性心力衰竭及肝脏、肾脏疾病者,患有严重的缺氧性疾病如严重贫血、肺心病等,活动性消化溃疡病患者,酗酒或酒精中毒者。
三、α-葡萄糖苷酶抑制剂 适用于以餐后高血糖为主的肥胖或非肥胖的老年糖尿病患者,也可与其他抗糖尿病药物联合使用以增强其疗效。进餐时将药片嚼碎,与第一口饭同时服下,老年糖尿病患者应从小剂量(治疗量的半量)开始。主要的不良反应是腹胀、排气较多,故患有腹部或腹股沟活动性疝者慎用或不用。对老年IGT者使用该药也可延缓向糖尿病的进展。
四、噻唑烷二酮类通过活化核受体过氧化物酶增殖体活化因子受体γ(PPAR-γ),促进脂肪细胞的分化,增加胰岛素对周围组织器官的敏感性,减少外周组织的胰岛素抵抗。噻唑烷二酮类适用于尚有一定胰岛素分泌能力并存在胰岛素抵抗的老年2型糖尿病患者;当患者体内无胰岛素存在时,药物不具有降糖作用。可与磺脲类联合应用增强疗效;也可与二甲双胍联合应用被称为珠联璧合或强强联合,通过不同作用机制减低胰岛素抵抗及增强胰岛素的敏感性。老年糖尿病患者首次使用剂量是吡格列酮15mg/d,罗格列酮4mg/d;最大剂量是吡格列酮30~45mg/d,罗格列酮8mg/d。该类药物发挥作用需1~2周或更长时间,若需要可在8~12周后增加剂量(检查肝功能是否正常)。用药过程中,需监测患者有无贫血、体重增加、水肿以及心脏功能等副作用。心功能NYHA(纽约心脏病学会心功能分级)3、4级的患者禁用;慎与胰岛素合用,虽能减少胰岛素用量,但可加重水钠滞留而导致血容量增加易使心衰发生的危险性增加;同时也增加体重使血糖难以控制。
五、老年糖尿病应用胰岛素的适应证
- 老年1型糖尿病患者;
- 对口服抗糖尿病药物原发或继发性失效者;
- 2型糖尿病用口服降糖药后,血糖仍高的患者;
- 分型困难的患者;
- 消瘦的老年糖尿病患者;
- 糖尿病患者有严重应激的情况时;
- 产生各种急性并发症或某些慢性并发症,如肾病,严重神经病变、心脑血管疾病、严重肝病等;
- 某些继发性糖尿病;
- 精神忧郁的老年糖尿病患者。
老年糖尿病患者对注射胰岛素的障碍表现在具有恐惧感,注射胰岛素可有“成瘾性”的问题,担心只要注射胰岛素就是疾病已经进展到严重程度,餐前注射带来的社会性障碍,担心胰岛素会增加体重。另外,注射胰岛素带来的许多麻烦和不便,如生活方式感觉受限制,需要仔细监测血糖,害怕发生低血糖,担心疼痛,需要掌握适当的注射技术等。
老年糖尿病联合治疗的原则:
- 严格掌握联合治疗的指征:当使用单一药物不能满意控制血糖时,可采取联合药物的措施。
- 联合应用时,选择作用机制不同的抗糖尿病药物联合,以起到互补的作用。
- 利用不同类型药物的优点,取其长补其短,提高药物的疗效。
- 减轻不同类型药物的不足之处。
- 提高药物疗效,加强药物安全性。
- 一般联合应用2种药物,必要时可用3种药物。
- 联合应用药物应从小剂量开始,以免低血糖的发生。
- 联合用药应考虑费用/疗效因素。
- 经过治疗后,使患者各项指标尽快达标。
老年糖尿病患者除了控制高血糖外,还应全面治疗易产生糖尿病慢性并发症的危险因素,尤其是大血管并发症或合并症的危险因素,如控制高血压,调节异常血脂,减少血液高凝状态,减少氧化应激的发生等。只有全面控制好这些危险因素,才能减低急慢性并发症的产生,也才能像非糖尿病的老年人一样的生活,具有同样的寿命,安度晚年。
