根据可疑线索筛查原发性甲旁亢
原发性甲旁亢的早期诊断线索有:①屡发性、活动性泌尿系结石或肾钙盐沉积症;②原因未明的骨质疏松,尤其伴有骨膜下骨皮质吸收和(或)牙槽骨板吸收及骨囊肿形成者;③长骨骨干、肋骨、颌骨或锁骨“巨细胞瘤”,特别是多发性者;④原因未明的恶心、呕吐,久治不愈的消化性溃疡,顽固性便秘和复发性胰腺炎者;⑤无法解释的精神神经症状,尤其是伴有口渴、多尿和骨痛者;⑥阳性家族史者以及新生儿手足搐搦症者的母亲;⑦长期应用抗惊厥药或噻嗪类利尿剂而发生高钙血症者;⑧高尿钙伴或不伴高钙血症者。
确定原发性甲旁亢的病因与临床类型
确定高PTH分泌的自主性
自主性PTH分泌是诊断原发性甲旁亢的最基本和重要依据,也是原发性甲旁亢(亦包括三发性甲旁亢、锂盐相关性甲旁亢、MEN伴原发性甲旁亢等)与其他高PTH血症的最重要鉴别点。确定自主性高PTH分泌的方法主要有:①钙滴注试验:原发性甲旁亢因PTH分泌为自主性,故不被钙滴注引起的高钙血症抑制,但如果患者已经存在程度不等的血钙升高,进一步的血钙升高有一定风险,试验中应密切监测血钙变化,严重高钙血症者禁用。②糖皮质激素抑制试验:原发性甲旁亢患者的高PTH血症不被抑制,而其他原因所致者血PTH下降,但本试验有较高的假阳性和假阴性。③二膦酸盐治疗试验:维生素D缺乏或肾脏疾病所致的继发性甲旁亢经二膦酸盐治疗后,血PTH有不同程度下降,而原发性甲旁亢无明显变化。④维生素D治疗试验:如果高度怀疑为维生素D缺乏所致的PTH升高,可进行维生素D补充治疗,并观察血PTH的动态变化;但已经有高钙血症者慎用或禁用该试验。
甲状旁腺功能动态试验,如PTH兴奋试验、钙负荷(Howard)试验、Ellsworth-Howard试验、肾小管磷重吸收试验和磷廓清率等对原发性甲旁亢的诊断与鉴别诊断无特别帮助。
一般原发性甲旁亢的诊断
原发性甲旁亢的诊断依据是:①血清钙经常>2.5mmo1/L,且血白蛋白无显著变化,伴有口渴、多饮、多尿、尿浓缩功能减退、食欲不振、恶心、呕吐等症状;②血清磷低下或达正常下限(<1.13mmol/L);③血氯上升或达正常上限(>106mmol/L);④血ALP升高或达正常上限;⑤尿钙排泄增加或达正常上限(>200mg/d);⑥复发性尿路结石伴有骨吸收加速(广泛的纤维囊性骨炎、骨膜下骨吸收、牙周硬板膜消失、病理骨折、弥漫性骨量减少);⑦血PTH增高(>0.6ng/ml)且不被高钙血症抑制;⑧无恶性肿瘤或合并恶性肿瘤者在手术切除后上述症状依然存在。
原发性甲旁亢的诊断还应该包括以下两点,一是明确甲状旁腺病变的性质(甲状旁腺腺瘤、腺癌或增生),因为病因不同,处理方法各异;二是从原发性甲旁亢患者中识别出MEN-1/MEN-2、家族性低尿钙性高钙血症、新生儿重症甲旁亢症(NSHPT)和神经纤维瘤病(neurofibromatosis),因为其治疗措施与一般的原发性甲旁亢差别甚大。
原发性甲旁亢的基本诊断依据是PTH不适当分泌所致的高钙血症与低磷血症,而血清PTH升高、高钙血症和低磷血症是诊断原发性甲旁亢的基本条件。但是,高血钙可被低蛋白血症掩盖,应注意予以校正。如临床与实验室检查结果不一致,多次测定血清钙值正常,分析结果时应注意有否合并VD缺乏、肾病、胰腺炎、甲状旁腺腺瘤栓塞和低蛋白血症等;后者血清总钙值正常,但游离钙常增高。VD缺乏促进PTH分泌,患者的血25-(OH)D越低,血PTH越高。血钙正常的甲旁亢患者在服用VD后,血钙迅速增高,有助于诊断。临床上凡有高血钙、低血磷、骨骼病变、肾结石、消化性溃疡等临床表现的患者,不论是单独存在或复合共存,都应考虑原发性甲旁亢可能,应反复测定血钙和PTH。甲状旁腺不适当分泌PTH并不受高血钙的负反馈调节是诊断原发性甲旁亢的重要依据,在没有高钙血症时,仍要警惕血钙正常的原发性甲旁亢可能,不能用“血钙正常”来否定原发性甲旁亢的存在。低磷血症的诊断价值不如高钙血症,因为血磷受饮食摄入、昼夜变化以及其他因素的影响,但高钙血症伴低磷血症是原发性甲旁亢诊断的有力证据。
特殊类型原发性甲旁亢的诊断
1、亚临床原发性甲旁亢
亚临床原发性甲旁亢的临床诊断较为困难,一般可从甲状旁腺“意外瘤”、“骨质疏松”、高钙血症和高PTH血症的病例中筛选和确诊。
1)甲状旁腺意外瘤:是指经CT、MRI、核素扫描或手术意外发现的甲状旁腺结节,患者无任何临床表现,但如果属于分泌PTH的小腺瘤的话,实验室检查应该有所异常,通常可以发现轻度的血钙、尿钙或血PTH升高;如果三项均升高,一般可以确定为腺瘤所致的原发性甲旁亢或在继发性甲旁亢基础上形成的三发性甲旁亢,如果仅尿钙和血PTH升高,可能是继发性甲旁亢所致;如果仅有PTH升高,甲状旁腺腺瘤的可能性亦很大;此时需要反复测定血钙和尿钙,确诊的甲状旁腺“意外瘤”即应手术切除。
2)骨质疏松:原发性骨质疏松的血PTH、血钙、血磷均正常,血生化标志物亦基本正常,如果存在任何一项异常,即提示原发性甲旁亢可能。发生于青少年的骨质疏松应首先排除原发性甲旁亢可能,如果在全身性骨质疏松的基础上,还存在骨膜下骨吸收灶和尿钙增多,则甲旁亢(原发性、继发性或三发性)的可能性更大。
3)高钙血症:原发性甲旁亢是引起高钙血症的主要原因,但需要排除肿瘤相关性高钙血症、肉芽肿性病变、VD过多/中毒、高钙透析、乳-碱综合征、肾衰竭等可能。
4)高PTH血症:是诊断原发性甲旁亢的重要依据,但继发性甲旁亢、低钙血症、肾脏疾病、磷酸盐缺乏/低磷血症亦伴有PTH分泌过多。鉴别的关键有两点,一是PTH升高的程度,一般血PTH升高达正常值的5倍以上时,基本可以肯定是原发性甲旁亢;二是PTH分泌的自主性,原发性甲旁亢的PTH分泌具有自主性特点,而其他原因所在的高PTH分泌可被生理性PTH抑制剂阻滞。
2、家族性原发性甲旁亢
一般只有甲状旁腺腺瘤而无MEN-1中其他内分泌腺腺瘤,长期随访极少数患者没发生垂体和胰腺肿瘤。甲状旁腺腺瘤在MEN-1中最常见,常有阳性家族史且常为首发的内分泌腺腺瘤,其临床表现与原发性甲状旁腺功能亢进症相同,但开始为甲状旁腺细胞增生,逐渐形成腺瘤,4个甲状旁腺同时受累,一般为良性,但手术切除后易复发。家族史是临床诊断本综合征的重要线索,诊断有赖于基因突变检查。MEN-2A有阳性家族史,其临床表现与散发性甲状旁腺腺瘤相同,但有与MEN-1中甲状旁腺腺瘤相同的特点。甲状腺双侧有多灶性肿块,且血清CT升高至100ng/L,五肽胃泌素阳性,SPECT检查证明为凉结节。血钙升高、血磷降低、血浆PTH升高。用99mTC过氯酸钾和99mTCMIBI作双重扫描可定位。分子遗传学检查RET基因有突变。家族性低尿钙性高钙血症与新生儿重症甲旁亢症(NSHPT)均为钙受体突变所致,呈家族型发病;多发性神经纤维瘤病伴甲旁亢罕见,确诊有赖于突变基因分析,分别见本章第108节和第4篇第20章第190节。
3、原发性甲旁亢伴免疫功能紊乱/器官畸形
如副蛋白血症、单克隆γ病等。有报道用原发性甲旁亢患者的血浆可使正常人B淋巴细胞增多,手术切除甲状旁腺腺瘤后,此效应消失,可能是患者的甲状旁腺产生了一种物质,兴奋淋巴细胞的免疫能力。原发性甲旁亢伴外胚层来源器官畸形时,应鉴别器官畸形的病因。Marfan综合征患者兼有四肢长、蜘蛛样指(趾)、颚弓高、晶状体脱位、漏斗胸、躯干瘦长、驼背及脊柱侧弯等骨骼畸形。可伴发外胚层来源器官的组织增生或肿瘤,如结节性硬化症多发性神经纤维瘤等(有人认为甲状旁腺可能来自神经嵴,属于APUD细胞系统)。
原发性甲旁亢高血钙危象
临床表现多种多样,常先有泌尿系症状,如多尿、夜尿等,以后出现食欲不佳、恶心、呕吐、少尿,导致尿中排钙减少,血钙更为升高,形成恶性循环。因此,高血钙患者出现恶心、呕吐,应警惕发生危象可能。在临床上,严重而顽固的高钙血症主要见于下列几种情况:①原发性甲旁亢伴严重的肾功能障碍;②恶性肿瘤相关性高钙血症;③肿瘤广泛性骨转移或伴炎症性骨病变。诊断原发性甲旁亢高血钙危象要有3个条件:①存在原发性甲旁亢;②血清离子钙超过1.87mmol/L(正常人血清离子钙为1.18mmol/L±0.05mmol/L,甲旁亢血清离子钙≥1.28mmol/L);③临床出现高血钙危象表现。
影像检查确定病变部位和性质
在确立为原发性甲旁亢后,应进一步明确其病因。引起原发性甲旁亢的基本病因有:①甲状旁腺腺瘤;②甲状旁腺腺癌;③MEN-1;④甲状旁腺弥漫性增生;⑤异位PTH/PTHrP分泌综合征;⑥钙受体基因突变(即家族性低尿钙性高钙血症或新生儿重症甲状旁腺功能亢进)。如果经反复检查未能发现甲状旁腺病变,则引起原发性甲旁亢的病因可能属于后3种少见情况。
一般以血清钙测定为基础检查项目(最好同时测定血总钙、血离子钙及血磷),根据血钙和PTH的水平作进一步检查,以高钙血症为基础的鉴别诊断程序见下图。原发性甲旁亢的定位诊断方法包括B超、CT、MRI、数字减影血管造影和核素扫描等(参见此处)。第1次颈部探查前的定位诊断主要是仔细地颈部扪诊,符合率约30%。高分辨B超可显示甲状旁腺腺瘤,其阳性率也较高。如第1次手术失败,则再次手术前的定位诊断尤其重要。
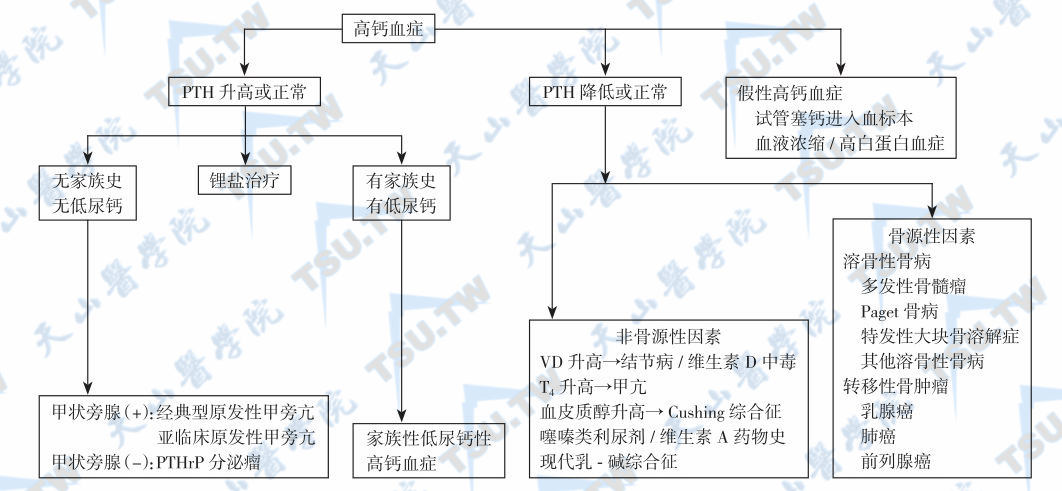
高钙血症的鉴别诊断
1、高分辨超声
由于甲状旁腺的位置较表浅,一般可用高分辨B超做出定位诊断,B超(10Hz)可显示较大的病变腺体,定位的敏感性达89%,阳性准确率94%。假阴性的原因是位置太高或太低,或隐藏在超声暗区,腺体太小等。检查时,患者仰卧,颈部后伸,肩部垫枕,作纵切面及横切面检查,对每个腺体作3个方位测定。有时颈部斜位、头转向左或右侧,可帮助显露腺体。如果应用高分辨超声不能确定病变的位置,结合放射性核素扫描可以明确绝大多数患者的解剖诊断。
2、放射性核素扫描
123I和99mTc-MIBI减影技术可发现82%的病变,99mTc和201Tl双重核素减影扫描(与手术符合率可达92%)可检出直径1cm以上的病变,对于甲状旁腺外病变也特别敏感,阳性率83%,敏感性75%。临床表现符合本病的诊断,123I和99mTc-MIBI不能对肿瘤定位的可能原因有:①肿瘤太小;②甲状旁腺增生;③多个甲状旁腺的微小病变;④异位甲状旁腺肿瘤;⑤放射性核素检查本身的敏感性不高或阅片水平有限。如果颈部探查未能发现肿瘤,99mTc-MIBI显像似乎有独到的定位效果,但显像检查时应注意以下几点:①检查前口服甲状腺激素制剂(如L-T4)或碘剂(一般5~7天)封闭甲状腺的放射性核素摄取功能;②应用计算机减影术对图像进行减影处理;③99mTc -MIBI双时相延迟相(注药2小时后)显影;④术中用γ-探针配合PTH1~84测定定位并判断手术效果。
99mTc-MIBI显像阴性(约10%)的原因和解决方法是:①甲状腺摄取的99mTc过多,而甲状旁腺肿瘤的显像被冲淡,因此建议先用碘剂封闭甲状腺;②多个甲状旁腺有病变,99mTc摄取被均匀化,因而建议用高分辨超声对全部甲状旁腺进行检查(可发现50%的99mTc-MIBI显像阴性结节),手术时同时探查对侧的甲状旁腺;③甲状旁腺弥漫性增生或异位甲状旁腺腺瘤,故99mTc显像时应将扫描范围扩展至胸腺。
3、CT与MRI
能发现纵隔内病变,对位于前上纵隔的甲状旁腺腺瘤诊断符合率67%。可检出直径1cm以上的病变。手术失败的病例可利用高分辨CT检查以除外纵隔病变。术前亦可用多排CT检查,提高检出率,并有可能确诊甲状旁腺增生灶。MRI用于甲状旁腺的定位阳性率约75%。造影剂增强的四维CT(dynamic contrast-enhanced 4D MDCT)是否能提高隐性甲状旁腺瘤(occult parathyroid adenoma)的定位效果未明。
4、选择性甲状腺静脉采血
血PTH的峰值点反映病变甲状旁腺的位置,增生和位于纵隔的病变则双侧甲状腺上中下静脉血的PTH值常无明显差异。虽为创伤性检查,但特异性强、操作较易,定位诊断率70%~90%。如果用以上方法仍不能定位,可选用此法进行定位诊断。
5、选择性甲状腺动脉造影
其肿瘤染色的定位诊断率50%~70%。动脉造影可能发生严重的并发症,主要为短暂的脊髓缺血或脊髓损伤,可发生偏瘫、失明。因此,检查应慎用,造影剂的剂量不可过大、浓度不可过高、注射速度不可过快。手术探查前1小时静滴亚甲蓝5mg/kg,可使腺体呈蓝色,有助于定位。再次探查的病例亦可选择有创性检查:①静脉插管,在两侧不同水平抽血查PTH;②动脉造影可显示增大的腺体。
6、术中定位
一般用术中高分辨超声定位,必要时结合甲氧异丁基异腈(MIBI)定位,这样可发现90%以上的腺瘤。血PTH监测也有助于术中定位,不过一般得到的更多信息有限;但在应用微创的镜下手术时,则必须进行术中血PTH监测。99mTc-甲氨异丁基异腈(99mTc-sesta-methoxyisobuty lisonitric)扫描的敏感性为70%~99%,如果仍不能定位,可用高分辨术中超声、术中PTH测定、亚甲蓝、γ探针协助定位。MIBI可被颈部的腮腺和甲状旁腺吸收,但异常甲状旁腺的MIBI潴留时间较长,借此可分辨伪影。
动态对比增强的四维CT(4DCT,MDCT)具有更高的定位诊断效果,敏感性和特异性分别平均达到82%和 92%,可能有助于隐性甲状旁腺肿瘤的诊断和术前定位。
