妊娠糖尿病的诊断分为葡萄糖激发试验(glucose challenge test)/危险因素筛选试验和口服葡萄糖耐量试验(oral glucose tolerance test)。我国采用的GDM诊断标准不统一,采用较多的标准见下表(2011年)。
不同机构制订的妊娠糖尿病诊断标准(血糖mmol/L)
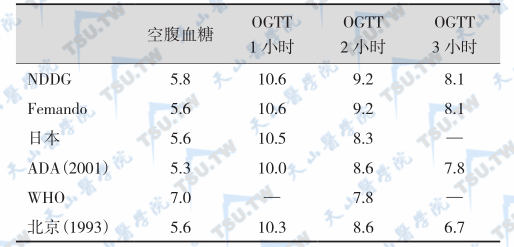
注:NDDG:美国糖尿病资料小组;ADA:美国糖尿病学会;WHO:世界卫生组织
具备高危因素的孕妇为GDM的筛查对象
主要包括孕龄偏大(≥30岁)、肥胖、糖尿病家族史、不良孕产史、PCOS史、此次妊娠后体重增长过多以及反复发生外阴阴道假丝酵母菌病(vulvovaginal candidiasis,VVC)等。如果这些高危人群首次筛查为阴性,则需在妊娠的第24~28周重复检查1次;如果孕妇的年龄在25岁以上,且存在中度危险因素,则亦应在妊娠的第24~28周做妊娠糖尿病筛查。
O’Sullivan早在1964年提出选择性筛查上述人群,但随后发现诊断妊娠糖尿病的敏感性仅为65%左右。此后,在美国召开的第一、二、三届国际妊娠糖尿病研讨会上提出普遍筛查的原则,一直延续到1997年第4次国际妊娠糖尿病研讨会上,出于经济问题的考虑,提出某些低危人群无须进行筛查试验,这些人群无直系家族糖尿病史、无糖耐量异常病史、无难产史以及非糖尿病高发种族。有学者通过比较研究发现,选择性筛查实际上只筛查了总人群的90%,和普遍性筛查相比未显示明显的优势,而且诊断的妊娠糖尿病患者群中约有20%的无高危因素。因此,选择什么样的筛查对象可以根据实际情况来决定。只是在选择性筛查时,未被纳入筛查的低危人群出现有关征象仍应进一步筛查。
孕24~28周为妊娠糖尿病筛查时机。根据妊娠期胰岛素和C肽的分泌曲线于孕24周开始明显上升,直至孕32~33周达最高峰,然后又略下降的特点,并且同时胰岛素抵抗因素也经历相同的变化,国际和国内均以孕24~28周为合适时机。但高危人群宜在初诊时进行筛查。有研究证明孕24周前筛查并诊断妊娠糖尿病的患者占20%,而且较早诊断妊娠糖尿病的患者产后OGTT证明大部分为IGT或糖尿病。另外,高危人群若在孕28周内筛查阴性,根据临床表现必要时于孕32周再次筛查。
糖尿病高危孕妇:宜在首次产前检查时采用75g OGTT筛查未及时得到诊断的2型糖尿病。如果筛查结果达到显性糖尿病诊断标准者,则按照妊娠前已经存在糖尿病进行治疗和随访。对于未能诊断为显性糖尿病者,若空腹血糖≥5.1mmol/L (92mg/dl)但<7.0mmol/L (126mg/dl),则诊断为妊娠糖尿病(GDM);若空腹血糖<5.1mmol/L(92mg/dl),则在妊娠24~28周再次进行75g OGTT进一步筛查。非糖尿病高危孕妇:宜在妊娠24~28周进行75g OGTT筛查。
符合下列任何一项标准即可诊断GDM:①空腹血糖≥5.1mmol/L(92mg/dl);② OGTT 1小时血糖≥10.0mmol/L (180mg/dl);③OGTT 2小时血糖≥8.5mmol/L(153mg/dl)。
妊娠24~28周用OGTT筛查妊娠糖尿病
OGTT的方法可选用以下两种方法之一种:①1步法:进行75g OGTT检测;②2步法:先行50g的OGTT进行初筛,服糖后1小时血糖高于7.2mmol/L(130mg/dl,我国标准)者再进行75g的OGTT。分娩后血糖正常者应在产后6周行75g的OGTT,重新评估糖代谢情况并进行终身随访。如果FPG≥7.0mmol/L(126mg/dl)和(或)随机血糖≥11.1mmol/L (200mg/dl)应在2周内重复测定。
口服50g葡萄糖负荷试验作为筛查试验是历届国际妊娠糖尿病研讨会所推荐的,也是国际上应用较为广泛的方法。1小时的血糖的界值各国或各地区有不同的报道,约为7.2~8.3mmol/L。推荐服50g葡萄糖1小时后血糖≥7.8mmol/L为筛查异常的标准。张一群等还推荐以末梢血糖(手指血糖)≥9.7mmol/L为筛查异常的指标,与静脉血浆糖≥7.8mmol/L的一致率为91.8%,筛查妊娠糖尿病的灵敏度为84%,特异性为94%。末梢血糖检测更简便、实用,更适合于临床筛查的需要。方法:随机(在服糖前患者不必禁食)将50g葡萄糖溶于250ml温水中,3~5分钟内喝下,1小时测血糖浓度,若血糖≥7.2mmol/L,应进一步行OGTT。若1小时血糖≥10.6mmol/L,为避免OGTT导致血糖过高而发生酮症可先查空腹血糖。若空腹血糖<5.8mmol/L再行OGTT;若空腹血糖≥5.8mmol/L,则可诊断妊娠糖尿病。另外,以空腹血浆葡萄糖浓度≥5.8mmol/L作为筛查妊娠糖尿病的标准是一种较1小时的50g GCT更为简易的筛查方法,其敏感性为81%,特异性为76%,且可使70%的孕妇免于做葡萄糖负荷试验,但是否可作为临床推广使用的初筛方法还有待研究。
国内多使用NDDG的标准,但服糖量由100g减为75g。吕植等的研究表明,50岁以下成年人100g与75g葡萄糖负荷量的血糖无明显差别,故减少孕妇的糖负荷,以75g取代100g。WHO的诊断标准适用于所有人群,但孕期的糖代谢有其特点,故用于妊娠糖尿病其标准过高,目前尚未被广泛采用。NDDG标准被国内外较为普遍接受,和ADA标准相比偏高。哪一个诊断标准更适合我国尚待进一步研究。ADA认为OGTT第3小时血糖在妊娠糖尿病诊断中的意义不大,建议可略去。国内也有研究证明,略去第3小时血糖的检测仅有2.9%的妊娠糖尿病漏诊为IGT,同样可得到管理。因此,认为将OGTT中3小时血糖略去是可行的。总之,妊娠糖尿病的筛查方法和诊断方法以及诊断标准在国内外尚未统一,有待进一步的研究探讨。目前多主张应用75g法,而且建议在产后6个月内重做75g的OGTT,并用餐后2小时的血糖值作为衡量标准,见上表。
HAPO研究是一项有9个国家、15个中心,共计25 305例妊娠妇女和新生儿参与的大型研究。受试孕妇24~32周接受75g葡萄糖耐量试验,根据空腹、餐后1小时和2小时进行筛选,最终23 316例妇女进行盲态研究。如果FBG>5.8mmol/L、2小时 PBG>11.0mmol/L则解盲。该研究将FBG、1小时 PBG和2小时 PBG分成7个组,结果观察到随着空腹血糖、1小时血糖和2小时血糖升高,大于胎龄儿的风险增加,OR值分别为1.38、1.46和1.38;C肽水平升高风险的OR值分别为1.55、1.46和1.37。血糖升高与风险升高之间没有阈值,尽管血糖在正常范围内仍有相似结果。提示孕期血糖控制的极端重要性,妊娠糖尿病的诊断标准应该下调。
妊娠糖尿病分为多种类型
根据空腹及餐后2小时血糖值将妊娠糖尿病分为两型:①A1型:孕期饮食控制后空腹及餐后2小时血糖分别低于5.8mmol/L及6.7mmol/L;②A2型:经饮食控制后空腹血糖>5.8mmol/L或餐后2小时血糖>6.7mmol/L,需加用胰岛素治疗。A2型孕妇母儿合并症比A1型多见,产后2个月左右75g的OGTT结果异常者也多见。
根据国际通用妊娠糖尿病的White分类法,可将妊娠糖尿病分为下列9类:
- A:隐性糖尿病,空腹血糖正常,但糖耐量试验异常;
- B:临床糖尿病,20岁后发病,病程不足10年,无血管病变;
- C:临床糖尿病,10岁前发病,病程10~20年,无血管病变;
- D:临床糖尿病,10岁前发病,病程大于20年;
- E:有盆腔血管钙化征;
- F:糖尿病性肾病,有蛋白尿;
- R:有增生性视网膜病变;
- H:有冠状动脉病变;
- FR:糖尿病性肾病并视网膜病变。
