胰岛素制剂的种类,根据其来源和纯度不同可分为从动物胰腺提取的各种胰岛素制剂,生物合成的人胰岛素和人胰岛素类似物。动物胰岛素是从动物的胰腺组织经不断盐析提取、反复结晶使胰岛素纯化,去掉杂质以及其他蛋白质成分,如胰岛素原、胰多肽、胰高血糖素、生长抑素、血管活性肠肽等而得到更纯的胰岛素。动物胰岛素根据其纯度可分为重结晶胰岛素、单峰胰岛素、单组分胰岛素,其中单组分胰岛素的纯度提高至99%以上,胰岛素原的含量由结晶胰岛素中含有1万~4万ppm减至<1ppm,其他蛋白质成分也小于0. 01ppm,制剂中的pH也由酸性的结晶胰岛素(pH 2%~3%)改进为中性的单峰胰岛素和单组分胰岛素,使其在体内产生的胰岛素抗体和不良反应明显减少。高纯度的人胰岛素比动物胰岛素的免疫原性显著降低,生物活性明显提高,吸收速率增快,注射部位很少出现硬结或脂肪萎缩等副作用。根据胰岛素的作用时间不同可分为超短效作用胰岛素(或餐时胰岛素)、短效作用胰岛素、中效作用胰岛素、长效作用胰岛素和预混胰岛素。现将临床上常用的胰岛素制剂的种类简述如下:
临床上常用胰岛素的种类及其制剂
人体胰岛素生理性的分泌包括基础胰岛素和餐时胰岛素分泌。基础胰岛素分泌是指夜间和禁食状态下,胰岛素稳定持续性小剂量分泌释放,以调节脂肪分解及肝糖生成,维持非进食情况下的血糖在正常范围。餐时胰岛素分泌是指进餐时或餐后胰岛素快速大剂量地脉冲式分泌,以使餐后出现的高血糖得到及时、有效地控制。下面将糖尿病患者使用的外源性基础和餐时胰岛素制剂进行介绍。
餐时作用胰岛素
餐时作用的胰岛素就是在餐前注射胰岛素以控制餐后升高的血糖。目前临床上所使用的餐时作用胰岛素有超短效胰岛素类似物和短效胰岛素。
超短效胰岛素类似物
由于超短效胰岛素类似物在体液中形成的六聚体少且可迅速从六聚体中解离出来,因此注射后它在体内具有更快的吸收速度及更短的起效时间,皮下注射后具有与人体内源性胰岛素相似的分泌模式。目前临床上使用的超短效胰岛素类似物有赖脯胰岛素(lispro)、门冬胰岛素(aspart)和赖谷胰岛素(glulisine)三种。
赖脯胰岛素是在人胰岛素B链末端的B28的脯氨酸与B29的赖氨酸次序对调,从空间结构上减少了二聚体内胰岛素单体间的非极性接触和β片层间的相互作用,削弱胰岛素的自我聚合特性,使之易于解离。与短效胰岛素相比,皮下注射后其吸收速度加快,起效时间快,仅为5~15分钟内,发挥最大生物效应在1~1. 5小时内,持续时间短仅为4~5小时。因此,赖脯胰岛素在就餐前注射即可,还可根据这一餐进食碳水化合物含量调整使用胰岛素的剂量,这样可为糖尿病患者提供更具有弹性的就餐时间,也可增加注射胰岛素的随意性。高峰维持时间短而强,可使餐后血糖较使用其他短效人胰岛素时明显低(一般可降低2. 0mmol/L);发生低血糖反应的频率降低,可减少低血糖发生频率约12%左右。赖脯胰岛素也适用于使用胰岛素泵治疗的患者。由于赖脯胰岛素注射后起效快,而易诱发餐后早期出现低血糖反应,因此对于胃轻瘫的糖尿病患者为防止低血糖发生,最好将注射胰岛素的时间推迟至进餐后立即注射为佳。
门冬胰岛素是由门冬氨酸替代人胰岛素B28的脯氨酸而形成的生物合成的超短效人胰岛素类似物。皮下注射门冬胰岛素后其吸收非常迅速,起效作用时间、血液中胰岛素达峰时间及持续作用时间与赖脯胰岛素相似。在1型糖尿病患者应用门冬胰岛素治疗其HbA1c的下降较常规人胰岛素治疗的患者明显;在2型糖尿病患者使用门冬胰岛素与人胰岛素比较,其降低HbA1c水平及低血糖发生率的作用相似。
赖谷胰岛素也是一种超短效胰岛素类似物,结构的改变是分别以赖氨酸和谷氨酸取代了人胰岛素B链第3位的门冬酰胺和B链第29位的赖氨酸。赖谷胰岛素可减少胰岛素六聚体和二聚体的形成,提高单体的稳定性,皮下注射后可迅速解离并吸收。国内目前尚未用于临床应用。
由此可见,使用超短效胰岛素类似物治疗糖尿病患者,降低餐后高血糖明显;低血糖尤其是夜间低血糖发生率较使用常规胰岛素治疗者为低;在使用胰岛素泵治疗的患者中,超短效胰岛素类似物与常规人胰岛素相比,由于低血糖发生的几率少,而且产生的结晶最少不易发生堵塞导管和泵池的现象而使患者血糖控制更佳。因此,在胰岛素泵中应用该类胰岛素治疗是有效和安全的。
短效(或速效)作用胰岛素
短效作用胰岛素可皮下、肌肉或静脉注射。皮下或肌肉注射后30分钟开始起作用,作用高峰时间在2~4小时,可持续6~8小时,随着剂量的增加其作用时间可延长。皮下注射短效作用胰岛素主要控制餐后的高血糖。短效作用胰岛素静脉注射可即刻起作用,最强作用在半小时,可持续2小时。静脉注射或点滴短效作用的胰岛素主要适用于急诊抢救的情况,如糖尿病酮症酸中毒、糖尿病非酮症高渗综合征、乳酸性酸中毒、严重感染治疗过程或急诊手术等。目前用于临床的短效作用胰岛素制剂有动物短效胰岛素(中性胰岛素)、半慢胰岛素(semi-lente insulin)和人短效胰岛素(优必林R、诺和灵R)。
基础胰岛素
基础作用的胰岛素是一天注射1~2次中效、长效或长效胰岛素类似物,以控制夜间或非禁食状态下的血糖水平。
中效作用的胰岛素
中效作用胰岛素均被改良为混悬液,从而延迟了从注射部位吸收的时间而起到中效的作用。目前临床上使用的中效作用胰岛素有低精蛋白锌胰岛素(NPH)、人胰岛素(N)、慢胰岛素(lente)等。该类胰岛素仅能皮下注射。皮下注射后2~4小时开始起作用,高峰浓度即最大作用时间在5~12小时,以后其血液浓度逐渐下降可持续大约13~18小时。中效作用胰岛素可每日皮下注射1~2次,适用于控制空腹或餐前的基础血糖,而降低餐后血糖的作用不明显;若与短效作用胰岛素联合应用,可控制全天的血糖。
长效作用的胰岛素
长效作用胰岛素也仅能皮下注射。皮下注射后特慢胰岛素(ultralente)4~6小时、鱼精蛋白锌胰岛素(PZI)3~4小时开始起作用,其高峰浓度在8~20小时,可持续作用大约20~36小时。长效作用的胰岛素也仅能每日皮下注射1~2次。该类胰岛素可提供基础需要量的胰岛素以控制平日的血糖,也可与短效作用胰岛素联合治疗控制全天的高血糖状态。
长效胰岛素类似物
目前已上市并应用于临床的该类胰岛素类似物有甘精胰岛素(glargine)和地特胰岛素(detemir)两种。该类胰岛素也可与短效作用胰岛素或口服抗糖尿病药物配合使用。
甘精胰岛素是在人胰岛素B链第30位苏氨酸后再加两个精氨酸,并用甘氨酸取代了A链第21位置上的门冬酰胺。这些修饰使甘精胰岛素的等电点升高到6. 7,与人胰岛素等电点5. 4相比较其向碱性偏移,这样在生理pH值水平,甘精胰岛素的溶解度明显低于人胰岛素,只有在pH为4时完成溶解,经皮下注射后在酸性溶液中被中和而沉淀于皮下组织,进而延缓吸收及延长其作用时间,并且没有明显的胰岛素高峰,因而可作为控制基础血糖药物,并可减少夜间低血糖事件的发生率。甘精胰岛素起效时间为2~3小时,可持续作用30个小时保持相对稳定的血药浓度。由于甘精胰岛素对胰岛素样生长因子-1(IGF-1)受体的亲和力高于人胰岛素,故有人推测使用甘精胰岛素也许会使富含IGF-1受体的细胞更容易发生有丝分裂,但这一假说的临床意义仍未明确。
地特胰岛素(detemir)是在人胰岛素的B链第29位的赖氨酸连接了1个14-C脂肪酸链,添加一定的锌离子,并去掉了B链第30位的苏氨酸。这一结构的改变使地特胰岛素能够与白蛋白可逆地结合,当注射地特胰岛素后有98%可与血浆白蛋白结合,而后在血液中逐渐再被缓慢释放出来而发挥作用。因此,地特胰岛素具有更长的作用时间。皮下注射后起效时间在2~3小时,可持续作用24小时。地特胰岛素与NPH胰岛素相比,控制基础血糖更平稳,出现低血糖的几率更低。
预混型人胰岛素
预混型人胰岛素是将短效和中效人胰岛素按各种比例配制成的人胰岛素预混制剂,使其兼有短效和中效胰岛素的作用。国内目前临床上常用的剂型有30%的短效作用人胰岛素与70%中效作用人胰岛素(即30R或70/30)和短效作用与中效作用的人胰岛素各50%(即50R或50/50)预先混合的一种预混型人胰岛素。该型胰岛素也仅能皮下注射。皮下注射后开始作用时间为半小时,最大作用时间为2~8小时,可持续24小时。预混型人胰岛素可每日注射1~2次,它既可控制餐后的高血糖又能控制平日的基础血糖水平(下图)。
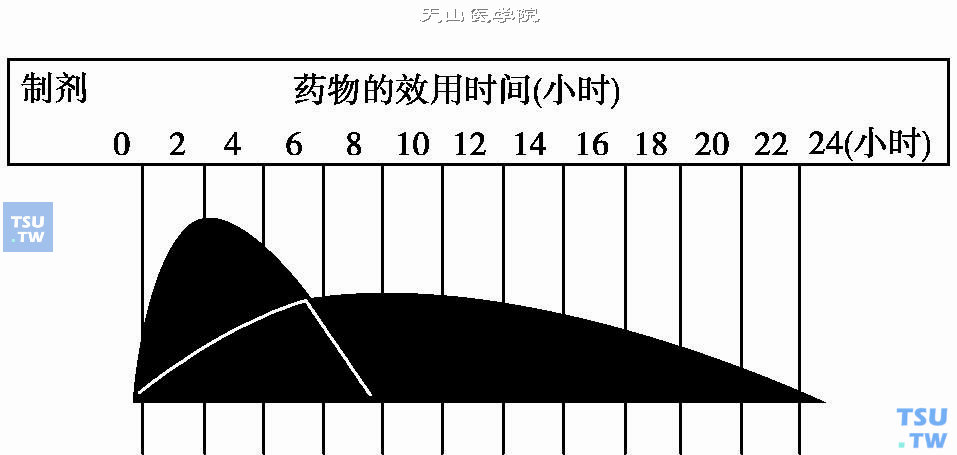
30R预混型人胰岛素的药物效用时间
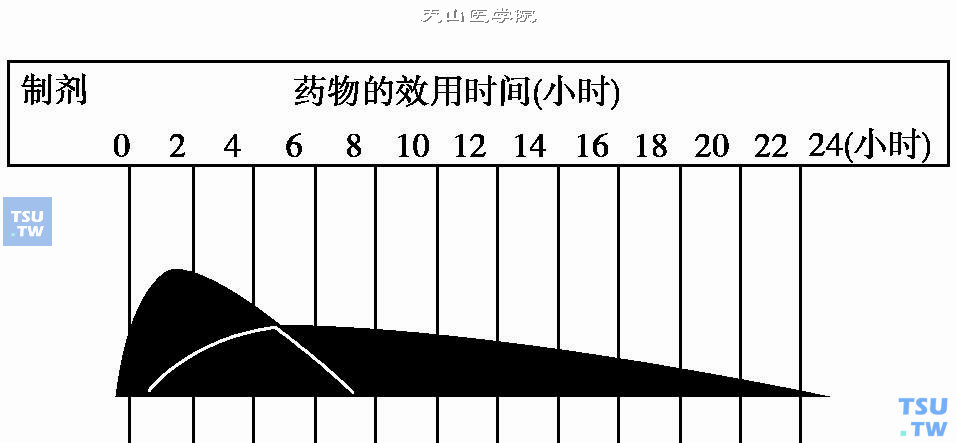
50R预混型人胰岛素的药物效用时间
此外,已上市的预混胰岛素还有以两种胰岛素类似物相混合。30%门冬胰岛素和70%中性精蛋白门冬胰岛素组成的预混胰岛素被称为诺和锐30R,25%的赖脯胰岛素和75%的中性精蛋白赖脯胰岛素(NPL)组成的预混胰岛素被称为优必林75/25(Humalog Mix 75/25)。皮下注射该类预混胰岛素后,既可发挥超短效胰岛素类似物的控制餐后血糖的作用,又具有长效胰岛素类似物控制基础血糖的作用,同时发生低血糖事件的几率更低。
新型降糖激素类药物
普兰林肽(pramlintide)
普兰林肽是人工合成的胰淀素类似物,将胰淀素第25位的丙氨酸、28位和29位的丝氨酸用脯氨酸代替,其水溶性较稳定。该药于2005年3月获得美国FDA批准上市。普兰林肽仅通过减慢餐后胃排空、抑制餐后胰高血糖素分泌和引起饱腹感可降低餐后血糖,而不改变所摄取的碳水化合物及其他营养物质吸收的总量;同时,还可抑制食欲,可能具有减低体重的作用。普兰林肽作用可持续大约3小时。
普兰林肽适用于使用胰岛素控制血糖不佳的1型和2型糖尿病患者的辅助治疗,但不能替代胰岛素。餐前即刻于腹部或大腿皮下注射(不可在臀部注射),不可与胰岛素注射在同一部位,也不能与胰岛素使用同一个注射器混合注射。为避免低血糖发生,开始使用普兰林肽时可将餐前胰岛素用量减少50%进行观察。普兰林肽的使用剂量在1型和2型糖尿病患者是不同的,1型糖尿病患者起始剂量为15μg/d,当无恶心等不耐受症状3天后,以15μg/d为梯度单位逐渐增加至30~60μg/d;2型糖尿病患者的起始剂量为60μg/d,患者可耐受3~7天后剂量可增加至120μg/d。当达到普兰林肽目标剂量后,再调整胰岛素的剂量使血糖达标。普兰林肽常见的不良反应是恶心,其他还有畏食、呕吐、乏力、眩晕及低血糖(严重低血糖事件易发生在用药3小时以内)等,这些反应可随着用药时间的延长和调整药物剂量而减少。
依克那肽(exenatide)
依克那肽是胰高血糖素样肽-1(GLP-1)受体激动剂(或类似物),具有与GLP-1相似的生物学作用,其N端不易被二肽基肽酶(DPP-Ⅳ)分解,半衰期较GLP-1长为2. 4小时。依克那肽具有葡萄糖依赖性促胰岛素分泌作用,可恢复2型糖尿病患者第一时相的分泌;通过抑制胰高血糖素分泌而减慢胃排空以及降低食欲等作用可降低血糖。该药于2005年4月获得美国FDA批准上市。依克兰肽适用于使用二甲双胍、磺脲类或两者合用治疗2型糖尿病血糖控制未达标患者的辅助治疗,以进一步改善血糖控制。依克兰肽应于早、晚餐前(或2次间隔大于6小时的正餐前)1小时内皮下注射,不能在餐后注射,也不能用于1型糖尿病患者及酮症和(或)酸中毒的抢救用药。普克兰肽起始剂量为5μg,1 日2次,用药1个月后可根据情况调整到10μg,1日2次。常见的不良反应包括低血糖、恶心、呕吐、腹泻、头痛或消化不良等。该药与磺脲类合用时发生低血糖的几率增加,故这两类药物合用时应将磺脲类药物减量;与二甲双胍合用时未见低血糖发生率增加;至于与其他口服抗糖尿病药物合用的报道不多,有待于进一步的循证医学证据。
