基底细胞腺瘤(basal cell adenoma,BCA)是由单形性基底样细胞构成的良性肿瘤,以基底细胞层样排列和基底膜物质为特点,无多形性腺瘤中的黏液软骨样间质成分。基底细胞腺瘤为较少见的肿瘤,以往列为多形性腺瘤的一型,1967年Kleinsasser和Klein描述其特征,命名为基底细胞腺瘤。以后关于肿瘤的分类归属和命名一直存在争论。20世纪70和80年代中许多研究将其归类于多形性腺瘤以外的所谓的单形性肿瘤中,同时包括管状腺瘤。相关的名称有导管腺瘤(tubular adenoma)、梁状腺瘤(trabecular adenoma),类皮肤瘤(dermal analogue tumor)、管状腺瘤(canalicular adenoma)、基底样腺瘤(basaloid adenoma)、透明细胞腺瘤(clear cell adenoma)和单形性腺瘤(monomorphic adenoma)。大多数以前命名为单形性腺瘤的唾液腺肿瘤实际上是基底细胞腺瘤。1983年Gardner和Daley首先将基底细胞腺瘤和管状腺瘤区分开来。1991年WHO第二版唾液腺肿瘤组织学分类将管状腺瘤和基底细胞腺瘤分开。一般认为此瘤来源于闰管的储备细胞,也有人认为来源于纹管基底细胞的增生。
临床表现
国外报道基底细胞腺瘤约占全部唾液腺肿瘤的1%~2%,在美国陆军病理研究所的教科书中其占唾液腺良性肿瘤的6%。国内6所口腔医学院校23 010例唾液腺上皮性肿瘤中有629例,占2. 73%。基底细胞腺瘤以腮腺最常见,占70%以上,下颌下腺和舌下腺罕见;小唾液腺中多见于上唇并且可多发,也见于腭、颊、下唇和舌。Nagao等报道基底细胞腺瘤占腮腺肿瘤的7. 5%。有报道该瘤发生在腮腺和颈部淋巴结中的易位唾液腺,也可发生在潴留性黏液囊肿的内衬上皮。其他部位发生基底细胞腺瘤的有喉咽部、卵巢、梨形窦、鼻中隔,颌骨内发生基底细胞腺瘤者亦有报道。国外报道基底细胞腺瘤几乎全部发生在成人,平均年龄为57. 7岁,较多形性腺瘤的平均年龄高10年。文献中有关于先天性基底细胞腺瘤的报道,但这些病例很可能是成涎细胞瘤而不是特殊类型的基底细胞腺瘤。基底细胞腺瘤的男女比例为1∶2,但在膜性型男性往往多于女性。国内吴奇光等(1990)统计31例,腮腺占84. 3%,小唾液腺以腭部多见,上唇仅有1例,男女之比为5∶1。基底细胞腺瘤多见于40~49岁,平均年龄50岁。病期长短不一,一般为2~4年。肿瘤大部分为单发,较特殊的膜性型基底细胞腺瘤可能有多发,也可见于双侧腮腺,这些病例有时伴有(约40%的病例)多发的皮肤附属器肿瘤如汗腺和毛囊来源的肿瘤如毛发上皮瘤和外分泌汗腺瘤。典型的病例发生在头皮即所谓的头巾瘤(turban tumor),称为家族性常染色体显性圆柱瘤病(familial autosomal dominant cylindromatosis,FADC),或者Brooke-Spiegler综合征(Brooke-Spiegler syndrome)
临床表现:肿物生长缓慢,为无痛肿块,少数伴有疼痛。肿物较小,呈圆形或卵圆形,边界清楚,可活动,中等硬度,常有局部囊性感。临床表现与多形性腺瘤无法区别。
大体病理:肉眼观察肿物较小,圆形或椭圆形,直径为2~3cm,表面光滑,有完整包膜,与周围组织有清楚界限。剖面灰白至褐色,较细腻,可见大小不等的囊腔,囊腔内含褐色黏液样物。膜性型可有多中心或多结节生长。
组织病理
光镜下肿瘤由相对比较单一的基底样细胞构成,不论组织结构如何,这些表现为基底样的肿瘤细胞从光镜形态上大致可分为两种类型。第一种细胞位于肿瘤巢、条索或梁的外围,呈栅栏状排列,细胞为立方或柱状,胞体小。细胞核圆形或卵圆形深染,胞质少,微嗜碱性,几乎不可辨别。第二种细胞较大,胞质不多,细胞界限不清楚,细胞核椭圆形,染色浅(苍白),可见嗜酸性核仁。这些较大的细胞位于细胞巢、片和梁的中央(图7-39)。少见情况下可见透明细胞变,PAS染色为糖原阴性。低倍镜下观察见大多数肿瘤界限清楚、有包膜,但无多形性腺瘤的黏液软骨样基质。个别肿瘤有多结节的表现。肿瘤的巢团或条索与纤维间质之间有明显的基底膜样物,PAS染色阳性。根据组织学表现可分为实性、梁状、管状和膜性四种类型,其中实性型最常见,但在一个肿瘤内常常可见几种结构类型的混合生长方式。
小梁型:肿瘤细胞排列成小梁或索条,有的索条彼此连接形成网状,网眼形成假性腺腔,其间为含血管的纤维结缔组织。此型中常混有管状结构,有些人将两种类型合称为梁管状型(tubulotrabecular type) (图7-40~7-42)。
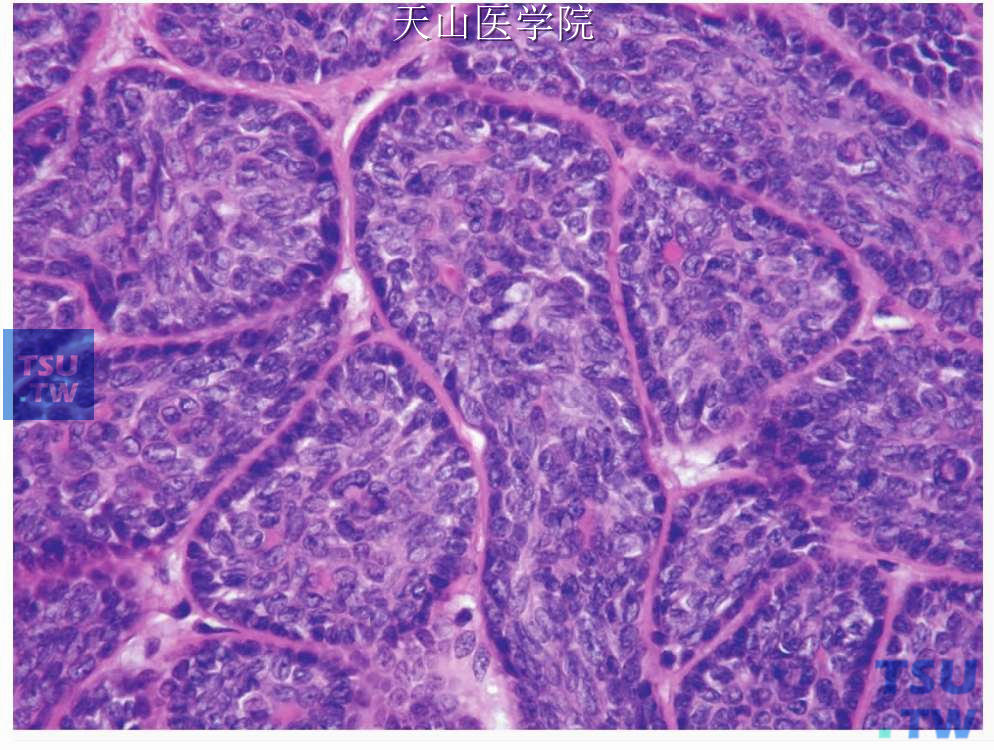
图7-39 基底细胞腺瘤
细胞分布及特点:肿瘤细胞团外围细胞为核深染的栅栏状排列的基底样细胞,细胞团中央为淡染细胞
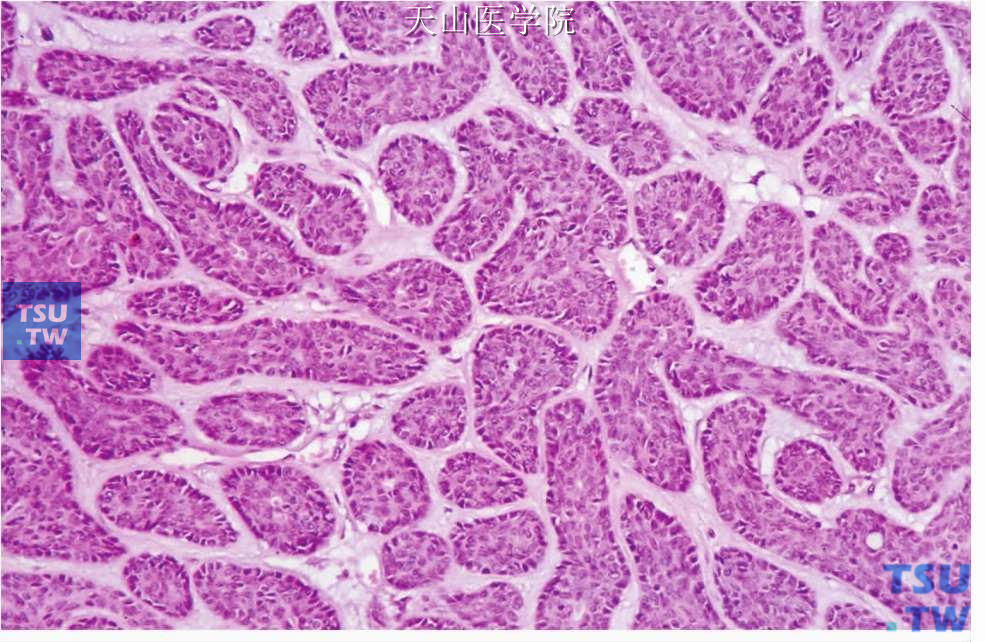
图7-40 梁状型基底细胞腺瘤
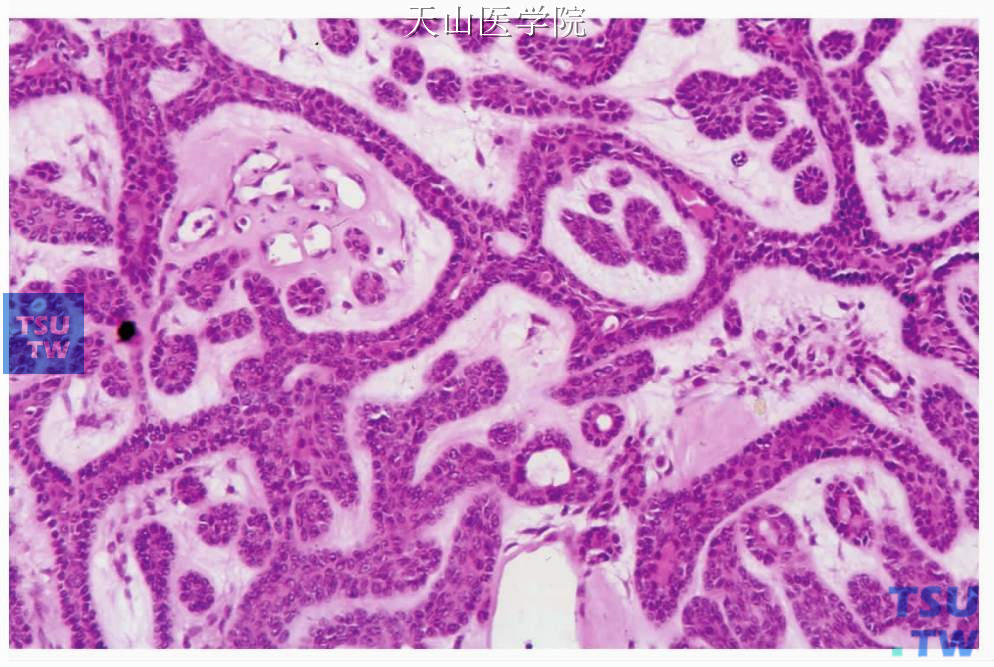
图7-41 梁状型基底细胞腺瘤
肿瘤细胞形成的条索相互吻合
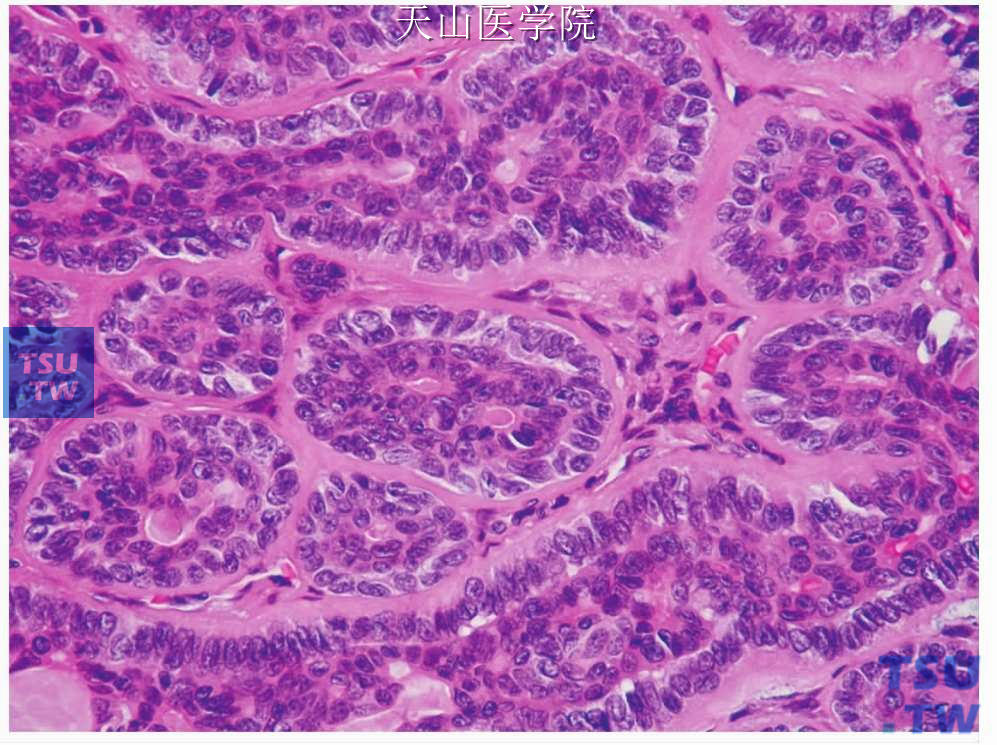
图7-42 梁管状型基底细胞腺瘤
肿瘤细胞形成的小梁状结构中见导管分化
管状型:由立方或柱状细胞排列呈管状结构为特点,管腔大小不等,管腔内有嗜酸性黏液,PAS染色阳性,或Alcin蓝染色阳性。导管外层细胞为单层或多层。间充质疏松(图7-43)。
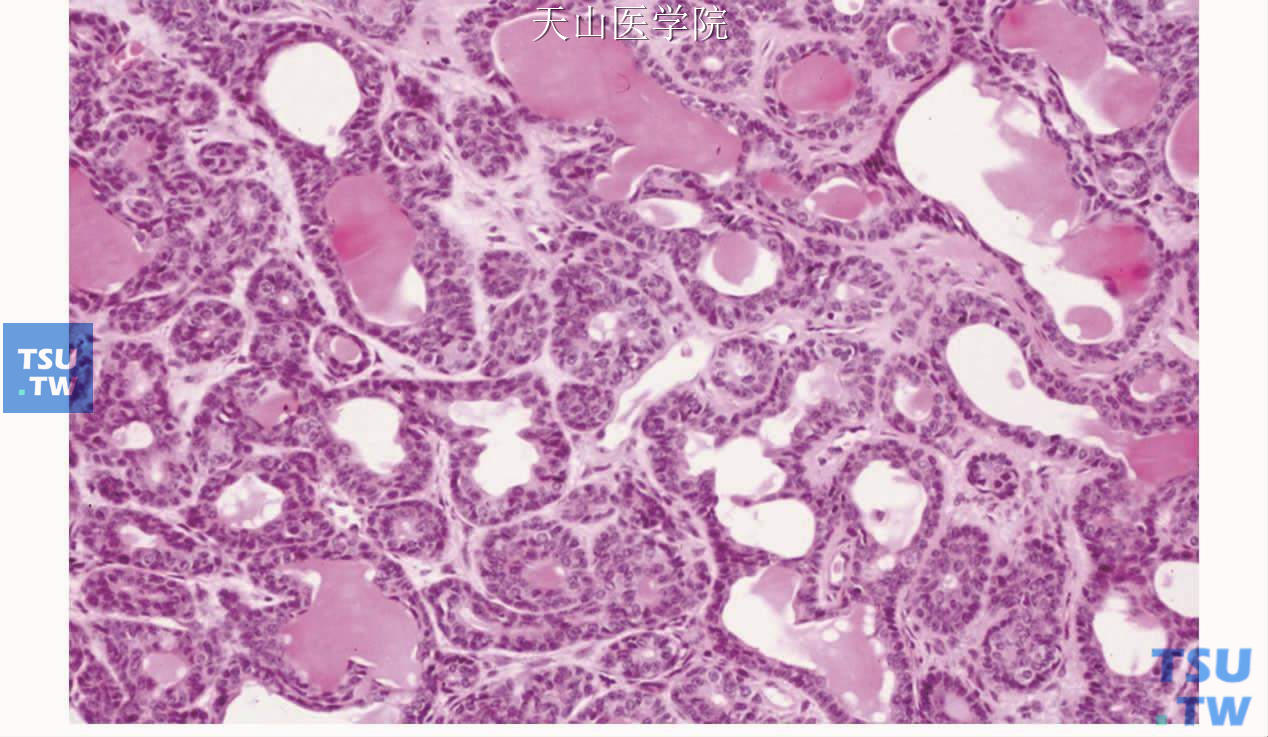
图7-43 管状型基底细胞腺瘤
肿瘤细胞形成导管样结构
实性型:肿瘤细胞呈实性团块,细胞排列成片状、宽的带状或岛状,外围的立方状或柱状细胞呈栅栏状排列。中央细胞排列疏松,可见鳞状分化。有文献强调肿瘤团中央有特殊的基底鳞状漩涡(basosquamous whorls)。漩涡中的细胞呈鳞状细胞样,有时有成熟鳞状细胞的表现甚至角化珠的形成,是对诊断有帮助的重要表现。虽然可出现小的管腔结构,此型的导管结构通常不显著。此型中可出现囊性变,有时囊腔较大。肿瘤岛中可见不规则至圆形的透明的基底膜样物质的灶,有的呈滴状,可以与肿瘤结节周围相似的细胞外物质相连通(图7-44)。文献中个别病例报道肿瘤细胞出现神经周侵犯(perineural encroachment),但这不一定是恶性的指征,但明确的神经周侵犯(perineural invasion)则强烈支持基底细胞腺癌的诊断。肿瘤间质少,常有玻璃样变。
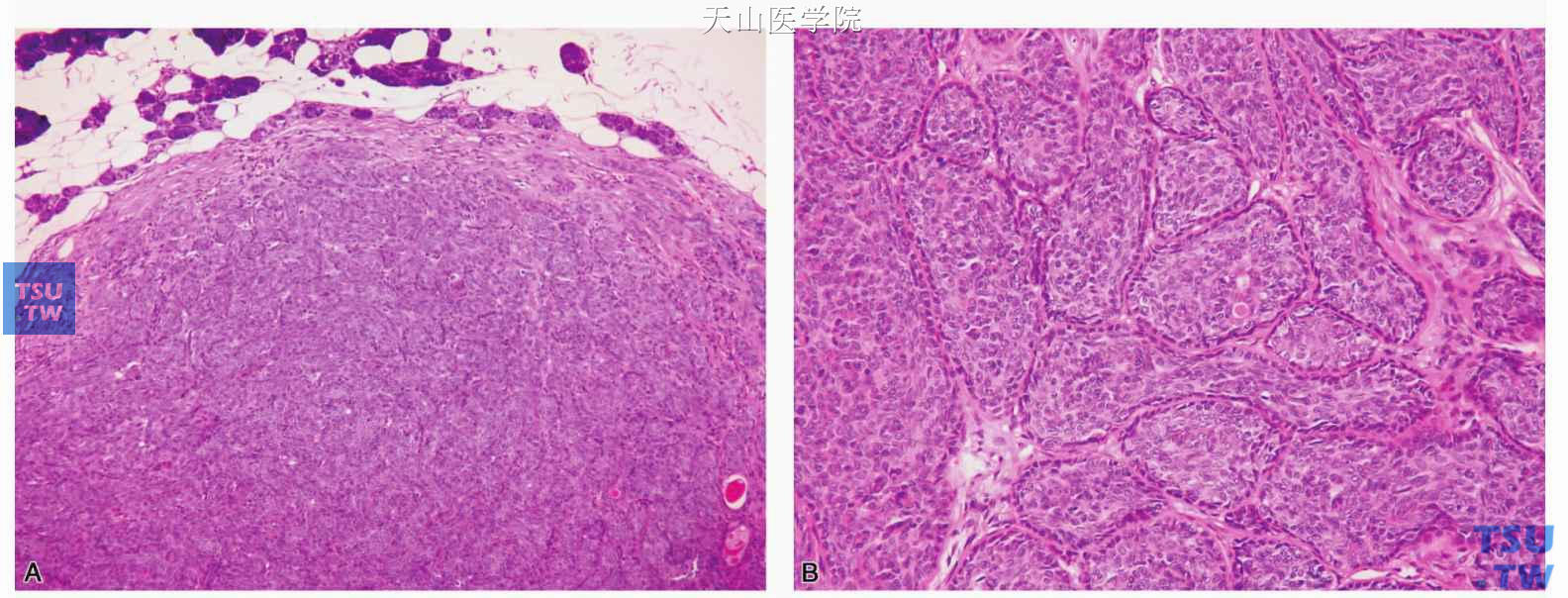
图7-44 实性型基底细胞腺瘤
A.肿瘤细胞排列紧密,间质少;B.肿瘤细胞形成较大的团块
膜状型:又称类皮肤瘤(dermal analogue tumor)、皮肤原基瘤(dermal anlage tumor),为基底细胞腺瘤少见的一种特殊类型,约40%膜性型基底细胞腺瘤的患者同时发生多发性皮肤圆柱瘤(头巾瘤turban tumor)、毛发上皮瘤、外分泌汗腺瘤、毛鞘瘤(trichilemmomas)和(或)基底细胞上皮瘤。患者可有家族史,被认为是常染色体显性遗传性疾病。然而多数膜性型基底细胞腺瘤的发生不伴上述皮肤肿瘤。与其他类型基底细胞腺瘤不同的是,膜性型倾向于多结节性,常无包膜,因此复发率较高(25%~37%),类似于皮肤圆柱瘤。肿瘤细胞团周边部为矮柱状细胞,排列成栅栏状,中央细胞较大,为多边形。最有特征的表现是有大量的亮红色、PAS阳性的透明基底膜样物质沉积(图7-45)。这些物质呈厚的鞘状围绕上皮岛和血管并且以小滴状沉积在上皮岛内的上皮细胞间,并且可以相互融合。
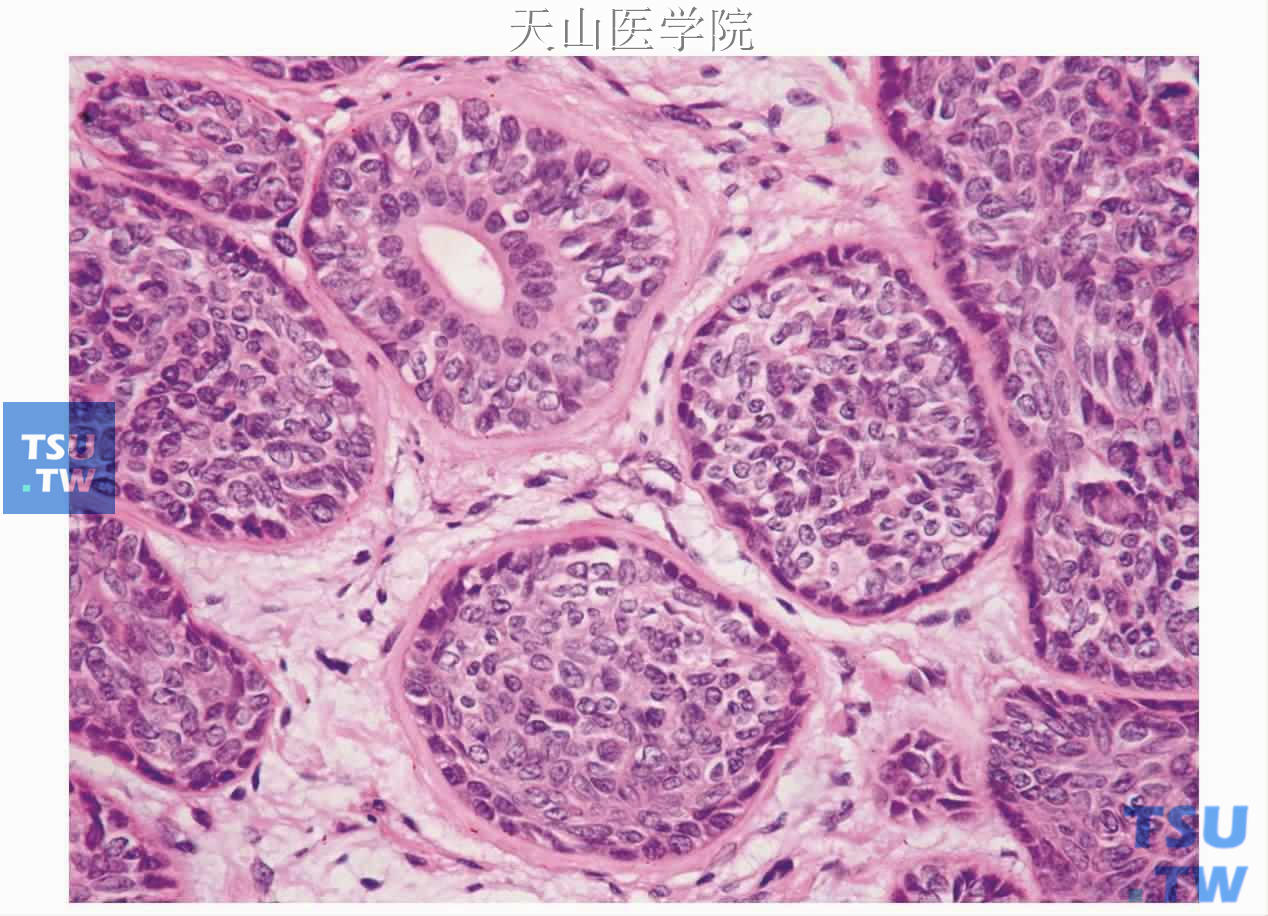
图7-45 膜性型基底细胞腺瘤
肿瘤细胞团外围见较厚的基底膜
少数基底细胞腺瘤中可部分或完全为筛孔状结构,与腺样囊性癌的腺样型很相似,但包膜完整(图7-46),有人称之为腺样囊性型(adenoid cystic pattern),在大量的假囊中常含有奥新兰阳性物质。
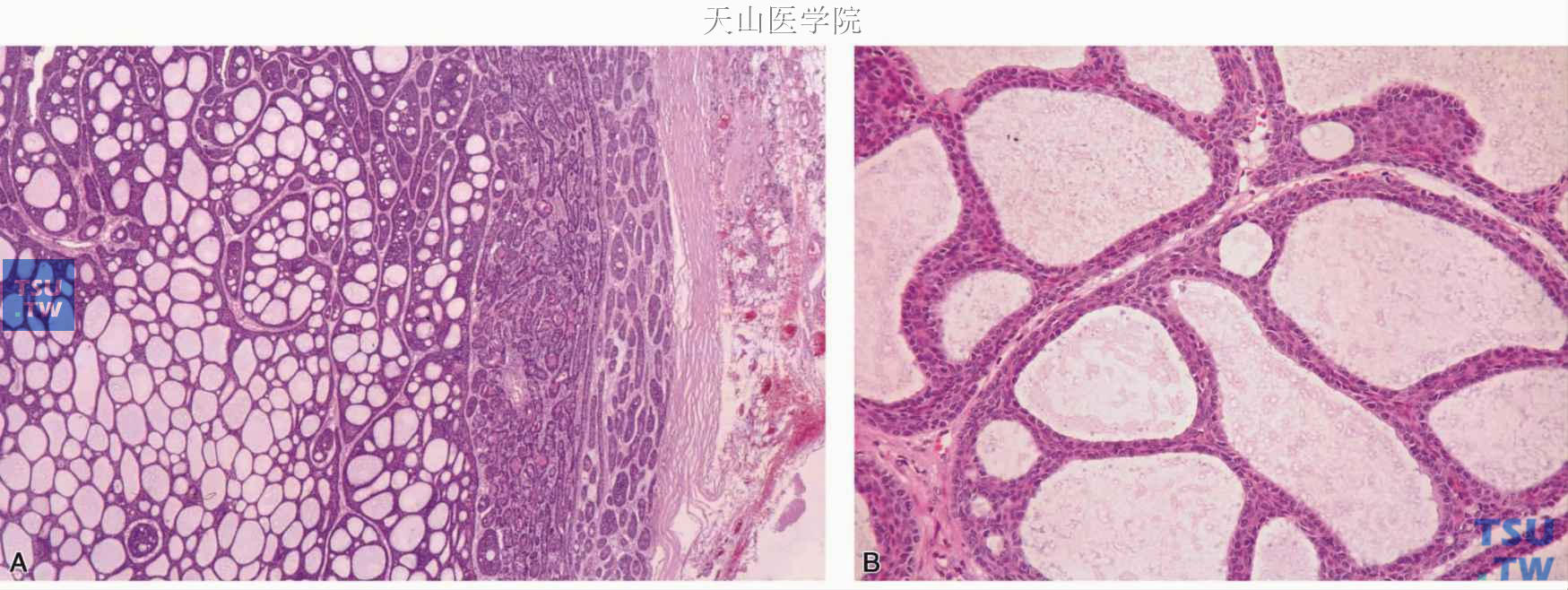
图7-46 腺样囊性型基底细胞腺瘤
A.肿瘤细胞以筛孔样结构为主,包膜完整;B.筛孔样结构的高倍观
各型基底细胞腺瘤中核分裂少见,基底细胞腺瘤的核分裂低于3个/10个高倍镜视野,偶见凋亡细胞。肿瘤无坏死。
肿瘤的包膜厚薄不一,常常见肿瘤的包膜较薄,肿瘤细胞与包膜贴得很近,给人一种类似于浸润包膜的感觉(图7-46A、7-47)。但这种浸润与多形性腺瘤中的肿瘤细胞呈菌状突入包膜内不同,基底细胞腺瘤的细胞条或索常常其长轴与包膜平行靠近包膜。
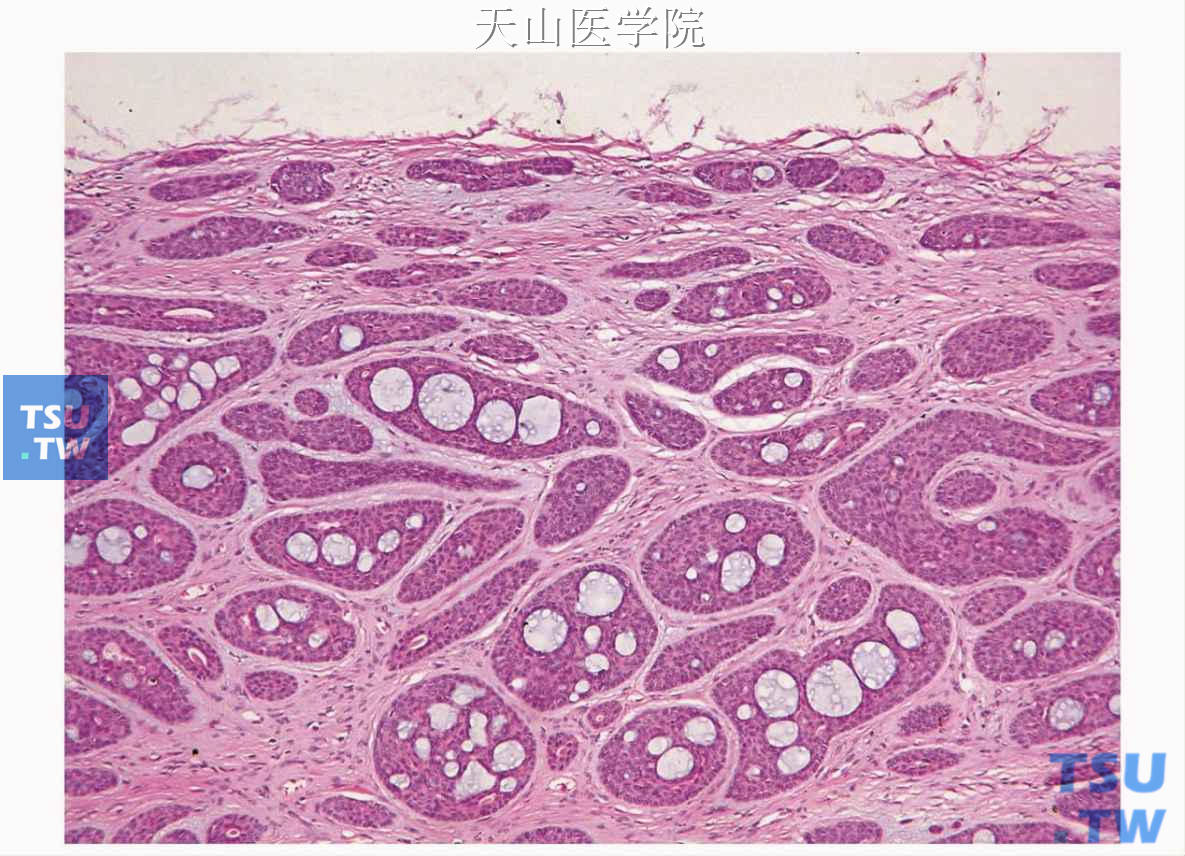
图7-47 基底细胞腺瘤
肿瘤的包膜薄,肿瘤细胞仅靠包膜
个别基底细胞腺瘤病例呈杂交瘤方式与其他类型的唾液腺肿瘤同时存在,如基底细胞腺瘤和管状腺瘤、基底细胞腺瘤和腺样囊性癌杂交。
免疫组化
基底细胞腺瘤普通的免疫组织化学无特异性。管状结构的腔面细胞EMA 和CK(AE1/AE3)、CK7、CK8、CK14和CK19阳性,部分细胞表达淀粉酶和乳铁蛋白,表明有分泌功能。在导管和小梁外围的细胞对波形蛋白和肌动蛋白、SMA、平滑肌肌球蛋白重链(smooth muscle myosin heavy chain,SMMH)、调宁蛋白和p63呈阳性反应(图7-48、7-49)。S100、Bcl-2可呈弥漫阳性;基底膜样物质对基膜连接蛋白和Ⅳ型胶原呈阳性反应。虽然早期认为单形性腺瘤包括基底细胞腺瘤不含肌上皮细胞,但免疫组织化学和电镜研究证实了基底细胞腺瘤中肌上皮细胞的参与。除此之外,一些梁管状基底细胞腺瘤的间质梭形细胞中有较强的S100阳性染色(图7-50),相应的电镜观察见这些细胞为变异的肌上皮细胞。
有研究显示PCNA指数为7. 5%~12. 5%(平均9. 4%),Ki67指数为0. 4%~3. 5%,p53和EGFR均阴性。
超微结构
电镜观察基底细胞腺瘤由数种细胞构成,包括中心的鳞状细胞、分泌细胞、中间细胞和外围的肌上皮样细胞。构成腺腔的上皮为腺上皮,胞质内可见酶原颗粒和微丝,细胞间有指状突起,彼此间有桥粒连接,近腔面可见微绒毛。小梁和团块周边部肿瘤细胞呈圆形或立方状,胞核有凹陷,胞质内线粒体扩张,此外还可见粗面内质网。分泌小泡及少量肌微丝,肿瘤细胞团外围为高度折叠的基底膜,其间有微小纤维。免疫电镜研究证实在小梁状或团块的基底部或团块间存在肌上皮细胞,且用钌红电镜细胞化学技术观察发现这种肿瘤性肌上皮可通过泡吐作用,分泌蛋白多糖进入细胞间充质中。
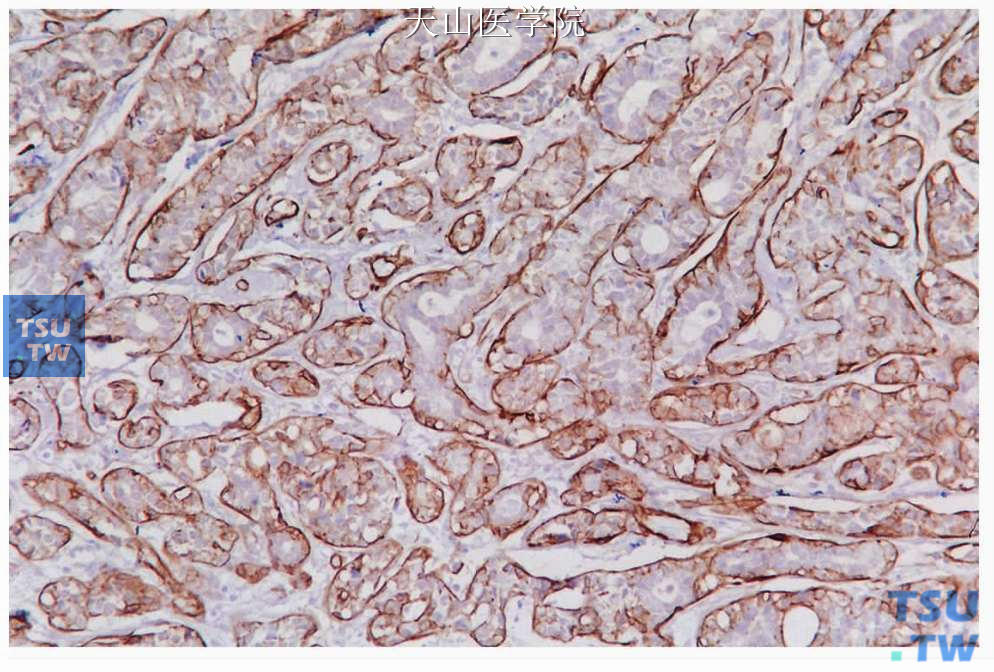
图7-48 基底细胞腺瘤
肿瘤细胞条索的外围细胞表达SMA,免疫组化染色
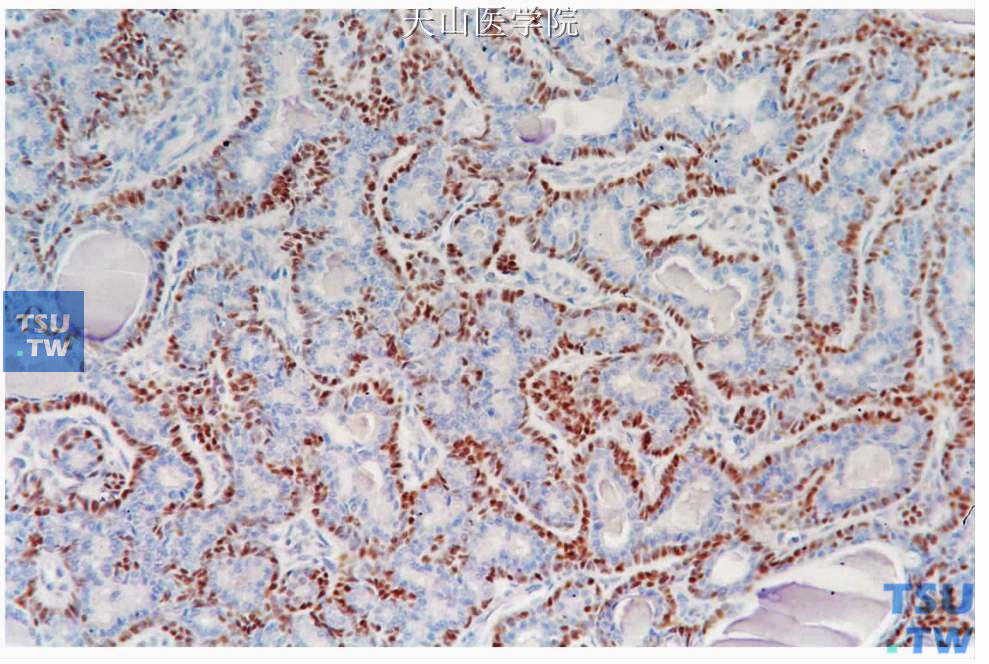
图7-49 基底细胞腺瘤
肿瘤细胞条索的外围细胞表达p63,免疫组化染色
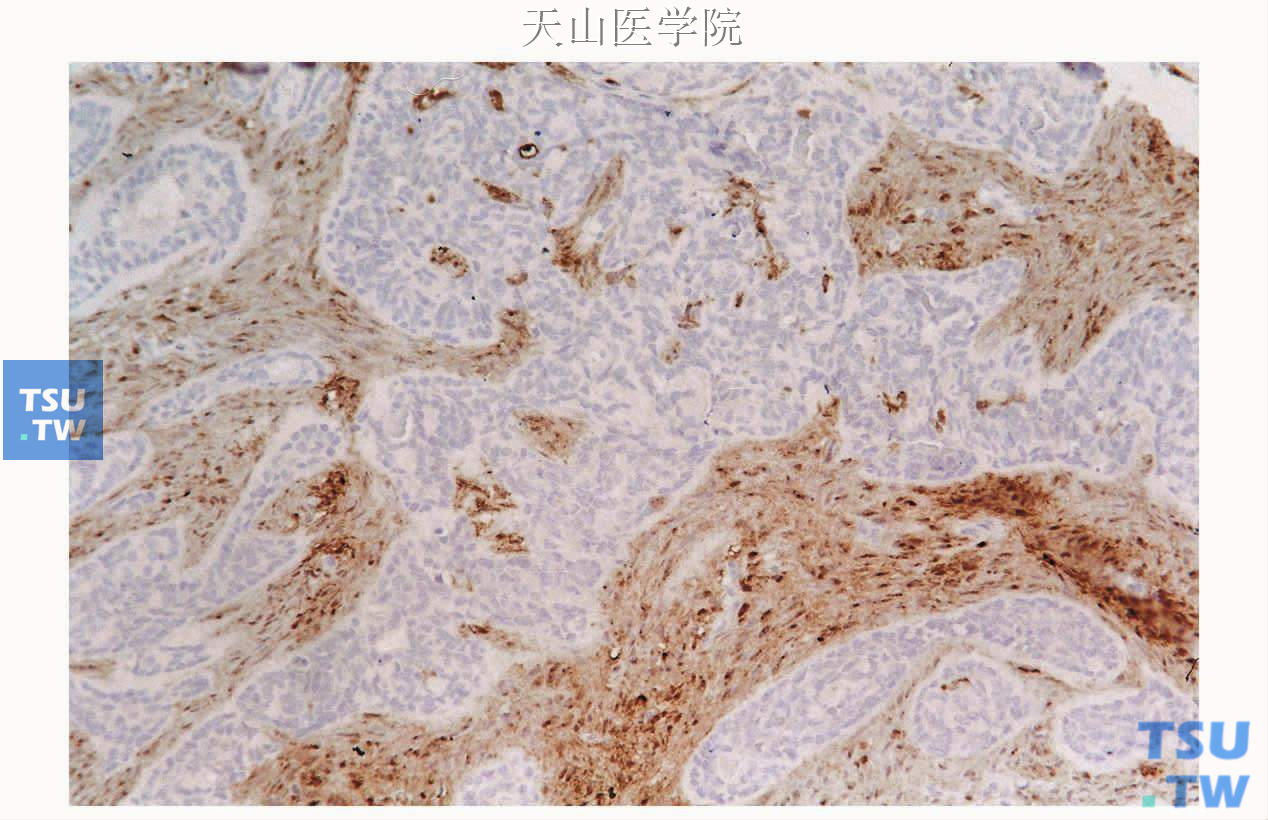
图7-50 基底细胞腺瘤
肿瘤间质表达S100蛋白,免疫组化染色
有人认为电镜下的肌上皮细胞是早期分化的肌上皮细胞。来自于唾液腺形态发生细胞分化和功能分化之前的蕾状末期,在成体来自于闰管的储备细胞。电镜下分泌细胞和折叠的基底膜的特点也见于腺样囊性癌,提示二者有共同的来源。
遗传学
基底细胞腺瘤的遗传学研究很少。与膜性型相关的家族性常染色体显性圆柱瘤病在青春期后发病,与16号染色体的肿瘤抑制基因CYLD突变有关。突变CYLD蛋白可抑制核因子kappa B(NF-κB)的转录,继而抑制皮肤附属器的细胞凋亡、破坏细胞的自身稳定性。皮肤和唾液腺共存的肿瘤的相似性可能用CYLD基因影响了相似的干细胞来解释。
最近一项22例基底细胞腺瘤研究中见21例β-catenin细胞核阳性,位于基底样肌上皮细胞。11/21例有b-catenin基因CTNNB1的突变。而对照的157例其他唾液腺肿瘤中只有3例基底细胞腺癌中的1例为细胞核阳性。认为b-catenin细胞核表达在诊断基底细胞腺瘤方面是个有用的标志物。其他的遗传学改变有t(7;13),8三体,p53突变,见于膜性型的16q12-13LOH等,均为个案报道。基底细胞腺瘤的DNA含量为2倍体。
鉴别诊断
多形性腺瘤:是肌上皮成分为主的肿瘤,常见肌上皮细胞表现多形性,如浆细胞样、梭形、星状并含黏液软骨样结构。基底细胞腺瘤的整体表现也有助于其鉴别诊断,因明显的基底膜的存在,肿瘤巢与间质有明确的界限,这个特点不见于多形性腺瘤。
管状腺瘤:与基底细胞腺瘤管状型较难鉴别,管状腺瘤为双层柱状细胞形成的索条,间充质疏松,血管丰富,无纤维组织。管状腺瘤是纯上皮性肿瘤,无肌上皮细胞分化,因此免疫组织化学染色有助于鉴别。
基底细胞腺癌:二者组织像极为相似,但基底细胞腺癌常见核分裂像,(每10个高倍镜视野多于4 个)、Ki67指数较基底细胞腺瘤高(5%)。肿瘤呈浸润性生长,以实性团块多见,团块周围基底膜不明显,可伴有腺样囊性癌的结构。
腺样囊性癌:细胞较小,胞质少,核染色深,肿瘤团块或索条周边部不成栅状排列,基底膜不明显,含肌上皮成分较多,管腔或囊腔内含嗜酸性黏液或嗜碱性黏液,间充质常见玻璃样变性,侵犯神经或沿血管生长是该瘤的特点。基底细胞腺瘤为非侵袭性生长、缺乏神经周侵犯及更温和的细胞学表现。筛孔样排列的基底细胞腺瘤有完整包膜。基底细胞腺瘤中间质细胞S100阳性有助于诊断,因其不见于腺样囊性癌,特征性的基底鳞状型漩涡的出现也有助于与腺样囊性癌鉴别。ckit染色在基底细胞腺瘤的阳性强度较腺样囊性癌中低,可能有助于鉴别诊断。
基底样鳞癌:特点是实性小叶状排列的肿瘤细胞。与表面黏膜关系密切,细胞核深染,无核仁,胞质少。这些细胞构成小的囊性腔隙,内含黏液物质。细胞单一,无基底细胞腺瘤中的两种基底细胞。肿瘤可与表面异常增生相延续。
预后
基底细胞腺瘤为良性肿瘤。切除后很少复发。有研究统计102例普通(非膜性型)基底细胞腺瘤,无1例复发。膜状型可多发或同时见于双侧腮腺,常伴发其他肿瘤,约有25%复发,也有恶变的报道。基底细胞腺瘤恶变的报道也较少,恶变的组织学类型有基底细胞腺癌、唾液腺导管癌、非特异性腺癌。
