碱性磷酸酶急剧增高提示病情恶化或骨肉瘤
15%~20%的患者因骨重建对钙的需求增加,血钙廓清加速导致血PTH上升。骨受累部位广泛的患者或合并原发性甲旁亢时有高血钙症和高尿钙症。血ALP水平与病变范围和病变的活动程度有关。体积小的骨骼病变(约10%)ALP正常。颅骨病变时ALP升高。如并发骨肉瘤,ALP可急剧增高,酸性磷酸酶和5-核苷酸酶也可升高。正常人在低明胶饮食时的尿羟脯氨酸的排泄量低于50mg/d,而Paget骨病患者因其骨重建旺盛,尿羟脯氨酸排泄量可高达2000mg/d。此外,尿羟赖氨酸也能反映骨重建活动的水平和本病的病变程度。血cathepsin K也是反映破骨细胞功能的良好指标。
骨吸收和骨硬化常互相转化
早期为溶骨期,X线片上可见界限分明的圆形局限性骨质疏松区;第二阶段为不匀称的骨溶解和硬化表现;骨质硬化为第三阶段的突出表现,皮质骨增厚,骨小梁增粗,骨病变部位常呈海绵状改变或为紊乱结构象,两种情况可单独或同时出现。海绵状结构较为常见,骨质粗糙、骨干增宽、骨小梁紊乱。骨皮质被海绵状结构所代替,骨髓腔和骨皮质间的界限不清;广泛不规则的骨质致密,或匀称一致如粉笔状、颗粒状或灰浆样。X线表现可反映疾病的病理变化过程。X线平片征象大致有骨质吸收、骨质硬化及两者的混合型3种类型。同一病例或同一病变内不同类型的病变可互相转化。早期X线表现为骨质溶解吸收,以颅骨明显。
颅骨
受累时表现为局限性BMD降低,起始于外板,疏松部的边缘光滑;有时可发展到整个颅骨穹隆。后期出现片状骨硬化,主要发生于内板,出现皮质增厚,内、外板失去正常分界。颅基部受累时,颅底内陷,蝶鞍变小,不规则。上颌受累较下颌骨多见,导致面部畸形。开始为颅骨外板向内板蔓延的“局限性骨质疏松”,其边界清晰。此后由于骨质吸收区过度修复,形成骨质硬化或粗糙的骨小梁。在颅骨则表现为“棉花球”状致密影。此后局限性骨质吸收与骨质硬化病变混合存在,颅骨内、外板界限消失,颅骨增厚,有“骨性狮面”及扁平颅底或颅底凹陷征。
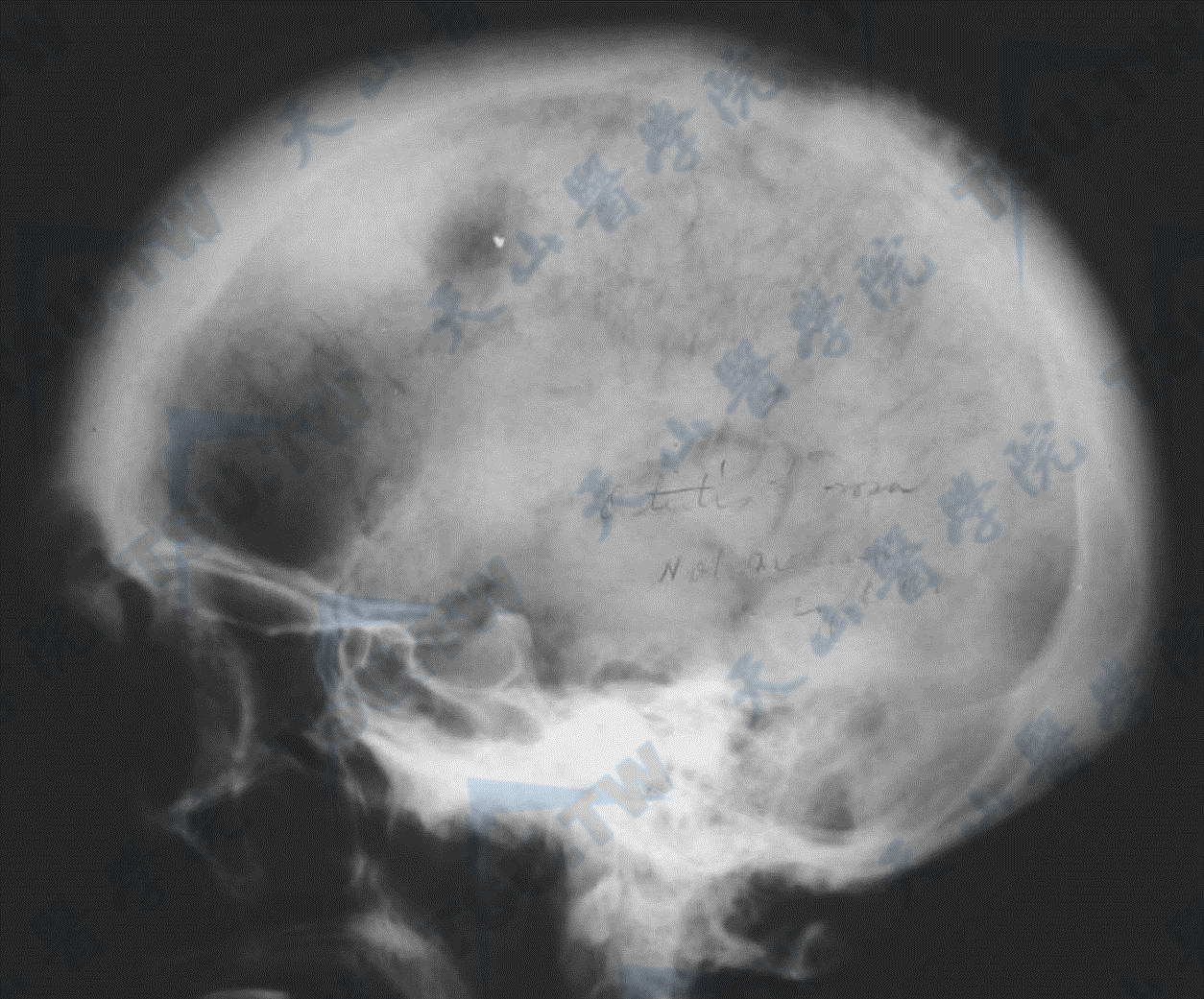
Paget骨病(颅骨侧位片)
注:男,73岁,颅骨侧位平片。颅板增厚,板障消失,颅缝不能显示,颅穹窿部不规则形态的灰浆状高密度病变与低密度透明区混杂存在,颅底凹陷。
骨盆
约2/3的患者可有骨盆病变,多表现为BMD减低和畸形,可伴不规则囊性变低密度囊状透明影与灰浆状高密度病变混杂存在、或髋臼稍内陷;核素骨显像可见“鼠面征”及放射性摄取增高。骨盆入口为三角形,股骨头变形致髋内翻畸形或髋臼突出,髋关节间隙狭小(应与退行性关节炎相区别),外上象限负重区狭窄。骨盆变形呈“香炉状”,表现为髂骨翼外翻、骨盆口呈三角形、髋臼及股骨头内陷。骨盆的髂耻线增厚表现为“碗边征”。
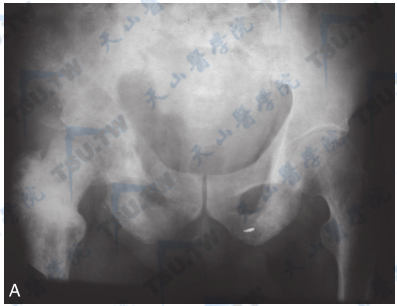
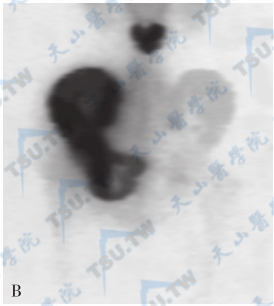
Paget骨病(骨盆正位X线片与骨显像)
注:A:男,69岁,骨盆正位片。右髂骨、坐骨、股骨头颈部、左坐骨内低密度囊状透明影与灰浆状高密度病变混杂存在,右侧髋臼稍内陷。B:男,56岁,手术证实的Paget骨病。骨显像示第4腰椎有三个放射性浓聚区,互相重叠,两个在上方,一个在下方,呈“鼠面征”;右侧髂骨、坐骨、耻骨有病变弥漫累及,放射性摄取增高
长骨
以股骨、胫骨和肱骨受累多见。早期的典型表现为“V”形吸收区,皮质骨呈非对称性膨胀,病灶溶骨,长度增长,呈弓状畸形。骨小梁纹理粗乱,骨髓腔硬化狭窄。骨膜下有完全或不完全裂纹性骨折。长骨病变的早期可呈“草叶样”改变,在病变与正常骨质间有“V-型骨质稀疏区”,长骨弯曲变形,凸面易发生不完全骨折,骨折线与骨干长轴垂直,愈合延迟;凹面骨皮质则多增厚、致密,有时可使骨髓腔变窄或闭塞。
脊椎
受累时表现为椎体中央粗糙,如栅栏状,边缘变厚;也可表现为椎体中心和两侧横突密度增高,由3个点状影构成一倒置三角形者被称为“鼠面(mouse face)”征,可分为Ⅰ度和Ⅱ度。“鼠面征”对Paget骨病的诊断有重要意义。随后椎体增大,并出现压缩性骨折。椎体被压缩变形,椎体周围骨皮质增厚,表现为“框样椎体”。
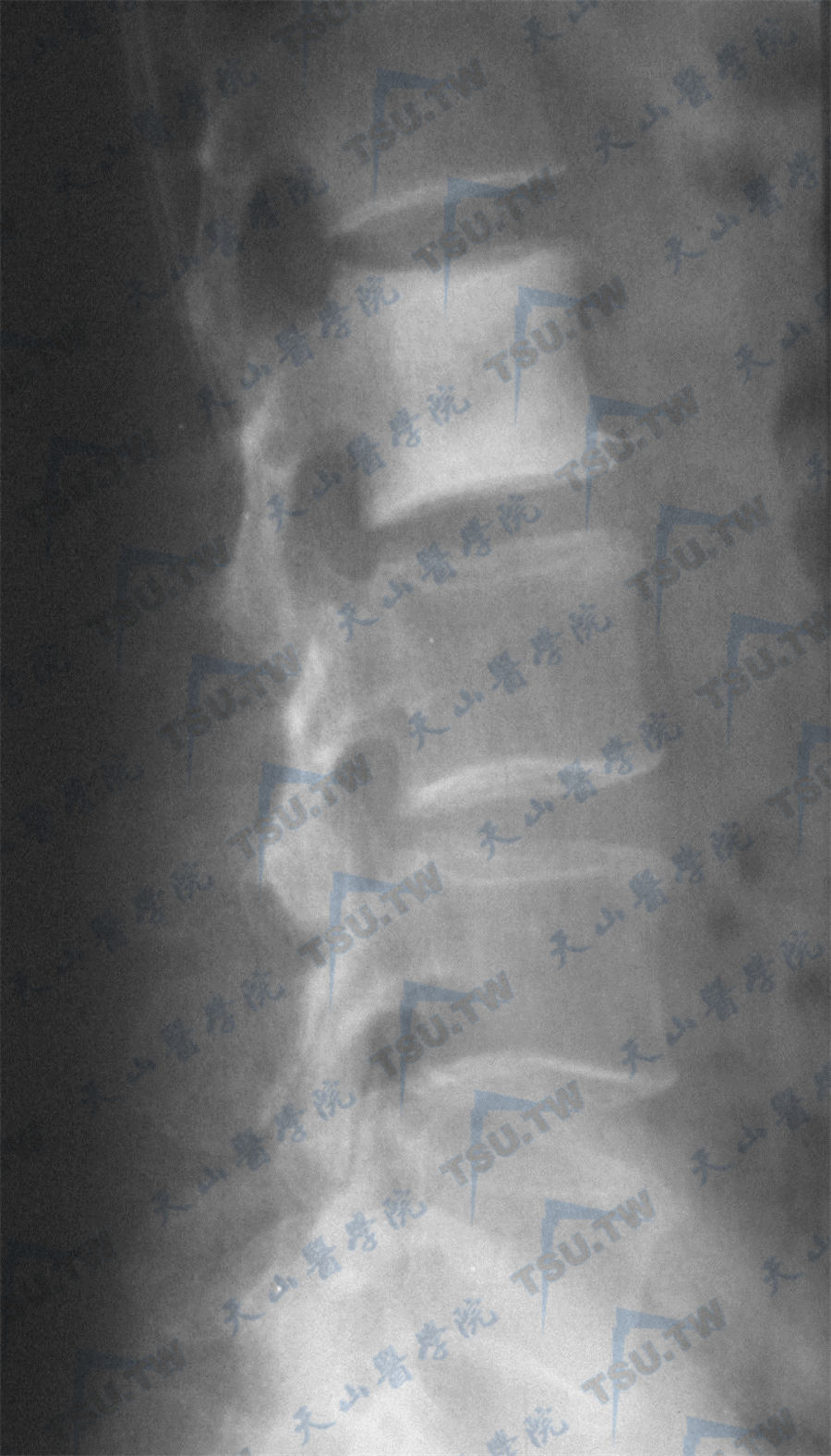
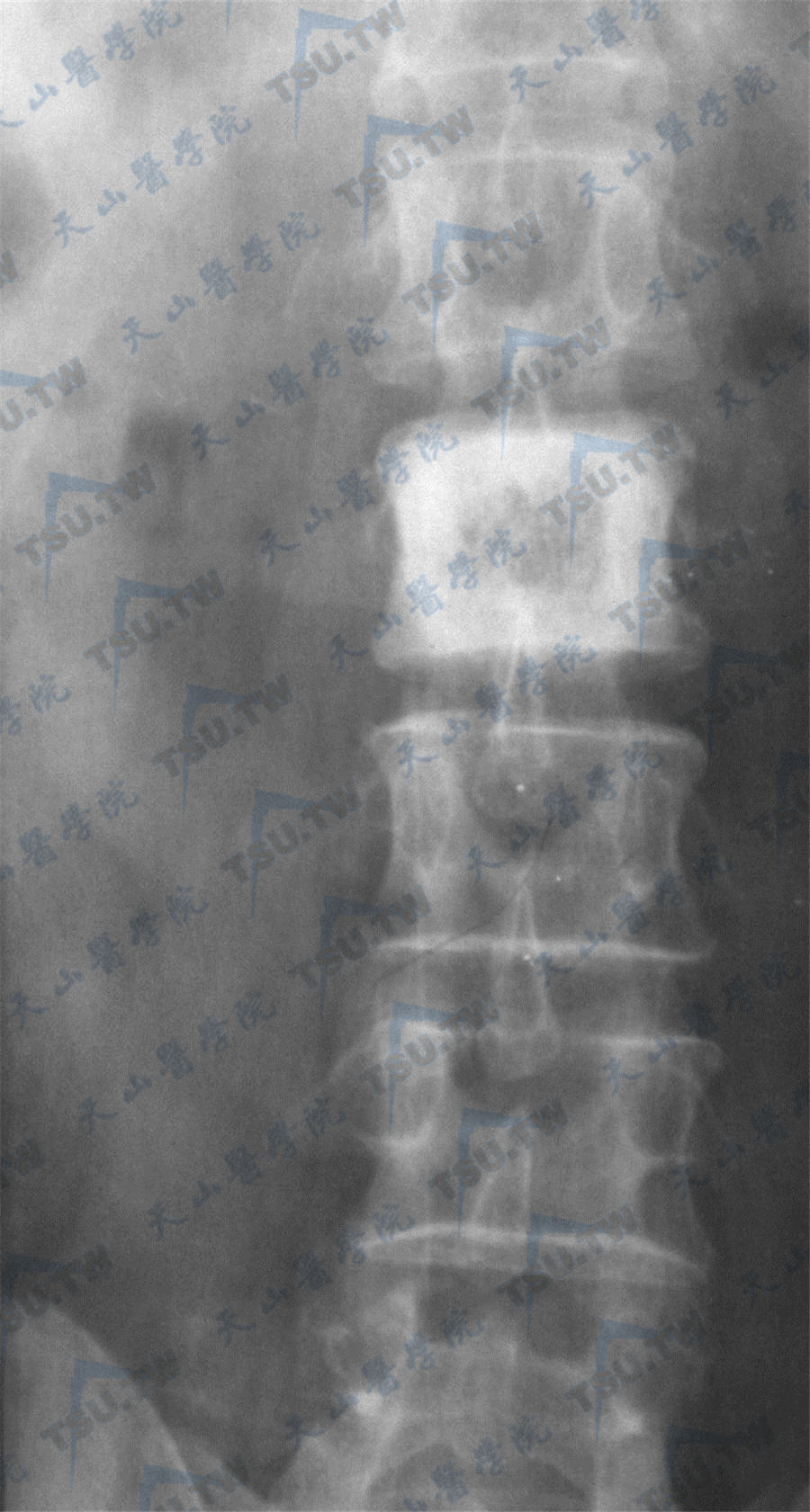
Paget骨病腰椎表现
注:男,65岁,腰椎Paget骨病。第2腰椎体稍增大,椎体周围骨皮质增厚,呈“框样椎体”
