胰岛β细胞的胰岛素分泌功能对糖尿病的诊断、分型、治疗和预后估计甚至预测糖尿病患病高危人群均有重要的参考价值。正常稳态下,胰岛素分泌率与血糖浓度之间呈平行关系,尤其血糖浓度在15mmol/L。轻度高血糖可增强胰岛β细胞分泌胰岛素,而高浓度血糖反可抑制胰岛素分泌,呈钟形,所谓Starling胰岛定律,与胰岛β细胞的葡萄糖激酶(葡萄糖感受器)和葡萄糖转运蛋白2(GLUT2)有关。
胰岛素测定用于糖尿病分型和胰岛素瘤诊断
正常人血糖上升刺激β细胞分泌胰岛素,血胰岛素浓度升高。T2DM在糖负荷后,胰岛素释放缓慢,胰岛素分泌曲线呈现不同程度的升高,但是与血糖的增高不成比例,表明患者的外周组织对胰岛素不敏感并存在相对性胰岛素缺乏,葡萄糖利用障碍。多数T2DM属于这一类。T1DM在葡萄糖负荷后血糖上升很高,但胰岛素的分泌很少或不对血糖刺激发生反应,胰岛素水平仍基本处于空腹时的状态(下图)。
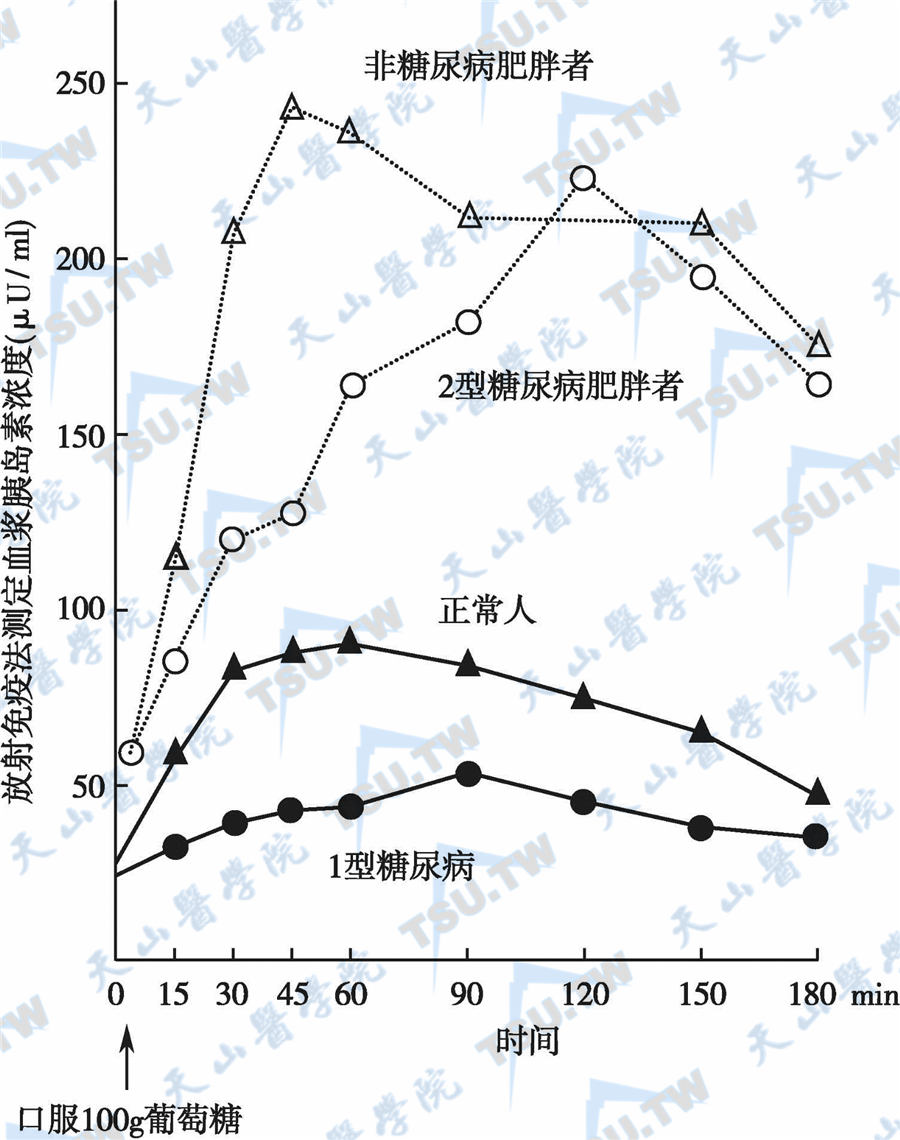
胰岛素释放试验中不同人群血浆胰岛素浓度的比较
注:正常人空腹血浆胰岛素浓度为5~20μU/ml,口服100g葡萄糖后30~60min达最高峰,约8~10倍于基值,3h渐恢复至原来水平;肥胖者(非糖尿病人)空腹血浆胰岛素浓度比正常人为高,口服100g糖后明显增高,约45min时达最高峰,胰岛素浓度为250μU/ml以上,3h后未恢复正常;1型糖尿病者空腹血浆胰岛素浓度稍低于正常,口服100g糖后90~120min才出现高峰,但低于正常;2型糖尿病肥胖者空腹血浆胰岛素高于正常或正常,口服100g糖后2h才达高峰,较正常者明显增高,但较相应体重肥胖而非糖尿病者为低;上述数据说明糖尿病者分泌胰岛素较正常相应体重者为低,且高峰延迟出现,提示胰岛素分泌相对不足,1型糖尿病(幼年型和消瘦者)分泌更少。
免疫反应性胰岛素的浓度与生物效应不一致
目前一般采取周围静脉血浆(清)测定胰岛素,常用放射免疫法(RIA)测定,其测定值以免疫活性胰岛素来表示(免疫反应性胰岛素,immunoreactive insulin,IRI)。胰岛素的分泌呈脉冲式。空腹血浆胰岛素参考值为5~25μU/ml(或以mU/L表示),餐后<180μU/ml。但胰岛β细胞分泌的胰岛素有50%~60%为肝脏所摄取而未进入周围循环,另外,若检测用的胰岛素抗体为多克隆,则可与胰岛素原和胰岛素原裂解产物结合,故有一定的局限性。通常,血总IRI中约20%为胰岛素原,而胰岛素原的生物活性仅为胰岛素的10%;IGT 和T2DM患者中胰岛素原及相关裂解产物可占30%左右。T2DM患者伴有胰岛素抵抗和高胰岛素血症,其胰岛素免疫活性增高,可能与胰岛素原所占比例增加有关,而生物活性未见增加,真正具有生物学活性的胰岛素所占比例下降,故T2DM除有胰岛素抵抗外,还存在胰岛素分泌的不足。
血胰岛素的测定除了常用的RIA法(须选用与胰岛素原不起反应的抗胰岛素抗体)外,还有免疫放射法(immunoradiometric assay,IRMA)和酶联免疫吸附法(enzymelinked immunosorbent assay,ELISA)等。后两者均需使用两种识别胰岛素分子不同表位的抗体,故又称为双抗夹心法(double antibody sandwich technique)。无论是特异性RIA和IRMA,还是ELISA,因排除了非特异抗原的干扰,其测得值均较IRI为低(以IRMA及ELISA更明显)。
C肽评价β细胞分泌能力比胰岛素更可靠
β细胞分泌的胰岛素原可被相应的酶水解生成胰岛素和C肽。C肽作为评价β细胞分泌胰岛素能力的指标比胰岛素更为可靠,其理由是:
- C肽和胰岛素均系胰岛素原经蛋白酶和羧肽酶分解而成的等克分子浓度的两种肽类物质,因此在门静脉血中的当量浓度是相等的。
- 胰岛素可被肝和肾组织中的胰岛素酶灭活,其半衰期仅4分钟,而C肽被胰岛素靶器官利用很少,其半衰期长,可达30分钟。在周围血中C肽与胰岛素的克分子比相对恒定,约为5∶1~10∶1。
- 70%的C肽可由肾脏摄取,24小时尿中C肽的排出量为(36±5)μg,因此也可测定尿C肽排出量来反映肾功能正常者的胰岛β细胞功能。
- 由于胰岛素抗体和C肽无交叉免疫反应,外源性胰岛素中不含C肽,故C肽测定的特异性高,能反映用胰岛素治疗患者β细胞合成和分泌胰岛素的能力,同时对糖尿病的分型、治疗和预后估计也有意义。
一般要求用基础状态和兴奋后C肽分泌量来评价β细胞功能。血C肽一般用RIA或ELISA方法测定,包括空腹基础值和葡萄糖(进餐)负荷后C肽分泌值。正常参考值:空腹0.8~3.0μg/L(0.24~0.9pmol/L)。T1DM患者血和尿中C肽含量很低,甚至测不出,葡萄糖刺激后血清C肽浓度明显低于正常。T1DM空腹C肽常低于0.4pmol/L。餐后C肽低于0.8pmol/L。
C肽释放试验方法同OGTT。在采血测血糖同时分出血标本测定C肽。在OGTT中,C肽的分泌反应与胰岛素相同。其检测的临床意义也同胰岛素释放试验。尤其适用于使用外源性胰岛素的患者评价胰岛β细胞的贮备功能。如果被检测者的血清胰岛素浓度极高(>1000pmol/L),而血清C肽很低或监测不出,提示为使用了过量的外源性胰岛素,此时的血糖可低可高,对诊断无特殊帮助。
