饮食管理是糖尿病治疗的基础
合理的饮食可以减轻胰岛β细胞的负担,使胰岛组织获得恢复的机会。轻型的糖尿病患者往往只需饮食治疗,就能有效地控制血糖,并防止并发症的发生。
饮食治疗目的
糖尿病饮食治疗的目的是:
- 通过平衡膳食,配合运动和药物治疗,将血糖控制在理想范围,达到全面的代谢控制;
- 满足一般生理和特殊生理状态需要,达到或维持成人的理想体重,保证充沛的精力,确保儿童和青少年正常的生长发育,满足妊娠和哺乳妇女代谢增加的需要;
- 有效地防治各种糖尿病急、慢性并发症的发生;
- 通过合理的膳食改善整体的健康状况。
饮食治疗原则
糖尿病饮食治疗的原则是:
- 合理控制热能,热能摄入量以达到或维持理想体重为宜;
- 采取平衡膳食,食物选择应多样化,营养应合理,要放宽对主食类食物的限制,限制脂肪摄入量,适量选择优质蛋白质,增加膳食纤维摄入,增加维生素和矿物质摄入;
- 提倡少食多餐,定时定量进餐;
- 饮食治疗应个体化,制订饮食计划时,除了要考虑到饮食治疗的一般原则外,还要考虑到糖尿病的类型、生活方式、文化背景、社会经济地位、是否肥胖、治疗情况、并发症和个人饮食的喜好;
- 饮食控制不能采取禁吃或偏食等强制性措施,否则会使患者营养失衡,对生活失去信心,降低生活质量,影响血糖控制。
饮食治疗包括总热量/饮食结构调整/合理营养
热量估计
根据标准体重及活动量计算每日所需总热量。标准体重(公斤体重)的计算方法是:40岁以下者为身高(cm)-105;年龄在40岁以上者为身高(cm)-100。成人每天每公斤标准体重的总热量估计:休息状态下为25~30kcal,轻体力劳动者为30~35kcal,中度体力劳动者为35~40kcal,重体力劳动者为40kcal以上。儿童因生长代谢旺盛,为保证其生长发育,所需的热量应相应增加,一般与同龄健康儿童摄取的总热量相同,但要注意避免过食和肥胖。儿童患者多为T1DM患者,在胰岛素治疗过程中易发生肥胖,儿童肥胖与以后发生的心血管疾病、高血压、血脂异常和血凝异常有密切关系。糖尿病合并妊娠时,为满足母体和胎儿营养的需求,保证胎儿的正常生长和发育,饮食的热量不宜过分限制,每日每公斤体重30~35kcal,或每日2000kcal以上,蛋白质每日每公斤体重1.5~2.0g,脂肪每日约50g,糖类不低于总热量的50%,约300~400g。少食多餐(每日5~6餐)。防止出现低血糖和饥饿性酮症。
妊娠期间,前3个月体重增加不应超过1~2kg,以后每周体重的增加控制在350g左右。妊娠期还须注意补充适量的维生素、钙、铁和锌等。糖尿病合并妊娠的饮食治疗的目的是达到良好控制糖尿病病情,使血糖尽量恢复正常,这是确保胎儿和母亲安全的关键;提供充足的各种营养素,而不引起餐后高血糖和酮症至关重要。饮食治疗要与运动疗法结合进行,并随着妊娠的继续进行合理的调整。妊娠并非运动疗法的禁忌证,但必须在医护人员的指导下进行,协助控制血糖。哺乳母亲热量供给也要增加30%左右。
老年人和伴有其他合并症的患者,应根据具体情况酌情进行饮食治疗。肥胖者(超过标准体重20%)应严格控制总热量,以期体重下降至正常标准的±5%左右;而低于标准体重20%的消瘦患者,或低于标准体重10%的体重不足患者,则应适当放宽总热量,达到增加体重的目的。
营养成分比例
营养物质分配的原则是高糖类、高纤维素和低脂肪饮食。一般糖类供能占总热量的50%~60%,蛋白质占15%~20%(每日每公斤体重0.8~1.0g),脂肪约占20%~25%(每日每公斤体重0.6~1.0g)。
一:糖类
许多患者用严格控制糖类的摄入量,同时增加脂肪和蛋白质摄取以求达到控制血糖的目的,这是错误和无益的。低糖类饮食可抑制内源性胰岛素的释放。近年来,国内外学者对糖类饮食利弊的研究结果表明,空腹血糖正常的轻型糖尿病患者,食物中糖量从45%提高到85%,病情未见加重,糖耐量反而得到改善,血胰岛素降低。故适当提高糖类摄入量,可提高周围组织对胰岛素的敏感性。如对主食控制过严,使患者处于半饥饿状态,可使糖耐量减低,体内供能势必依靠脂肪和蛋白质的分解,而导致酮症,病情反而难以控制。在饮食中添加较多的发酵性糖类(fermentable carbohydrate)更有利于糖尿病肾病患者,因为发酵性糖类可增加氮的肾外(经粪)排泄量,降低血浆尿素氮浓度。发酵性糖类很多,如食用胶、阿拉伯纤维、菊粉和粗制马铃薯淀粉等在肠道的发酵作用均较明显。
麦芽糊精是以玉米和大米等为原料,经酶法工艺(一种食品加工工艺)控制水解转化、提纯和干燥而成的产品。在体内代谢过程当中,糊精是由淀粉到葡萄糖的中间产物。在这个代谢过程中需要消化酶的参与。由于麦芽糊精是淀粉在体外经水解后生成,可不经过唾液淀粉酶的水解直接进入到胃中,通过小肠黏膜酶进一步消化成葡萄糖。
因此,它特别适用于消化力相对较弱的患者、老人或儿童作为食品补充剂,代替淀粉类食物,缓解消化压力。如果糖尿病患者的消化功能正常,尽量不吃麦芽糊精,以防止葡萄糖迅速吸收,使血糖上升。如果消化功能不良,或糖尿病昏迷而采用鼻饲饮食,或经常出现低血糖反应,均可用麦芽糊精作为能量来源。但在使用过程当中,要观察血糖的变化。
二:蛋白质
过多的蛋白质摄入可能对糖尿病不利。近年的一些研究认为高蛋白饮食可引起肾小球滤过压增高,易发生糖尿病肾病;而低蛋白饮食可明显延缓糖尿病和非糖尿病肾病的发展,减少了肾病和死亡的危险。肾移植术后接受低至中等蛋白(0.7~0.8g/kg)饮食还可延缓或减轻慢性移植排斥反应。但这些均有待进一步研究和证实。在一般情况下,糖尿病患者不要过分强调蛋白质的补充。对于儿童患者,为满足其生长发育的需要,蛋白质可按每日1.2~1.5g/kg给予。妊娠、哺乳、营养不良以及合并感染和消耗性疾病的患者均应放宽对蛋白质的限制,一般蛋白质每日也不超过1.5g/kg。动物性蛋白因含丰富必需氨基酸,营养效值和利用率高,应占总蛋白量的40%~50%。有微量清蛋白尿的患者,每日蛋白质的摄入量应限制在0.8~1.0g/kg之内;有显性蛋白尿的患者,应限制在低于0.8g/kg体重;有肾功能不全时,应限制蛋白质的摄入(低于0.6g/kg),必须选择优质动物蛋白,每日磷的摄入应少于3~5mg/kg或每日少于0.15~0.3g。适当限制钠盐(高血压者要限制在3g/d以内),根据血钠水平和浮肿程度调整,一般每日应少于4g。
三:脂肪
在脂肪的分配比例中,少于1/3的热量来自于饱和脂肪,单不饱和脂肪酸和多不饱和脂肪酸之间要达到平衡。动物性脂肪除鱼油外,主要含饱和脂肪酸。植物油富含不饱和脂肪酸,目前认为多价不饱和脂肪酸的热量(P)与饱和脂肪酸热量(S)的比值(P/S)愈大,对于降低胆固醇、预防动脉粥样硬化和神经病变等愈有效。在限制脂肪摄入量的前提下,应以植物油代替动物油。胆固醇每日摄入量应限制在300mg以下。如患者的血低密度脂蛋白胆固醇(LDL-C)≥2.6mmol/L,应使饱和脂肪酸的摄入量少于总热量的10%,同时,食物中的胆固醇含量应<200mg/d。
四:食物纤维
食物纤维又称植物性多糖,是不能被消化吸收的多糖类物质。人类消化道没有消化它们的酶,肠道细菌丛也仅能分解其中小部分,故不能被吸收,也不会供能。根据理化性质,分为可溶性和不溶性两类。可溶性食物纤维有豆胶、果胶、树胶和藻胶等,在豆类、海带、紫菜、燕麦、荞麦以及魔芋制品等人工提取物中含量较多,它们在胃肠道遇水后与葡萄糖形成黏胶,从而能减慢糖的吸收,使餐后血糖和胰岛素降低,并具有降低胆固醇的作用。非可溶性食物纤维有纤维素、半纤维素和木质素等,存在于谷类的表皮(粗粮)、玉米面、蔬菜的茎叶、豆类的外皮及水果的皮核等,它们在肠道内吸收并保留水分,且形成网络状,使食物和消化液不能充分接触,可使葡萄糖吸收减慢,从而可降低餐后血糖,改善葡萄糖耐量和减少降糖药物的用量。食物纤维对降低血脂也有一定作用。由于其吸湿性,能软化大便,具有通便的作用,还能减少饥饿感,增加饱感。
因此,糖尿病患者应注意在饮食中适当增加食物纤维的摄入量(每日25~30g),也就是说在饮食中可适当选用粗杂粮,多食新鲜绿叶蔬菜和一定数量的水果和蘑菇。但对于消瘦型糖尿病患者、T1DM患者和有腹泻症状的患者应酌情减少用量。ADA的食用纤维推荐量为24g(8g可溶性纤维加16g非溶性纤维)。Chandalia等用高于此推荐量(50g,可溶性和非溶性纤维各25g)的高纤维饮食治疗T2DM患者,结果显示高纤维摄入可改善血糖,降低血胰岛素和血脂浓度。但纤维食品食入过多会引起胃肠道反应,患者往往难以接受。目前,有专门为糖尿病患者制作的含有麦麸、豆皮、玉米及海藻植物等纤维素的糕饼,可适当用作调剂食品。
五:粗粮和细粮
全粮一般指未被精加工过的天然食品(如糙米、全麦面、豆类和杂粮等),其含有较丰富的膳食纤维、维生素、矿物质和生物类黄酮等。全粮饮食对一般糖尿病患者较合适,如膳食纤维增加食物体积,增加饱腹感,延缓胃排空,降低餐后血糖;可促进肠蠕动,防止便秘;有利于降低血压和血液黏稠度。患者应在营养医师的指导下进行合理配餐,合理营养,控制总能量。
因全粮相对难以消化,同时所含嘌呤物质较多,容易诱发痛风,故合并高尿酸血症和痛风者或有较严重胃炎、溃疡、肠炎和贫血者最好不吃或少吃全粮。
定时调整饮食治疗方案
食物种类
食物的种类有:①谷薯类:如米、面、玉米和薯类,主要含有糖类、蛋白质和B族维生素;②菜果类:富含维生素、矿物质及食物纤维;③蛋白质类:如肉、蛋、鱼、禽、奶和豆腐等,主要为机体提供蛋白质、脂肪、矿物质和维生素;④油脂类:如油脂和坚果类食物,能够为机体提供热能。主食以糖类为主,应放宽对主食的限制。糖类主要有谷薯类、豆类、含糖多的蔬菜和水果等。以谷类为主食者要尽可能选择粗制品。
一:糖类
分为单糖和多糖。糖又分为单糖、双糖和糖醇。单糖主要指葡萄糖和果糖,食入后吸收较快,使血糖升高明显;双糖主要指蔗糖和乳糖等;糖醇常见于含糖点心、饼干、水果、饮料和巧克力等,可以产生能量,但不含其他营养物质;多糖如米饭、面粉和土豆等食物中的淀粉不会使血糖急剧增加,并且体积大,饱感强,应作为身体热量的主要来源。一般不宜直接食用单糖和双糖,除非发生了低血糖。如为满足口感可使用糖的代用品(甜味剂),如木糖醇和甜叶葡萄糖精等。脂肪不易产生饱感,常易超量食用。
二:脂肪
看得见的脂肪包括各种烹调油脂、黄油、动物油和动物外皮;看不见的脂肪包括肉、禽、鱼、奶制品和蛋,坚果类食物如花生、瓜子、核桃和芝麻酱,以及油炸食品和汉堡包。过多摄入脂肪会产生过多的能量,与心、脑血管疾病的发生有关,可增加IR,减低胰岛素的敏感性,使血糖升高。选择脂类食品时,应尽量减少动物性脂肪的摄入量,适当摄入植物性脂肪。动物性脂肪主要来源于肥肉和猪油。羊肉和牛肉的含脂量低,而猪肉的含脂量高。鱼及水产品含脂最低,其次为禽、肉和蛋。糖尿病患者烹调用油也应限制(植物油2~3汤匙),食用的花生和瓜子等零食需计算在总热量和脂肪用量内。
三:蛋白质
动物性蛋白主要来源于动物的瘦肉类、畜肉、禽肉、鱼、虾、蛋类和乳品类等。植物性蛋白含量最高的是豆类。每日主食即可提供25~50g蛋白质。糖尿病患者可适当进食一些新鲜水果,补充维生素,但应将水果的热量计算在总热量内。建议从少量开始,进食水果的时间最好在空腹和两餐之间。糖尿病患者饮食种类可参照原生活习惯,注意多样化,控制每日总热量。
四:酒类
T2DM患者长期饮酒既易发生低血糖,又可加重高血糖。长期饮酒可引起酒精性肝硬化、胰腺炎及多脏器损害。某些患者戒酒有一定难度,因此,下列情况可允许少量饮酒:①血糖控制良好;②无糖尿病慢性并发症;③肝和肾功能正常;④非肥胖者;⑤无急性并发症时;⑥活化型乙醛脱氢酶-2(ALDH-2)基因表现型者。最高允许饮酒量为白酒50ml,啤酒200ml。少量饮酒对糖尿病似无明显不利影响,Ajani等调查了饮酒对美国20 951名医师糖尿病发病率的影响,平均追踪12.1年,显示小至中等量饮酒可降低T2DM的发病率。
食品交换份
食品交换份表
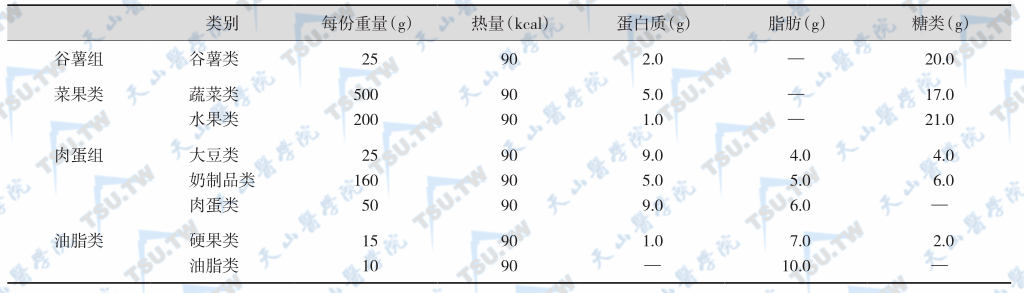
等值谷薯类交换表
注:每份谷薯类供蛋白质2g,糖类20g,热能90kcal
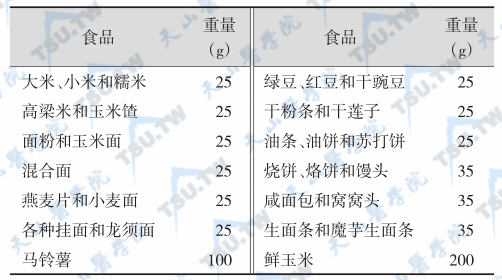
等值蔬菜类交换表
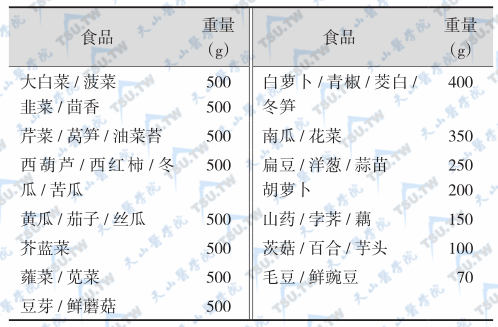
注:每份蔬菜类供蛋白质5g,糖类17g,热能90kcal
等值水果类交换表
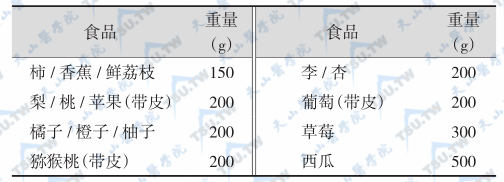
注:每份水果类供蛋白质1g,糖类21g,热能90kcal
等值大豆类交换表
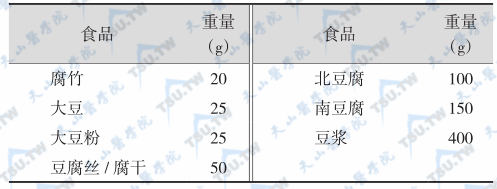
注:每份大豆类供蛋白质9g,脂肪4g,糖类4g,热能90kcal
等值奶制品类交换表

注:每份奶制品类供蛋白质5g,脂肪5g,糖类6g,热能90kcal
等值肉蛋类交换表
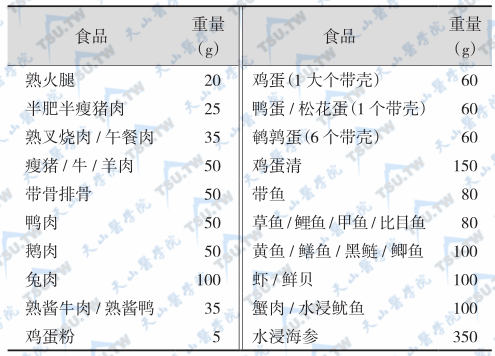
注:每份肉蛋类供蛋白质9g,脂肪6g,热能90kcal
等值油脂类交换表
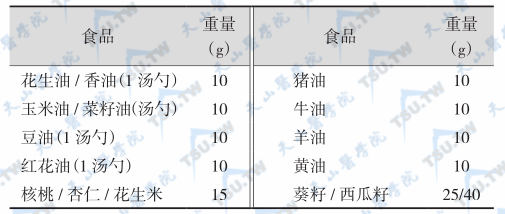
注:每份油脂类供脂肪10g,热能90kcal
不同热量的糖尿病饮食内容
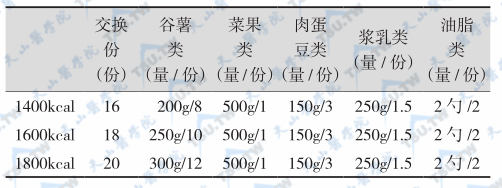
食品交换份的概念是:将食物按照来源和性质分成几大类。同类食物在一定重量内所含的蛋白质、脂肪、糖类和热量相似,不同类食物间所提供的热量也是相同的(上表)。确定食品交换份的益处在:①易于达到膳食平衡;②便于了解和控制总热量;③可做到食品的多样化;④便于灵活掌握食物的选择。不同热量的糖尿病饮食内容见下表。
食谱和热量设计与计算
一:粗算法
适用于门诊患者。体重大致正常,身体状况较好者的主食可按劳动强度大致估计,休息者200~250g;轻体力劳动者250~350g,中体力劳动者350~400g,重体力劳动者400~500g。副食品中蔬菜不限制,蛋白质约30~40g,脂肪40~50g。肥胖患者应严格限制总热量,选用低糖类和低脂饮食。
二:细算法
又称食物成分表计算法,其科学性强,但须经常查阅食物成分表。计算和设计主、副食较繁杂,适合于住院患者。其方法和步骤是:①根据患者性别、年龄和身高计算标准体重;②根据患者劳动强度确定每日所需总热量;③确定糖类、脂肪和蛋白质的供给量。每克糖类与每克蛋白质均产生4kcal热量,每克脂肪产生9kcal热量。设全日总热量= X,全日碳水化合物类(g)=X×(50%~60%)/4;全日蛋白(g)= X×(12%~20%)/4;全日脂肪(g)=X×(20%~35%)/9。例如,50岁男性T2DM患者的身高为170cm,实际体重为85kg,患者轻体力劳动。每日每公斤体重需20~25kcal热量,标准体重= 170-105=65kg。全日总热量=65×20~25=1300~1625kcal。全日糖类=1300~1625×60%/4=195~244g。全日蛋白质= 1300~1625×20%/4=65~81g,全日脂肪=1300~1625×20%/9= 29~36g。总热量3餐分配按1/5、2/5和2/5分配。
三:食品交换份法
上述细算法中的例子,在计算了全天所需热量后,可根据患者的饮食习惯和嗜好,利用食品交换份表制订膳食计划。患者饮食治疗开始可能会不习惯,易产生饥饿感,可多吃蔬菜减轻饥饿感,但炒菜用油不能太多,切忌用多吃肥肉等油腻食物来减轻饥饿感。
参考血糖指数安排膳食
血糖生成指数(glycemic index,GI)亦称为血糖指数,是食物的一种生理学参数。GI是指含50g碳水化合物实验食物的血糖应答曲线下面积与等量碳水化合物标准参考物和血糖应答之比,是衡量食物引起餐后血糖反应的指标,它表示含100g碳水化合物的食物和100g葡萄糖在食入后一定时间内(一般为2小时)体内血糖应答水平的百分比值。血糖指数可用公式表示为

食物血糖生成指数是人体实验结果,而我们平时常用的碳水化合物含量和食物交换份法都是化学测定或根据食物脂肪、蛋白质和水分等计算出来的:①选择10~15个健康志愿者(或糖尿病患者),第1天晚餐后禁食,第2天早晨每人食用一份烹饪好的食物。如检测煮面条,则发给每位志愿者4两(200g)左右面条,其中含50g碳水化合物。碳水化合物的含量可直接测定或利用《食物成分表》计算;②空腹和饭后2小时内(即5、15、30、45、60、90和120min时)分别抽血,2小时得到7~8个血样(双样),用生化仪进行血糖测定。实验时禁食,也不能运动。如果是糖尿病志愿者则需要3小时的血样;③把每个的血糖数值用坐标在图纸上标出来,或者直接输入计算机,用设计好的计算机程序计算曲线下面积;④分析实验者(10~15人)的测定结果并去掉可疑值,计算平均值。与纯葡萄糖的血糖反应进行比较;⑤以葡萄糖作为参考(GI100),某一食物与其相比的百分比就是食物的血糖生成指数(GI)。
用于实验的所有食物中的碳水化合物的量是相同的。例如,100g面包(约3片半面包)含有50g碳水化合物;同样120g饼干也含有50g碳水化合物。我们可以通过查阅《食物成分表》,了解食物中碳水化合物的含量。化学分析和人体实验的实验依据不同,人体实验更接近实际。重复1~5操作,一般10~15个人有700多个血样分析,每3天才能研究出一种食物的血糖生成指数。
食物血糖生成指数
餐后血糖应答值一般用血糖应答曲线下的面积来表示。就像食物交换份法、碳水化合物计算法和食物金字塔指南一样,血糖指数也是饮食计划的基础。尽管血糖指数的提出大约已有20年历史,而且它也是血糖升高的“气象预报”,但是它却很少受到人们的关注。一种食物的血糖生成指数反映了这种食物提高人体血糖的即时效应。食物提高血糖的能力不同于食物中碳水化合物的含量,也不同于食物能量的高低。高血糖生成指数的食物,进入胃肠后消化快,吸收率高,葡萄糖释放快,葡萄糖进入血液后峰值高,也就是血糖升的高;低血糖生成指数的食物,在胃肠中停留时间长,吸收率低,葡萄糖释放缓慢,葡萄糖进入血液后的峰值低,下降速度也慢,简单说就是血糖比较低。一般来说,进食血糖指数越高的食物,餐后血糖升高得越快。如以白面包为例,其血糖指数为70,那么,血糖指数低于70的食物,如荞麦(血糖指数54左右),其升高血糖的速度要比白面包慢;而血糖指数高于70的食物,如麦芽糖(血糖指数105左右)其升高血糖的速度比白面包要快。一般认为,血糖生成指数在55以下的食物为低GI食物;血糖生成指数在55~75之间的食物为中等GI食物;血糖生成指数在75以上的食物为高GI食物。但食物的血糖生成指数受多方面因素的影响,如受食物中碳水化合物的类型、结构、食物的化学成分和含量以及食物的物理状况和加工制作过程的影响等。
高GI的食物,进入胃肠后消化快,吸收率高,葡萄糖释放快,葡萄糖进入血液后峰值高;低GI食物在胃肠中停留时间长,吸收率低,葡萄糖释放缓慢,葡萄糖进入血液后的峰值低,下降速度慢。因此,了解食物的血糖生成指数,合理安排膳食,对于调节和控制人体血糖水平发挥着重要作用。食物血糖生成指数不仅可以用于对糖尿病患者、高血压患者和肥胖者的膳食管理,也可应用于运动员的膳食管理、食物研究以及社区居民膳食状况与慢性病关系研究等多个方面。部分主食品种血糖生成指数见下表。
部分食品的血糖生成指数
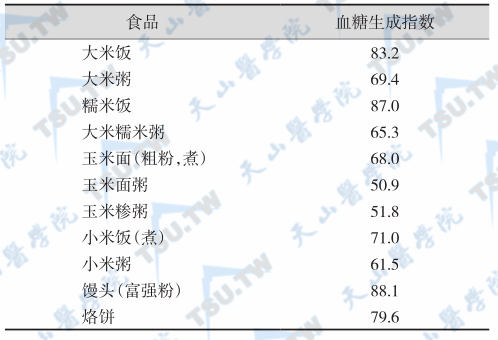
制订饮食计划时,最好有一个食物血糖指数的目录,然后把血糖指数计算进去。尽量用一些血糖指数较低的食物,使餐后血糖尽可能维持在理想水平。比如,平时很喜欢吃西瓜和樱桃的人,在吃水果前,应该先查一下各种水果的血糖指数目录;西瓜的血糖指数为72,而樱桃则只有22。为了更好地控制血糖,此时,应该尽量不吃西瓜,而吃血糖指数更低的樱桃。
影响食物血糖指数的因素
血糖指数有助于食物的选择和更好地实施饮食计划。但是,食物血糖指数受很多因素的影响。虽然血糖指数可以帮助了解每种食物对血糖影响的大小,但是应该牢记,饮食中碳水化合物的总量对血糖的影响,比单一食物对血糖的影响要大得多。
- 同种食物血糖指数可以不同:如熟透的香蕉其血糖指数为74,然而,绿色香蕉的血糖指数只有43;谷子呈颗粒状时其血糖指数较低,但随着它变为米饭甚至粥,其血糖指数逐渐升高(根据其含有淀粉的多少而定)。
- 不同人对同种食物的反应不同:对于同一血糖指数的食物,有的人吃后血糖可能升高得快,而有的人血糖却可能升高得慢。
- 混合食物的血糖指数对血糖影响无法预料:比如比萨饼(由面粉、蔬菜和火腿肠等混合制成)的血糖指数肯定比其中某一种单独的成分(如火腿肠)的要高,但是否等于几种成分的血糖指数之和,目前尚不能肯定。有学者认为,混合食物的血糖指数,可以通过混合食物中的单一成分来推断,但有些学者不赞同此种观点。
- 血糖指数不是选择食物的唯一标准:因为混合食物的血糖指数不能从其中的单一成分中得知。有些食物(如胡萝卜),虽然血糖指数较高,但因其含有丰富的营养;而另一些食物(如含油脂类丰富的花生和瓜子等),尽管其血糖指数较低,但因其热量过高,营养又不够,则应尽量避免选用。
