PR间期代表房室传导时间,包括冲动在心房、房室结、希氏束及束支、分支直至心室开始除极所需的传导时间,正常值为0.12~0.20s,随着心率的改变,其值会有所变化,但互差<0.04~0.05s。窦性冲动在上述4个部位发生传导延缓或阻滞,均会引起PR间期延长或P波下传受阻,但以房室结最为常见,因房室结属慢反应细胞,以移行细胞为主,夹有少量的P细胞和浦肯野纤维细胞,这些细胞交织成迷宫状形成迷路样结构,一方面使其具有较长的不应期和窦性冲动下传时出现0.05~0.10s生理性延搁,另一方面使其最容易出现不同程度的隐匿性传导、递减性传导、前向性或逆向性一度~三度阻滞甚至双向阻滞及双层、多层组滞。
分类
- 根据阻滞程度分类
- 一度房室传导阻滞:有Ⅰ型、Ⅱ型、Ⅲ型之分。
- 二度房室传导阻滞:有2:1~3:1阻滞、二度Ⅰ型、二度Ⅱ型、高度及几乎完全性房室传导阻滞之分。
- 三度房室传导阻滞。
- 根据阻滞部位分类
- 心房内传导阻滞:希氏束电图表现为PA间期延长。
- 房室结内传导阻滞:希氏束电图表现为AH间期延长。
- 希氏束内传导阻滞:希氏束电图表现为HV间期延长。
- 束支内传导阻滞:希氏束电图也表现为HV间期延长。
- 根据阻滞与频率相关性分类
- 快频率依赖性阻滞:又称为3相性阻滞,在心率增快时出现房室传导阻滞。
- 慢频率依赖性阻滞:又称为4相性阻滞,在心率减慢时出现房室传导阻滞。
-
非频率依赖性阻滞:又称为间歇性阻滞,房室传导阻滞的出现与心率快慢无关。可分为:
-
间歇性一度阻滞,需注意是否由房室结内双径路传导、隐匿性房室交接性早搏引起的干扰性PR间期延长所致;
-
间歇性二度阻滞,需注意是否由隐匿性房室交接性早搏引起的干扰性P波下传受阻所致;
- 间歇性三度阻滞,又称为阵发性三度房室传导阻滞。
-
- 根据阻滞性质分类
- 病理陛阻滞:房室交接区的不应期病理性延长,导致其传导能力减低而引起传导阻滞。
- 功能性阻滞:又称为生理性阻滞或干扰性阻滞。房室交接区的不应期并无异常,而是因窦性、房性冲动下传过早或频率过快,当冲动传至房室交接区时,遇及其生理性不应期,而出现传导延缓或传导中断现象。
- 根据阻滞部位组合情况分类
- 单水平阻滞:仅发生在心房、房室结、希氏束或束支某一个水平的阻滞。
- 双水平阻滞:心房、房室结、希氏束或束支这4个水平中,同时出现2个水平的阻滞。
- 三水平或多水平阻滞:上述4个水平中,同时出现3个水平的阻滞。
发生机制
- 一度房室传导阻滞:房室交接区组织中某个部位的有效不应期尚属正常,而相对不应期却异常地延长,并占据了整个心动周期,不论窦性频率如何变化,下传时均会遇及其相对不应期而出现PR间期延长。
- 二度Ⅰ型房室传导阻滞:房室交接区组织中某个部位的有效不应期有所延长,相对不应期也明显延长,但并未占据整个心动周期,还留有正常的兴奋期或应激期,故文氏周期中,下传的PR间期仍有机会在正常范围内,但会出现递减性传导,直至传导中断而阻滞。
- 二度Ⅱ型房室传导阻滞:房室交接区组织中某个部位主要是有效不应期显著地延长为主,只留下很短的相对不应期,其传导表现为“全或无”的特点,要么能下传,其PR间期恒定,大多正常偶尔延长,要么不能下传而呈阻滞状态。
- 三度房室传导阻滞:房室交接区组织中某个部位完全丧失了兴奋性,有效不应期占据了整个心动周期,所有室上性冲动均被阻滞而不能下传。

心电图表现
一度房室传导阻滞
经典的一度房室传导阻滞的基本节律必须是窦性心律,若成人PR间期≥0.21s、儿童PR间期≥0.19s,且所有冲动均能下传心室,便可诊断为一度房室传导阻滞;或者同一患者在心率相近时,前后两次心电图比较,若出现PR间期互差≥0.04~0.05s,即使PR间期仍在正常范围内,亦被认为是一度房室传导阻滞的表现;或者心率增快时,PR间期不缩短,反而较原来延长≥0.04~0.05s,也应考虑一度房室传导阻滞(3相性阻滞)。后两种情况需与房室结内慢径路下传相鉴别。根据PR间期延长情况,一度房室传导阻滞又可分为3种类型:
- 一度I型:又称为流产型二度I型房室传导阻滞,PR间期在延长的基础上又逐搏延长,但始终未见心室漏搏出现。
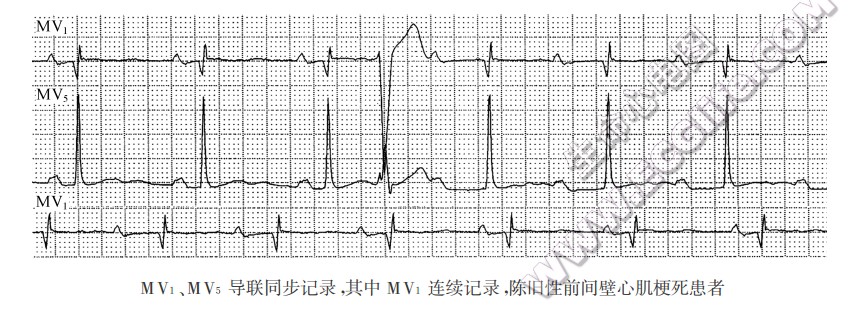 ▲ MV1、MV5导联同步记录,其中MV1连续记录,陈旧性前间壁心肌梗死患者出现一度房室传导阻滞(PR间期0.24s)、间位型室性早搏后出现流产型反向二度I型房窒传导阻滞(又称为反向一度I型房室传导阻滞)、前间壁异常Q波、T波改变。
▲ MV1、MV5导联同步记录,其中MV1连续记录,陈旧性前间壁心肌梗死患者出现一度房室传导阻滞(PR间期0.24s)、间位型室性早搏后出现流产型反向二度I型房窒传导阻滞(又称为反向一度I型房室传导阻滞)、前间壁异常Q波、T波改变。 - 一度Ⅱ型:即通常所说的一度房室传导阻滞,其PR间期固定地延长。
- 一度Ⅲ型:延长的PR间期长短不一,与迷走神经张力波动有关。
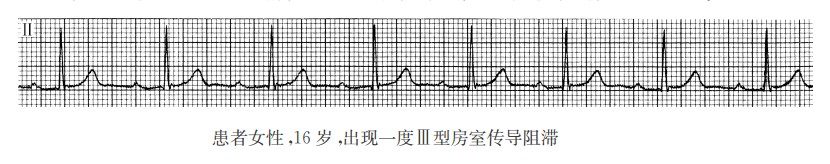
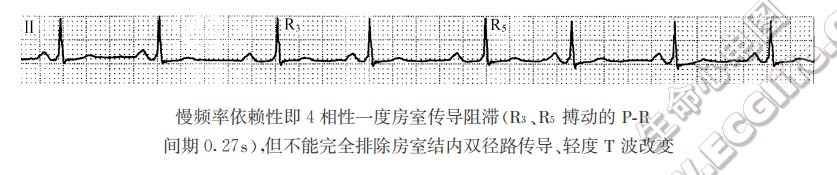
若上述PR间期延长与心率快慢有关,则称为频率依赖性一度房室传导阻滞;若PR间期延长与频率快慢无关,则称为间歇性一度房室传导阻滞,可能是房室结内双径路传导或隐匿性房室交接性早搏所致(需有显性交接性早搏出现作为佐证)。
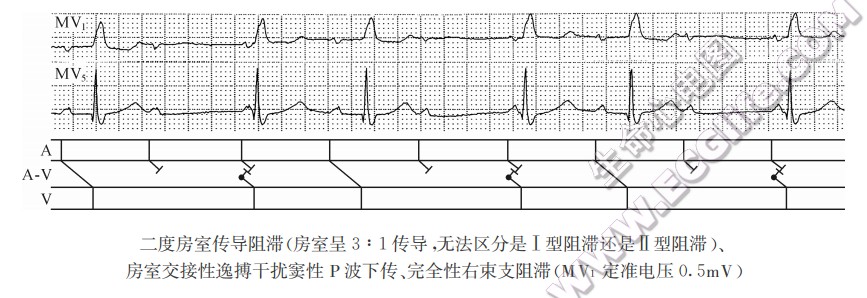
二度房室传导阻滞
不管下传的PR间期是正常还是延长,只要有P波受阻QRS波群脱落,均称为二度房室传导阻滞,包括2:1或3:1传导的房室传导阻滞、二度Ⅰ型及Ⅱ型阻滞、高度及几乎完全性房室传导阻滞,阻滞程度的轻重通常以房室传导比率来表示,即P波数目与它下传QRS波群数目之比,如4:3传导,表示4个P波中有3个下传心室,仅有1个P波下传受阻。
- 2:1或3:1传导的房室传导阻滞:固定的2:1或3:1传导无法区分是二度Ⅰ型阻滞还是二度Ⅱ型阻滞所致,故只能笼统地称为二度房室传导阻滞。
- 二度Ⅰ型房室传导阻滞:又称为文氏型房室传导阻滞、莫氏Ⅰ型房室传导阻滞。有典型和不典型文氏现象之分,前者表现为PR间期逐搏延长,直至QRS波群脱落,但PR间期延长的增量逐搏减少,导致RR间期逐搏缩短,直至出现长RR间期,RR间期呈“渐短突长”特点;而后者PR间期总的来说是逐搏延长的,直至QRS波群脱落,但PR间期延长的增量不是逐搏减少,而是变化不定,RR间期可呈“渐长突长”等特点。不管是典型的还是不典型的文氏现象,其PR间期与RP间期大多符合反比关系规律。
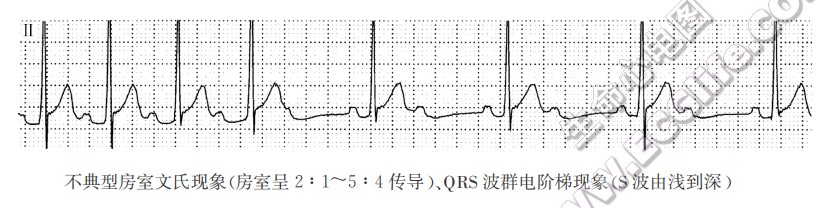
- 二度Ⅱ型房室传导阻滞:又称为莫氏Ⅱ型房室传导阻滞。发生QRS波群脱落之前和之后的所有下传的PR间期是固定的,可正常或延长。PR间期的长短与RP间期的长短无关,即在短RP间期后和长RP间期后的PR间期总是相等的。
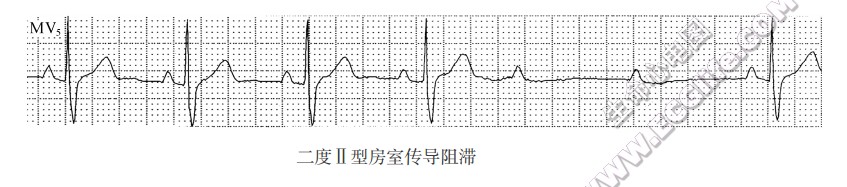
- 高度房室传导阻滞:
- P波频率≤135次/min;
- 房室传导比率≥4:1;
- 房室交接性或室性逸搏的RR间期≥2个PP间期或逸搏频率<45次/min;
- P波下传受阻必须是由真正阻滞引起,而非由下级起搏点干扰所致。高度房室传导阻滞可以是莫氏I型或Ⅱ型阻滞所致,但由于逸搏或逸搏心律出现,很难区分是工型还是Ⅱ型阻滞所致。
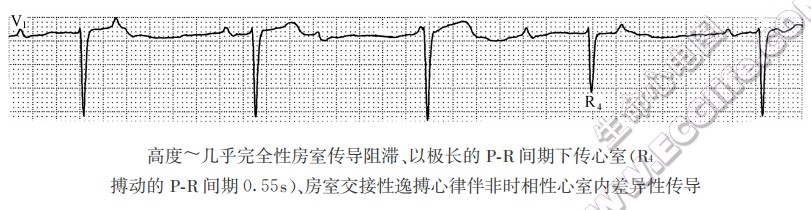
- 几乎完全性房室传导阻滞:与高度房室传导阻滞的心电图表现类似,但房室传导比率更高,仅极少数P波在某一适当位置能下传心室,与房室交接区超常期传导有关。
三度房室传导阻滞
所有窦性(或房性)冲动(频率≤135次/min)到达房室交接区时,理应下传而不能下传者,称为三度房室传导阻滞或完全性房室传导阻滞。
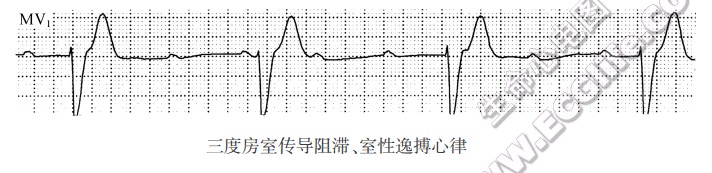
这个下传条件包括心房率≤135次/min、RR间期≥2个PP间期或心室率<45次/min。如心房率>135次/min时,所出现的房室传导阻滞有可能是窦性(或房性)冲动遇及房室交接区生理性不应期而引起的干扰性阻滞;如逸搏的RR间期<2个PP间期或心室率>45次/min时,有可能是2:1房室传导阻滞合并房室干扰(P波下传时被逸搏冲动所干扰)酷似三度房室传导阻滞。故诊断三度房室传导阻滞,必须具备以下3个条件:
- PR间期长短不一,存在完全性房室分离,即P波与QRS波群无关。
- P波频率≤135次/min。
- 逸搏的RR间期≥2个PP间期或频率足够慢(<45次/min),P波落在应激期内而未能下传。
阻滞部位的判断
一度房室传导阻滞
一度房室传导阻滞的部位可发生在心房、房室结、希氏束或双侧束支水平内,但最常见的部位是房室结内阻滞,其次为心房内阻滞,希氏束、双侧束支内阻滞虽然较少见,但预后不良。
- PR间期显著延长者(>0.40s),多为房室结内阻滞所致。
- PR间期轻度延长伴“肺型P波”,提示房室传导阻滞与右心房内传导延缓有关。
- PR间期轻度延长伴“二尖瓣型P波”,提示房室传导阻滞与房间隔或左心房内传导延缓有关。
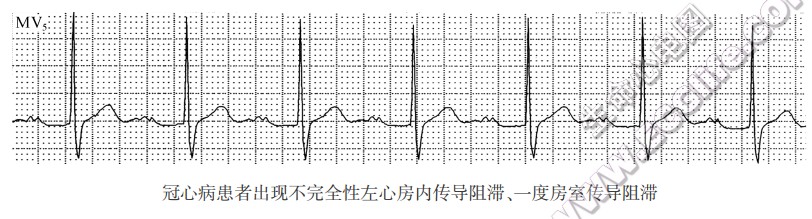
- PR间期轻度延长伴左束支阻滞,提示房室传导阻滞发生在希氏束及束支内(75%~90%)。
- PR间期轻度延长伴右束支阻滞,房室传导阻滞多数发生在房室结内,少数发生在希氏束及束支内。
- PR间期轻度延长伴右束支阻滞、左前分支或左后分支阻滞,提示房室传导阻滞发生在束支或分支内。
- 先天性心脏病患者出现PR间期延长,约20%房室传导阻滞是由右心房内传导延缓引起,50%心内膜垫缺损患者房室传导阻滞是由心房内完全或部分传导延缓引起。
二度房室传导阻滞
- 二度Ⅰ型房室传导阻滞:其阻滞部位大多发生在房室结内(约72%),少数可发生在希氏束(7%)及双侧束支内(21%),后两者文氏周期中的PR间期逐搏递增量和总增量的幅度均很少。
- 二度Ⅱ型房室传导阻滞:其阻滞部位几乎发生在希氏束、双侧束支内,尤其是出现宽大畸形QRS波群者。
- 2:1或3:1二度房室传导阻滞:该阻滞为I型或Ⅱ型阻滞的变异型,其阻滞部位可发生在房室结或希氏束、双侧束支内。
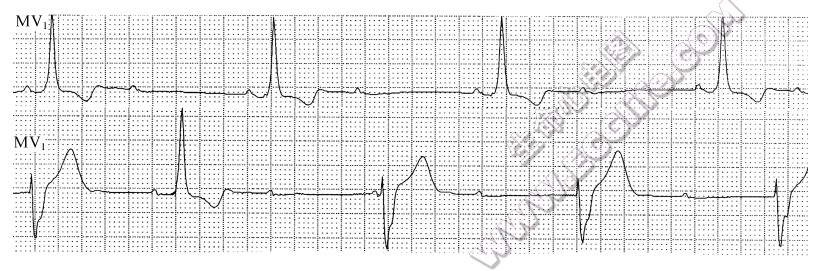 ▲ 上、下两行MVi导联系不同时刻记录。上行显示略有室相性窦性心律不齐、2:1二度房室传导阻滞、完全陛右柬支阻滞;下行显示貌似高度或几乎完全性房室传导阻滞(实为2:1二度房室传导阻滞伴逸搏干扰现象)、完全性右柬支阻滞、室性逸搏心律,提示双柬支阻滞(即2:1二度房室传导阻滞发生在左束支内)
▲ 上、下两行MVi导联系不同时刻记录。上行显示略有室相性窦性心律不齐、2:1二度房室传导阻滞、完全陛右柬支阻滞;下行显示貌似高度或几乎完全性房室传导阻滞(实为2:1二度房室传导阻滞伴逸搏干扰现象)、完全性右柬支阻滞、室性逸搏心律,提示双柬支阻滞(即2:1二度房室传导阻滞发生在左束支内) - 高度房室传导阻滞:其阻滞部位主要根据窦性和逸搏QRS波形加以确定。若窦性和逸搏QRS波形均正常,则阻滞部位发生在房室结内或希氏束以上;
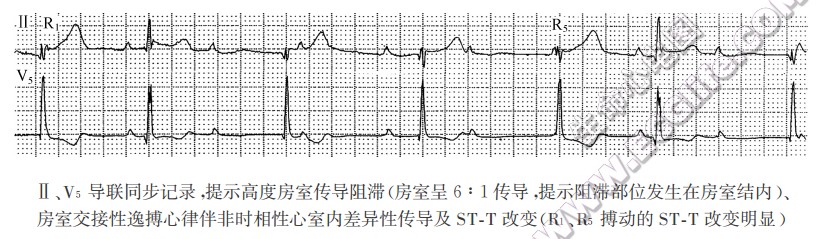 若窦性QRS波形正常而逸搏QRS波群宽大畸形或窦性QRS波群宽大畸形而逸搏QRS波形反而正常者,则阻滞部位发生在双侧束支内。
若窦性QRS波形正常而逸搏QRS波群宽大畸形或窦性QRS波群宽大畸形而逸搏QRS波形反而正常者,则阻滞部位发生在双侧束支内。
三度房室传导阻滞
其阻滞部位可发生在房室结、希氏束或双侧束支内,阻滞部位的确定与高度房室传导阻滞一样,主要根据窦性和逸搏QRS波形来确定。
兴奋迷走神经措施确定房室传导阻滞的部位
迷走神经通常仅影响房室结传导,对希氏束、双侧束支传导一般无影响。在房室传导阻滞时,通过兴奋迷走神经方法(如按压颈动脉窦)来确定阻滞部位。若阻滞程度加重,则提示阻滞部位发生在房室结内;若阻滞程度减轻,则提示阻滞部位发生在希氏束或双侧束支内。
静脉注射阿托品确定房室传导阻滞的部位
阿托品可解除迷走神经对窦房结、房室结的抑制作用,增加窦性频率,改善房室结传导,抑制希氏束、双侧束支的传导,故静脉注射阿托品(0.02mg/kg)有助于鉴别房室传导阻滞的部位。静脉注射阿托品后,若房室传导阻滞程度减轻,如延长的PR间期缩短、二度I型阻滞转为一度房室传导阻滞、房室3:1传导转为2:1传导、房室2:1传导转为一度房室传导阻滞、三度房室传导阻滞转为二度阻滞或房室交接性逸搏的频率显著增加(≥70次/min),则提示阻滞部位发生在房室结内;反之,若房室传导阻滞程度加重或改善不明显,则提示阻滞部位发生在希氏束或双侧束支内。
希氏束电图确定房室传导阻滞的部位
临床上可通过兴奋迷走神经的措施和静脉注射阿托品,再结合其他心电图表现,能对绝大部分房室传导阻滞的部位作出临床诊断,只有极少数患者需借助希氏束电图进行定位。
- 希氏束电图的组成:由3个波、2个间期组成:
- 希氏束电图由A波(与体表心电图P波同步,为房室结邻近的心房电位)、V波(与体表心电图QRS波群同步,代表希氏束和束支邻近的心室波)、H波(位于A波与V波之间,系希氏束激动时产生的电位波)组成;
- A-H间期及H-V间期。
- H波及各间期正常值:
- PA间期:从P波起始至A波起始之间的间期,代表激动在心房内传导时间,正常值为25~45ms;
- AH间期:从A波起始至H波起始之间的间期,相当于激动在房室结内传导时间,正常值为60~140ms;
- H波时间:从H波开始至结束的时间,代表希氏束内传导时间,正常值为15~20ms;
- HV间期:从H波开始至V波起始之间的间期,代表希一浦系统传导时间,正常值为30~55ms。
- 定位诊断:
- 一度房室传导阻滞:若PA间期延长,则阻滞部位在心房内;若AH间期延长,则阻滞部位在房室结内;若H波增宽或分裂为H1和H2两个成分,则阻滞部位在希氏束内;若HV间期延长,则阻滞部位在束支内。
- 二度房室传导阻滞:若AH间期逐搏延长直至H波缺失,则该文氏型阻滞发生在房室结内,一般预后良好;若AH间期正常而HV间期固定延长,被阻滞的心搏H波后无V波,则该二度Ⅱ型阻滞部位发生在希氏束远端,常提示病变范围广泛而严重。
- 三度房室传导阻滞:若A波与V波无关,A波后无H波,而V波前有H波,则表明该逸搏起搏点位于结一希区,其阻滞部位在房室结内;若A波与V波无关,H波分裂为H1和H2两个波,A波后有H1波,V波前有H2波,H2-V间期正常,则阻滞部位在希氏束内;若A波与V波无关,A波后有H波,而V波前无H波,QRS波群宽大畸形,则表明该逸搏起搏点位于心室内,其阻滞部位在希氏束远端或束支内。
- 希氏束电图是明确诊断隐匿性房室交接性早搏(希氏束早搏)的唯一方法,能鉴别一度或二度房室传导阻滞是传导组织真正阻滞引起,还是由隐匿性早搏引起的假性阻滞。
伴发心律失常
房室传导阻滞可伴有任何已知的心律失常:
- 可伴有其他部位的传导障碍,如窦房传导阻滞、心房及心室内传导阻滞。
- 二度以上房室传导阻滞可伴有房室交接性、室性逸搏及其逸搏心律。
- 可出现室相性窦性心律不齐:夹有QRS波群的P-P间期与无夹有QRS波群的PP间期互差>0.12~0.16ms,一般以前者PP间期短、后者PP间期长为多见。
- 可伴有房室交接区超常期传导、韦金斯基现象。
- 可伴有各种早搏、反复搏动、快速性室性心律失常。
- 少数患者可出现短暂性心室停搏,导致阿一斯综合征发作。
- 若存在室房传导且R'P-间期较长,则植入DDD起搏器患者有可能产生起搏器介导性心动过速。
鉴别诊断
一度房室传导阻滞的鉴别诊断
- 干扰性PR间期延长,即干扰性一度房室传导阻滞:凡是窦性、房性激动提早出现落在前一搏动U波顶峰之前而出现P (P')-R间期延长,且R-P(P')间期与P(P')-R间期符合反比关系时,该P(P')-R间期延长应考虑为干扰性P(P')-R间期延长,是一种生理现象,如较早的房性早搏、窦性夺获、间位型室性早搏后第1个窦性搏动等,其下传P(P')-R间期延长,但有时可能合并真正的一度房室传导阻滞。
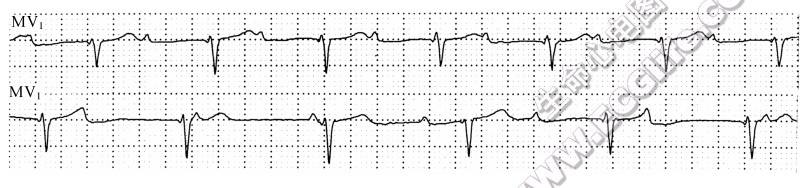 ▲ 扩张型心肌病、心房颤动射频消融术后患者,上、下两行系MV1导联不连续记录。上行显示长PR间期,下行显示房室交接性逸搏心律、完全性房室脱节;提示上行长PR间期系干扰性与阻滞性并存的—度房室传导阻滞,下行完全性房窒脱节系长PR间期型的一度房室传导阻滞合并房室交接性逸搏干扰所致。
▲ 扩张型心肌病、心房颤动射频消融术后患者,上、下两行系MV1导联不连续记录。上行显示长PR间期,下行显示房室交接性逸搏心律、完全性房室脱节;提示上行长PR间期系干扰性与阻滞性并存的—度房室传导阻滞,下行完全性房窒脱节系长PR间期型的一度房室传导阻滞合并房室交接性逸搏干扰所致。 - 房室结内双径路传导引起PR间期突然显著延长:PP间期基本规则时,突然出现PR间期显著延长(≥0.06ms),应考虑房室结内双径路传导
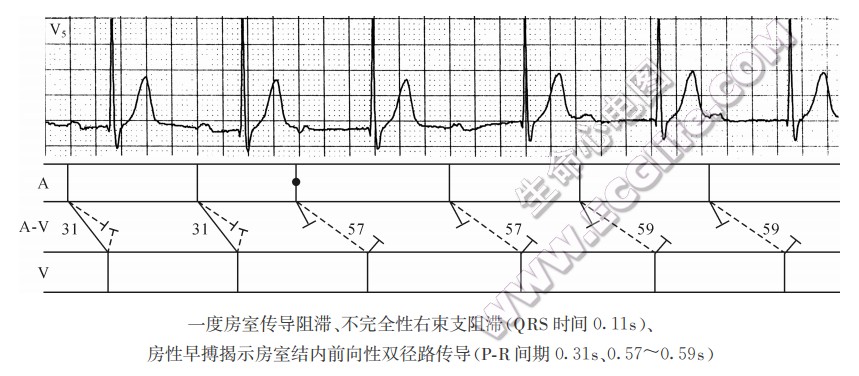 ;有时窦性激动持续地从慢径路下传出现较长PR间期,易诊断为一度房室传导阻滞。
;有时窦性激动持续地从慢径路下传出现较长PR间期,易诊断为一度房室传导阻滞。 - 隐匿性房室交接性异位搏动引起干扰性PR间期延长:多见于房室交接性并行心律,该异位搏动前向、逆向传导均发生阻滞,但所产生的不应期将影响下一个窦性激动下传,出现长短不一的PR间期延长或P波下传受阻,酷似一度或二度房室传导阻滞。在同一份心电图上,有显性房室交接性早搏或逸搏出现,若突然发生长短不一的PR间期延长或P波下传受阻,应首先考虑隐匿性房室交接性早搏或逸搏引起的干扰性PR间期延长或干扰性P波下传受阻。
- 加速的房室交接性逸搏心律:有时窦性P波落在T波上,伴较长的PR间期,若不注意仔细辨认T波形态,则易误诊为加速的房室交接性逸搏心律。
二度房室传导阻滞的鉴别诊断
- 呈2:1、3:1传导的二度房室传导阻滞需要确定是Ⅰ型阻滞还是Ⅱ型阻滞所致:这两种类型阻滞的部位、预后迥然不同。持续呈2:1、3:1传导,两者是较难区别的,可通过起卧活动、兴奋迷走神经措施或静脉注射阿托品等方法改变房室传导比率,观察PR间期是逐搏延长还是恒定不变。若为前者,则该2:1、3:1传导是由二度Ⅰ型阻滞所致;若为后者,则由二度Ⅱ型阻滞所致。有时还可根据PR间期、QRS波形的特点加以区别,若PR间期延长伴正常QRS波群,则应考虑为工型阻滞所致;若PR间期正常伴QRS波群呈束支阻滞型,则应考虑为Ⅱ型阻滞所致。
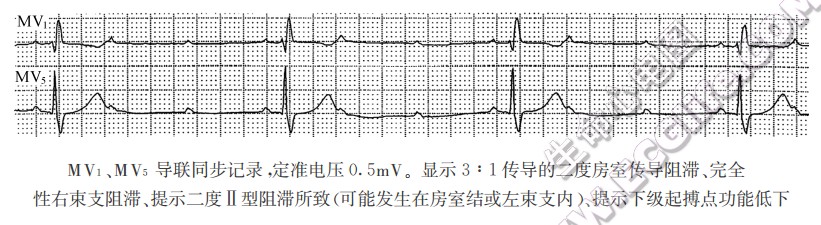
- 一部分不典型的房室文氏现象,是由房室结内双径路传导所致。
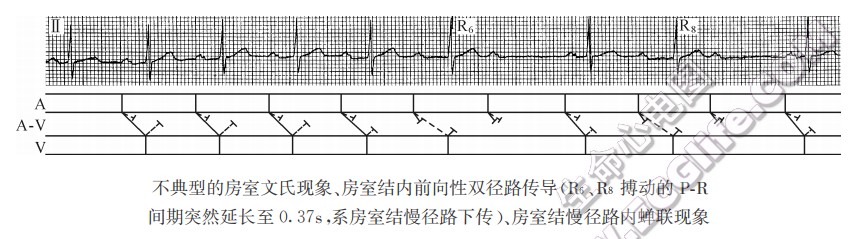
- 隐匿性房室交接性异位搏动引起伪二度房室传导阻滞。
- 高度房室传导阻滞时心室夺获伴心室内差异性传导与室性早搏的鉴别:心室夺获QRS波群的前面肯定有相关的窦性P波,且P波多在一个较恒定的位置上下传心室,其P-R间期是固定的,QRS波群多呈右束支阻滞型,而室性早搏则与其前的P波完全无关。
- 呈2:1传导的二度房室传导阻滞伴逸搏干扰酷似高度或几乎完全性房室传导阻滞:2:1房室传导阻滞,当逸搏周期<2个PP间期时,逸搏干扰可使原2:1房室传导阻滞突然变为高度或几乎完全性房室传导阻滞。
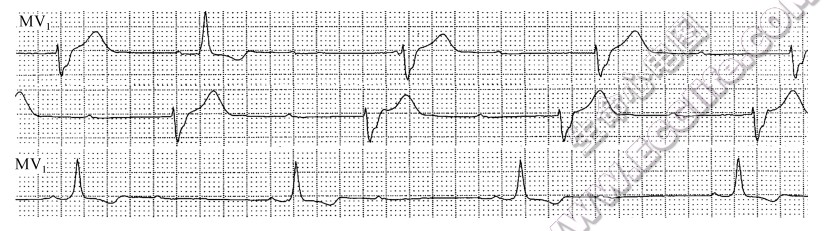 ▲ 上、中两行系MV1导联15:07连续记录。显示几乎完全性房室传导阻滞、室性逸搏心律、完全性右束支阻滞;下行系19:44记录湿示呈2:1传导的二度房室传导阻滞、完全性右束支阻滞;提示上、中两行几乎完全性房室传导阻滞系2:1传导的二度房室传导阻滞伴逸搏干扰所致(定准电压均为0.5mV)
▲ 上、中两行系MV1导联15:07连续记录。显示几乎完全性房室传导阻滞、室性逸搏心律、完全性右束支阻滞;下行系19:44记录湿示呈2:1传导的二度房室传导阻滞、完全性右束支阻滞;提示上、中两行几乎完全性房室传导阻滞系2:1传导的二度房室传导阻滞伴逸搏干扰所致(定准电压均为0.5mV)
三度房室传导阻滞的鉴别诊断
- 干扰性完全性房室分离:窦性P波频率慢,而QRS波群频率快,下级起搏点冲动逆传所产生的不应期干扰窦性P波下传,与三度房室传导阻滞的心电图特点迥然不同,两者不难鉴别。
- 长PR间期型的一度房室传导阻滞合并逸搏干扰酷似三度房室传导阻滞。
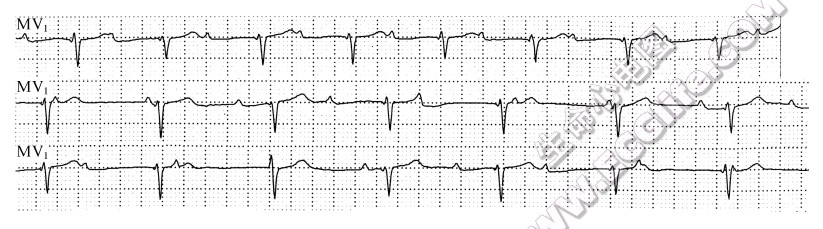 ▲ 扩张型心肌病、心房颤动射频消融术后患者。MV1导联上行显示长PR间期;中、下两行系连续记录,显示房室交接性逸搏心律、完全性房室脱节;提示上行长PR间期系干扰性与阻滞性并存的一度房室传导阻滞,中、下两行系长PR间期型的一度房室传导阻滞合并逸搏干扰酷似三度房窒传导阻滞。
▲ 扩张型心肌病、心房颤动射频消融术后患者。MV1导联上行显示长PR间期;中、下两行系连续记录,显示房室交接性逸搏心律、完全性房室脱节;提示上行长PR间期系干扰性与阻滞性并存的一度房室传导阻滞,中、下两行系长PR间期型的一度房室传导阻滞合并逸搏干扰酷似三度房窒传导阻滞。 - 持续2:1房室传导阻滞伴逸搏干扰酷似三度房室传导阻滞:2:1房室传导阻滞时,若逸搏周期<2个PP间期,则在房室交接区上部,窦性激动以2:1下传,在交接区下部,因逸搏心率快于下传的窦性激动,窦性激动被逸搏所干扰,极易误诊为三度房室传导阻滞;当起卧活动或静脉注射阿托品使窦性频率加快致逸搏周期≥2个PP间期时,下传的窦性激动比逸搏心率快,逸搏冲动被抑制,将又呈现2:1房室传导阻滞图形。故2:1房室传导阻滞时,测量PP间期、RR间期极为重要,如RR间期<2个PP间期,则此时的完全性房室分离很可能是因2:1房室传导阻滞伴逸搏干扰所致,不宜轻易作出三度房室传导阻滞的诊断。
临床意义
- 一度及二度I型房室传导阻滞:其病变部位大多发生在房室结内,预后一般良好,可由迷走神经张力增高、抗心律失常药物、电解质紊乱及器质性心脏病等引起。若病变部位发生在希氏束、双束支内,则由器质性心脏病引起,易发展为三度房室传导阻滞。若P-R间期过度延长引起心室有效充盈期显著缩短及二尖瓣返流等而影Ⅱ向心功能,出现P-R间期过度延长综合征,则应考虑安装DDD起搏器。若病变部位发生在心房内,则可引发多种房性心律失常,如房性早搏、心房颤动或心房扑动等。
- 二度Ⅱ型房室传导阻滞:其病变部位几乎发生在希氏束、束支内,极易发展为三度房室传导阻滞,需安装人工起搏器。
- 三度房室传导阻滞:除先天性三度房室传导阻滞外,后天性三度房室传导阻滞见于器质性心脏病、电解质紊乱、药物中毒等。若阻滞部位发生在房室结内,逸搏起搏点位置较高且频率较快,则预后相对较好;若阻滞部位发生在希氏束、束支内,逸搏QRS波群宽大畸形、频率<40次/min,则预后较差,应及时安装人工起搏器。
