从病例中筛查糖尿病神经病
从病期长和已有心血管风险因素病例中筛查糖尿病神经病。糖尿病神经病的主要危险因素是糖尿病病期、血糖水平和已经存在的心血管风险因素。在临床上,下列表现有助于糖尿病性神经病变的早期筛选:①感觉障碍或感觉异常;②肌肉萎缩;③糖尿病足、腕管综合征和僵硬性关节病;④眼肌瘫痪和眼睑下垂;⑤间歇性跛行;⑥皮肤溃疡;⑦足瘫痪;⑧消化、泌尿生殖和心血管系统功能障碍或体温调节和出汗异常;⑨脑缺血发作和认知障碍。糖尿病神经病的诊断程序见下图。
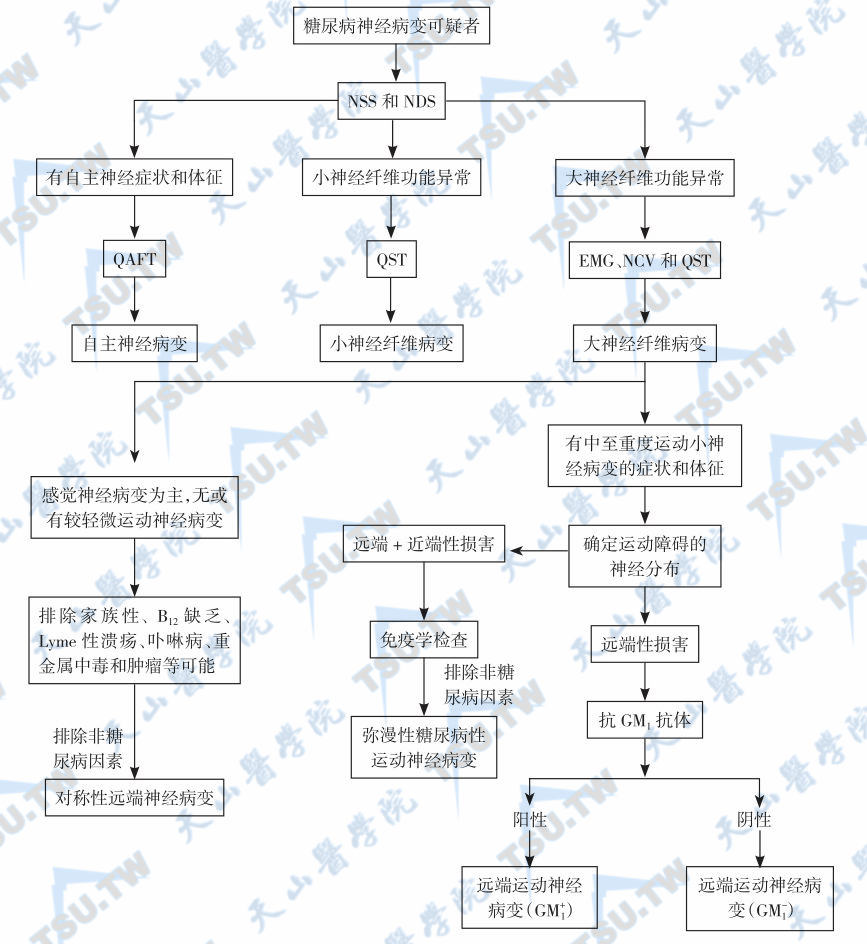
糖尿病神经病变的诊断程序
注:NSS:神经系统症状计分;NDS:神经功能障碍计分;EMG:肌电图;QAFT:自主神经功能定量试验;QST:感觉神经功能定量试验;NCV:神经传导速度;GM1:gangliosid,神经节苷脂。
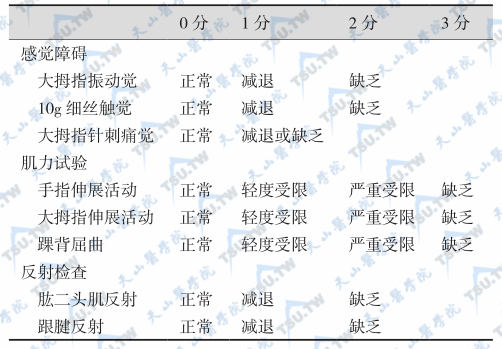
密歇根糖尿病审计病变计分法
糖尿病神经病分级
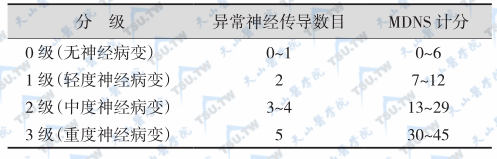
ADA推荐用针刺痛觉、温度觉、音叉振动觉、10g单丝压力觉和踝反射筛查神经病变。首先根据感觉障碍的程度、肌力试验和反射检查结果对审计病变进行计分(密歇根糖尿病审计病变计分,MDNS)(下表),并根据MDNS和神经传导结果进行病变分级(下表)。
糖尿病神经病的诊断依据是:①糖尿病的病期超过5年或老年糖尿病患者;②感觉、运动或自主神经病变的临床表现,其特点是通常在疾病的早期,下肢的周围神经最先受累,感觉纤维比运动纤维受累重,振动觉的障碍比触觉和温度觉更重;③神经电生理检查的异常改变,如运动或感觉神经传导速度延迟、波幅降低、肌电图出现纤颤电位或正相电位等失神经电位、体感诱发电位发现早期的潜伏期延长、微神经图技术发现肌肉传入活动消失以及交感神经活动低下或消失。
神经活检可帮助明确诊断、评估疗效及病因判断;多取外踝后方的腓肠神经活检。但由于是侵入性检查,故不作为糖尿病神经病的常规手段。采用皮肤活检对神经轴性标志——蛋白基因产物9.5进行免疫组织化学定量来检查皮肤神经形态的方法已逐渐应用于临床。该法为微创性,仅需直径3mm的活检皮肤,便能观察到小神经纤维改变。
糖尿病神经病的分类见下表。在临床工作中,考虑方便与实用性,诊断中可将前述的分类与分型结合起来进行。
糖尿病神经病分类

糖尿病神经病与非糖尿病性神经受损鉴别
糖尿病患者发生神经病变不一定都是糖尿病所致;调查发现,10%~ 50%的神经病变是其他原因所致,部分患者存在多种病因,如神经毒药物、酒精成瘾、维生素B12缺乏、慢性肾病、慢性炎性脱髓鞘神经病(chronic inflammatory demyelinating neuropathy)、遗传性神经病和脉管炎(vasculitis)等,因此必须注意鉴别。
对称性周围神经受损
应注意与中毒性末梢神经病变或感染性多发性神经根炎鉴别,前者常有药物中毒(如呋喃类药物)或农药接触史,疼痛症状较突出;后者常急性或亚急性起病,病前多有呼吸道或肠道感染史,表现为四肢对称性弛缓性瘫痪,运动障碍重,感觉障碍轻,1~2周后有明显的肌萎缩。脑脊液蛋白定量增高,细胞数正常或轻度增高。
非对称性周围神经损伤
应与脊髓肿瘤和脊椎骨质增生或转移癌鉴别,相应节段脊椎照片或CT和MRI有助于诊断。
胃肠神经病变
需与吸收不良综合征/慢性感染/神经性厌食鉴别,糖尿病腹泻一般以“五更泻”明显,无黏液和脓血,腹泻前可有痉挛性腹痛伴肠鸣增多,排便后症状可好转,腹泻可持续数小时至数天或数周,然后自发缓解,缓解时间数周或数月不定。大便常规及培养无炎性成分及细菌生长。必要时,肠镜等检查有助于鉴别。胃动力瘫痪严重的病例可表现出厌食与体重减轻。在年轻的女性糖尿病患者当中,需注意与神经性厌食相鉴别。心脏自主神经功能紊乱应与其他心脏器质性病变鉴别,后者无糖尿病史,血糖正常而常存相应疾病的病状及体征。
甲亢性肌病
甲亢患者可出现多种肌病,可见于Graves病或其他类型的甲亢。主要表现有慢性甲亢性肌病、急性甲亢性肌病、特发性炎性肌病、甲亢性低钾性周期性瘫痪、突眼性眼肌麻痹和甲亢伴重症肌无力等。
