病因与发病机制
目前认为成人特发性血小板减少性紫癜是一种器官特异性自身免疫性出血性疾病,是由于人体内产生抗血小板自身抗体导致单核巨噬系统破坏血小板过多从而造成血小板减少,其发病原因尚不清楚,发病机制也未完全阐明,但是目前已经发现特发性血小板减少性紫癜患者在人体免疫调节的各个环节几乎都有异常。
抗血小板自身抗体
Harrington等在1951年首次提供了特发性血小板减少性紫癜是由血浆来源的抗血小板因子所致的直接证据。他们将特发性血小板减少性紫癜患者的血浆输给健康自愿者,发现后者血小板数明显下降;将健康人的血小板输给患者,输入的血小板在患者体内也迅速破坏,提示患者血浆内存在一种使血小板减少的因子。此外,患特发性血小板减少性紫癜的母亲其婴儿血小板常有一过性减少,说明血小板破坏是由体液因素所致。以后研究证实这种能破坏血小板的因子是IgG,能被正常血小板吸附,具有种属特异性。
1975年,血小板相关免疫球蛋白(PAIgG、 PAIgM、PAIgA)首次被定量检测,随后发现绝大多数成人特发性血小板减少性紫癜患者PAIgG和(或)PAIgM升高,其中IgG最常见(92%),IgM也常见(42%),有时IgA升高(9%)。IgG所有四种亚类均可出现,但以IgG1和(或)IgG3最常见,IgG1(82%),IgG2(11%),IgG3 (50%),IgG4(29%)。此外,也发现30%~70%的患者血小板相关的补体成分C3、C4及它们的衍生物水平升高。虽然检测PAIg及补体的敏感性超过了90%,但特异性很差,30%~90%的非免疫性血小板减少性紫癜患者PAIg亦升高。正常血小板含有两个IgG池,一个位于膜表面,另一个位于细胞内。仅有100个IgG分子位于膜表面,而α颗粒中有20 000个IgG分子。
因此,检测血小板IgG的方法有两种:一种是检测总的血小板IgG含量,主要是α颗粒内的IgG;一种是检测血小板表面IgG。如果一种检测方法不能将表面IgG与α颗粒IgG区分开,就会导致血小板相关自身抗体假性升高。90%的特发性血小板减少性紫癜患者血小板表面PAIgG量超过800分子,而相比之下非免疫性血小板减少性紫癜患者只有7%。为了检测血小板特异性抗体,一些针对特发性血小板减少性紫癜患者血小板膜表面糖蛋白(GPⅡb/Ⅲa、GPⅠb/Ⅸ、GPⅠa/Ⅱa等)的检测方法如:MAIPA、MACE、PIFT等相继被开发,使得在特发性血小板减少性紫癜患者中检出血小板特异性抗体的特异性高达85%~90%,但敏感性仅为50%~70%。
抗体的产生及作用部位:目前尚不清楚特发性血小板减少性紫癜患者产生抗血小板抗体的初始因素。脾脏是产生抗体的主要部位,研究表明特发性血小板减少性紫癜患者脾组织比正常人脾组织能产生更多的抗血小板抗体。此外特发性血小板减少性紫癜患者骨髓淋巴细胞也能产生血小板特异的IgG自身抗体。1982年van Leeuwen等研究发现:32/42例成人特发性血小板减少性紫癜患者的血小板洗脱物能与正常血小板结合,而不能与2例血小板无力症患者的血小板结合,首次提供了成人特发性血小板减少性紫癜患者存在自身抗体的证据。因为血小板无力症缺乏GPⅡb及Ⅲa,因此他们推测,某些特发性血小板减少性紫癜患者的自身抗体可能是针对血小板膜GPⅡb/Ⅲa分子上抗原决定簇。此后,多数学者的研究证实了这一点,并发现特发性血小板减少性紫癜患者的自身抗体还可以作用于GPⅠb/Ⅸ、GPⅠa/Ⅱa、GPⅣ、CD9等。
T细胞异常
现有研究表明,B细胞产生抗血小板自身抗体需要抗原特异的CD4+T细胞的帮助。已经在特发性血小板减少性紫癜患者的血液中发现了血小板反应性T细胞,其主要靶抗原就是GPⅡb/Ⅲa。抗血小板自身抗体的产生以及抗原特异的血小板反应性T细胞的激活说明特发性血小板减少性紫癜患者的外周免疫耐受丧失,其原因可能有以下几点:研究表明,慢性特发性血小板减少性紫癜患者的HLA- DR+T细胞数量增多。我们和其他学者的研究均表明特发性血小板减少性紫癜患者T细胞极化异常,Th1/Th2和Tc1/ Tc2比率均高于正常人。我们的研究表明,与正常人相比,特发性血小板减少性紫癜患者的CD4+CD25+T细胞(一类调节T细胞)数量减少,功能也有缺陷。这一结果已经得到其他学者研究的证实,由于这一缺陷使得自身反应性T细胞不能从患者体内及时清除。
血小板生成与破坏
血小板(放射性核素标记的自身血小板)动力学试验表明特发性血小板减少性紫癜患者的血小板在血管内生存时间缩短。体表显像(用111In- oxine标记血小板)表明血小板主要在脾脏被扣压和清除。成人特发性血小板减少性紫癜的血小板破坏是由血小板抗体与其相关抗原结合后引起的,不论补体有无活性,血小板都会被吞噬。当血小板抗体以其Fab片断与血小板相关抗原结合后,抗体分子的Fc片段暴露,并与巨噬细胞的Fc受体结合,导致血小板被吞噬破坏。当血小板表面结合的抗体量多时可形成IgG二聚体,从而激活补体C1q,随之补体系统中各成分相继被激活,C3裂解产物C3b附着于血小板表面,并与巨噬细胞的C3b受体结合,也导致血小板被吞噬破坏。当病毒感染时,巨噬细胞上的Fc或者C3b受体量增加,亲和力会升高,使血小板更易被破坏。此外,在危重病例中,抗血小板抗体与血小板相关抗原结合后,在补体C5~C9的作用下,可直接使血小板溶解。
尽管普遍认为成人特发性血小板减少性紫癜患者血小板减少是由免疫破坏增多引起。但是,近年有作者发现本病患者巨核细胞相关IgG明显升高,可能抑制巨核细胞造血。另有研究发现PAIg水平与血小板更新率有相反关系,认为本病患者血小板生成减少、清除增加与其发病有关。新近开发的血小板受体激动剂的临床疗效也从另一个角度证明至少部分特发性血小板减少性紫癜患者的血小板生成或者释放有缺陷。
脾脏的作用:早在1916年,Kaznelson对于特发性血小板减少性紫癜患者首次进行脾脏切除,结果这些患者血小板恢复正常,从而说明了脾脏在特发性血小板减少性紫癜的发病过程中具有重要作用。目前已经证明脾脏是破坏血小板的主要场所。脾脏不仅产生抗血小板抗体和巨噬细胞,而且提供血小板与抗体相结合的环境。约有1/3的血小板储存在脾脏,脾血流缓慢,而且在高浓度抗体存在下,无疑使血小板破坏增加。肝脏为血小板破坏的另一场所,但因血流速度较快,故破坏程度不大,一般PAIgM、PAIgA引起者血小板多在肝脏破坏。骨髓不仅储存血小板和巨核细胞,还能产生抗血小板抗体,这种抗体能与血小板及巨核细胞结合,所以骨髓也是破坏血小板的场所,同时也是影响血小板生成的部位。此外,淋巴结可能也是血小板潴留的场所。
发病情况
各年龄阶段均可发病,很少有前驱感染史。我们对1980~2003年在中国医学科学院血液病医院诊断为慢性特发性血小板减少性紫癜且年龄大于或等于14岁的患者的临床资料进行了回顾性分析,结果表明:成人慢性特发性血小板减少性紫癜患者1791例,男女患者之比是1:2,中位年龄是34岁(范围14~80岁)。一组丹麦的资料表明成人特发性血小板减少性紫癜的年发病率为2. 68/105,男女患者之比是1:1. 7;一组英国的资料表明成人特发性血小板减少性紫癜的年发病率为1. 6/105,45~59岁年龄组女性患者多于男性,其他年龄组两者无差别。最近美国马里兰州的资料表明成人特发性血小板减少性紫癜的患病率为9. 5/105,男女患者之比是1:1. 9。
临床表现
一般起病隐袭,表现为散在的皮肤出血点或其他较轻的出血症状,如鼻出血、牙龈出血等。有的患者明确诊断前数月甚至数年,已有易发小出血点及瘀斑、月经过多或反复鼻出血的病史。
紫癜及瘀斑可发生在任何部位的皮肤或黏膜,但最常见于下肢及上肢的远端。皮肤自发性紫癜或抓搔后出现紫癜是特征性表现,为针尖到针头大小的红到紫的出血点,平坦,压之不褪色,出现或消退均成批。严重血小板减少时口腔及舌黏膜可发生血泡。受伤后皮肤深处可发生瘀斑,但关节、视网膜出血少见。结膜下出血、泌尿生殖道出血及消化道出血也可发生。
成人特发性血小板减少性紫癜颅内出血很少见,但在急性发作期血小板明显减少时仍可发生,因此,在急性发作期应密切注意神经系统症状及体征。张源慧等的资料表明,329例成人特发性血小板减少性紫癜患者中,5例发生颅内出血,5例在颅内出血发生前除一般出血现象加重外,均发生了视网膜出血。因此,对于成人特发性血小板减少性紫癜急性发作期应注意观察眼底情况,一旦发生视网膜出血,应给予紧急处理,以防止颅内出血的发生。
脾脏在深吸气时有时可触及,但一般无明显肿大,否则不符合成人特发性血小板减少性紫癜的诊断。
实验室检查
一、血小板计数及其他指标:由于血小板减少,故出血时间延长,血块收缩不佳,束臂试验阳性。血小板大小及形态异常,外周血中血小板直径可达3~4μm,但若发现如红细胞大小的巨大血小板明显增多,应考虑有先天性血小板减少的可能。异常小的血小板及碎片也可见到。如果出现贫血,一般为失血引起,多为正细胞贫血;若出血严重且持续时间长,可为缺铁性贫血;偶尔严重出血时可发生网织红细胞增多。白细胞分类及计数一般正常。
二、骨髓检查:除了由于失血引起的幼红细胞增多外,主要为巨核系有改变。骨髓巨核细胞一般明显增多,有时正常,较突出的变化是巨核细胞的核浆成熟不平衡,胞质中颗粒较少,嗜碱性较强,产生血小板的巨核细胞明显减少或缺乏,胞质中可出现空泡。这些改变并非特异,但在血小板减少症的鉴别中有一定价值。
三、抗血小板自身抗体:绝大多数成人特发性血小板减少性紫癜患者PAIgG和(或)PAIgM升高,有时IgA升高。血小板特异抗体检测表明多数患者可检测到抗GPⅡb/ Ⅲa的自身抗体,部分患者可以检测到抗GPⅠb/Ⅸ、GPⅠa/Ⅱa或者其他血小板膜糖蛋白的自身抗体。
诊断
全国第五届血栓与止血学术会议修订的特发性血小板减少性紫癜诊断标准如下:
1.多次实验室检查血小板计数减少。
2.脾脏不肿大或仅轻度肿大。
3.骨髓检查巨核细胞数增多或正常,有成熟障碍。
4.以下5项中应具有其中一项
- 泼尼松治疗有效;
- 切脾治疗有效;
- PAIg增多;
- PAC3增多;
- 血小板寿命缩短。
5.排除继发性血小板减少症。
6. 特发性血小板减少性紫癜重型标准
- 有3个以上出血部位;
- 血小板计数<10×109/L。
George等制定的慢性难治性特发性血小板减少性紫癜的诊断标准如下:
1.糖皮质激素和脾切除无效;
2.年龄>10岁;
3.病程>3个月;
4.无其他导致血小板减少的疾病;
5.血小板计数<50×109/L。
【鉴别诊断】
成人特发性血小板减少性紫癜必须与各种继发性血小板减少性紫癜鉴别:如各种自身免疫性疾病、药物、HIV感染等所致血小板减少。其他可表现为单纯血小板减少的疾病还有各种感染、MDS、慢性DIC等。此外,还应与各种先天性血小板减少症鉴别。
治疗
治疗原则与方案
成人特发性血小板减少性紫癜自发完全及持久性缓解者<10%。本病治疗的主要目的应该是止血而不是将血小板提升至正常。是否需要治疗也应该主要取决于患者的出血严重程度而不宜过多关注血小板计数。成人特发性血小板减少性紫癜的治疗应根据病情采取不同方法,血小板数超过30×109/L而无症状的患者,不需要治疗。当然,在进行治疗抉择时还必须考虑患者是否过分焦虑。
1.紧急处理
对于有脑出血或其他严重出血并发症者,应紧急输注血小板或(和)大剂量静脉丙种球蛋白(IVIg)。自从1981年Imbach等报告以IVIg治疗特发性血小板减少性紫癜以来,IVIg在临床上得到广泛应用。其作用机制是:①可使体内IgG明显升高,增加了血清IgG对Fc受体的竞争,使巨噬细胞上的Fc受体被IgG裂解的Fc片段所饱和,因而阻碍了单核-巨噬细胞系统对血小板的破坏;②能抑制自身抗体的产生,也减少单核-巨噬细胞系统对血小板的破坏;③抑制自身抗体与血小板的结合。常用剂量为IVIg 2g/kg分2天或5天输注,副作用轻微。
对于无泌尿道出血者可使用6-氨基己酸,但应密切观察有无血栓性并发症。
2.常规治疗
(1)糖皮质激素:
主要适用于血小板数小于30×109/L,并有严重出血或有出血危险者。首选泼尼松,剂量为1mg/(kg•d),70%~90%的患者有较好的临床效果,一般在2~3周内出血症状改善,血小板计数升高,15%~60%的患者血小板数恢复至正常水平,但持续完全有效者仅约25%。达到缓解后,可以将泼尼松减量至最小维持量,维持3~4周后可考虑停药。如果停药后复发,重新使用糖皮质激素治疗仍可有效。泼尼松治疗4周仍无效者,必须迅速减量直至停药,维持治疗不宜超过6个月,因为已有随机对照临床试验表明即使是生理剂量的肾上腺皮质激素长期维持也可以明显增加患者的骨质疏松发生概率。目前,大剂量地塞米松(40mg/d,共4天,28天后若无效可以重复一疗程。)在临床上也获得广泛使用。但关于哪种药物或者剂量与疗程对于成人特发性血小板减少性紫癜疗效最好、副作用最小,还没有大规模的随机对照临床试验。
糖皮质激素治疗特发性血小板减少性紫癜的机制可能是:①抑制单核-巨噬细胞系统(尤其是脾)吞噬和破坏被抗体包被的血小板,使血小板生存时间延长;②减少抗血小板抗体的形成;③降低抗体对巨核细胞产生血小板的影响;④抑制抗原-抗体反应并可使结合的抗体游离;⑤可改善毛细血管脆性。
副作用包括库欣面貌、血压升高、水钠潴留、胃酸过多、骨质疏松、骨坏死、精神不安、血钾降低和血糖升高等,应引起重视。
(2)脾切除术:
为本病最有效的治疗方法,完全缓解率60%~80%。对糖皮质激素无效或依赖者、出血症状顽固或危及生命(如颅内出血)者宜尽早进行脾切除术。作用机制:①消除了抗体包被的血小板破坏的主要场所;②消除了抗血小板抗体产生的主要场所。
切脾前常用皮质激素治疗,已用皮质激素维持治疗者将激素剂量加大,使血小板上升至安全的止血水平(>30×109/L),必要时可以输注IVIg及血小板,同时加用糖皮质激素。脾切除后,血小板迅速上升,而且常伴有PAIgG下降,血小板水平有时在24小时内即升高,但大多数患者需要数天后才起效,偶尔也有1~2周见效者,切脾有良效者其每天血小板上升率一般至少为20×109/L,甚至是该值的数倍,一般在7~12天达峰值。目前尚未发现公认的可以预示脾切除疗效的临床参数,但年轻患者比年老者疗效好。约10%的脾切除无效或复发的患者是由于有副脾的存在,所以,在手术中若发现副脾应一并切除。
脾切除术死亡率<1%。主要并发症为继发感染,儿童有发生暴发性败血症的危险,成人发生率较儿童低。术前应给予多价肺炎球菌,脑膜炎球菌,流感嗜血杆菌B疫苗接种。年幼儿童除接种疫苗外,还应考虑给予预防性长效抗生素。
(3)脾区照射:
对于不能耐受手术者可考虑行脾区照射,总剂量一般为75~1370cGy,在1~6周内完成。
3.慢性难治性特发性血小板减少性紫癜的治疗
慢性难治性特发性血小板减少性紫癜的治疗是一个非常棘手的难题,至今尚无理想的治疗手段。下表列举了文献中报道的不同方案的疗效。
慢性难治性特发性血小板减少性紫癜的治疗
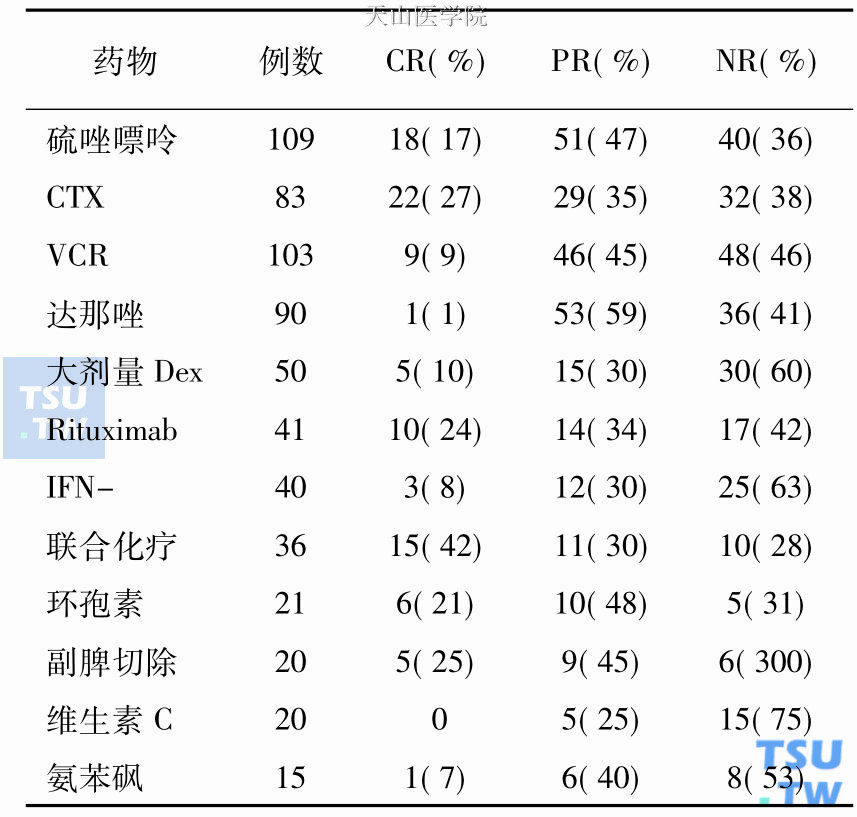
1)硫唑嘌呤:剂量一般为150mg/d或1~2mg/(kg•d),平均见效时间为4个月。副作用很少,但对于长期使用者应警惕诱发恶性肿瘤。
2)环磷酰胺(CTX):剂量为2~4mg/(kg•d),口服,一般用药2个月后起效,需治疗6个月以维持疗效。副作用包括血小板生成受抑,使出血加重,白细胞减少,肝炎,出血性膀胱炎,继发性肿瘤等。
3)长春生物碱:给药方法有三种。一种是静脉注射长春新碱(VCR)每周0. 02mg/kg(1~2mg)或长春碱(VLB)每周0. 1mg/kg(5~10mg);另一种方法是持续缓慢滴注,剂量与上述相同,输注6~8小时;第三种方法是将血小板在体外与VLB孵育后再给患者输注,负荷VLB的血小板被巨噬细胞吞噬后,通过VLB直接损伤其功能,减少血小板的破坏而发挥疗效。如果用药4~6周无效,不必继续用药。VCR的主要副作用包括脱发、周围神经病;VLB的主要副作用为骨髓抑制。
4)达那唑:Ahn等于1983年首先用达那唑治疗22例成人难治性特发性血小板减少性紫癜患者,剂量为400~800mg/ d,持续2个月以上,有效者一般在用药2~6周后血小板数开始升高,6~10周达高峰。达那唑需逐步减量,以维持安全止血水平的血小板数为宜。停药后大多数患者复发。达那唑与泼尼松有协同作用,与泼尼松合用可减少泼尼松用量,尤其适用于需较大量泼尼松维持治疗的患者。
其作用机制尚不完全清楚,可能与其减少单核巨噬细胞Fc受体的表达,调整T细胞免疫功能,降低抗体的产生有关。副作用包括体重增加、疲倦、肌痛、食欲减退、脱发等。此外,至今有5例因其他疾病服用本药引起血小板减少症的报道,应引起重视。
5)抗Rh(D)免疫球蛋白:其作用机制为:①抗体包被的红细胞与抗体包被的血小板竞争性结合单核-巨噬细胞系统的Fc受体,从而造成对Fc受体的封闭,减少血小板的破坏;②免疫调节作用。
副作用包括轻度血管外溶血、胆红素轻度增高、暂时性Coombs试验阳性,极少数患者(<2%)可发生寒战。
6)联合化疗:我们采用不同组合的VCR、CTX、硫唑嘌呤、高三尖杉酯碱、表鬼臼毒素和泼尼松对31例慢性难治性特发性血小板减少性紫癜患者进行治疗,13例(41. 9%)获得完全缓解,9例(29%)获得部分缓解,中位随访时间37个月。
7)血小板生成素受体激动剂:近年来,两种血小板生成素受体激动剂(分别为Romplostim和Eltrombopag)治疗慢性/难治性特发性血小板减少性紫癜的临床试验取得了较好的疗效,其中,33/42例(79%)慢性难治性特发性血小板减少性紫癜患者和36/41(88%)慢性特发性血小板减少性紫癜患者对Romplostim有效。国产血小板生成素对于慢性/难治性特发性血小板减少性紫癜的临床疗效也较好。但这类药物的长期疗效和副作用还有待于进一步观察。
8)免疫吸附:将患者血浆通过葡萄球菌蛋白A柱过滤后再回输给患者,从而清除其血浆中的IgG和含IgG的循环免疫复合物。Snyder等对72例难治性特发性血小板减少性紫癜患者每次吸附250~2000ml血浆,在两周内平均进行6次治疗,结果33例有效,其中18例完全有效,7例疗效短暂,26例平均随访8个月无复发。治疗时,给予小剂量泼尼松能减少其副作用过敏反应的发生。此法价格昂贵,可作为其他方法无效时的贮备手段。
9)其他:除上述治疗方案外,还有用维生素C、秋水仙碱、血浆置换以及大剂量地塞米松(Dex)治疗难治性特发性血小板减少性紫癜的报道。
4.妊娠合并特发性血小板减少性紫癜的治疗
对于这类患者首先必须明确特发性血小板减少性紫癜是导致其血小板减少的原因。所有分娩时血小板少的患者特发性血小板减少性紫癜仅占2%。在妊娠早期,治疗原则与一般成人特发性血小板减少性紫癜相同,但脾切除术应尽可能延期进行,因为本病在分娩后可能自发缓解,而且脾切除术可增加胎儿死亡和早产的危险。对于必须手术者最好选择在中期妊娠的早期进行。IVIg可作为一种替代治疗措施。
特发性血小板减少性紫癜的疗效标准
全国第五届血栓与止血学术会议修订的疗效标准如下:
1.显效 血小板计数恢复正常,无出血症状,持续3个月以上。维持2年以上无复发者为基本治愈。
2.良效 血小板计数升至50×109/L或较原水平上升30×109/L以上,无或基本无出血症状,持续2个月以上。
3.进步 血小板计数有所上升,出血症状改善,持续2周以上。
4.无效 血小板计数及出血症状无改善或恶化。
另外,国外学者多采用如下标准判断近期疗效:
1.完全反应(CR )血小板计数>100×109/L。
2.部分反应(PR)血小板计数50×109~100× 109/L。
3.无反应(NR)血小板计数<50×109/L。
【病程及预后】
成人特发性血小板减少性紫癜自发缓解者很少。约1/3的患者对糖皮质激素及脾切除无效,这些患者常常迁延不愈,约5%的患者可死于颅内出血。另外,老年特发性血小板减少性紫癜患者发生严重出血的几率更高。
