手术指征
主要用于早期乳腺癌,医院或所在地区必须具备良好的放射治疗条件。此术式目前国内已作为常规术式施行。
1.肿瘤局限于乳房或仅累及同侧淋巴结。
2.肿瘤直径不超过3cm。
3.肿块可活动,与皮肤及胸肌等不粘连。
4.虽有淋巴结肿大,但淋巴结不与胸壁、神经血管粘连。
5.乳房必须足够大,同时肿瘤所处的部位在肿瘤切除后的外观效果能接受。
术前准备
1.术前常规体检,以及心、肺、肝、肾功能检查。
2.皮肤准备范围自同侧下颈部起到脐部,外侧达腋后线,包括肩部,内侧达对侧腋前线。
体位
仰卧位,患侧上肢外展90°,外旋,手心朝上,衬以薄垫,固定于托板上。患侧肩背部以软枕稍垫高。
麻醉
连续高位硬膜外阻滞麻醉或全身麻醉。
手术步骤
不论肿瘤位于乳房什么部位,均采用弧形切口。腋窝清扫时另做切口。切口直接置于肿瘤之上,设计切口必须考虑到做乳房切除术的可能性,两者切口要能吻合(图2-4-1)。
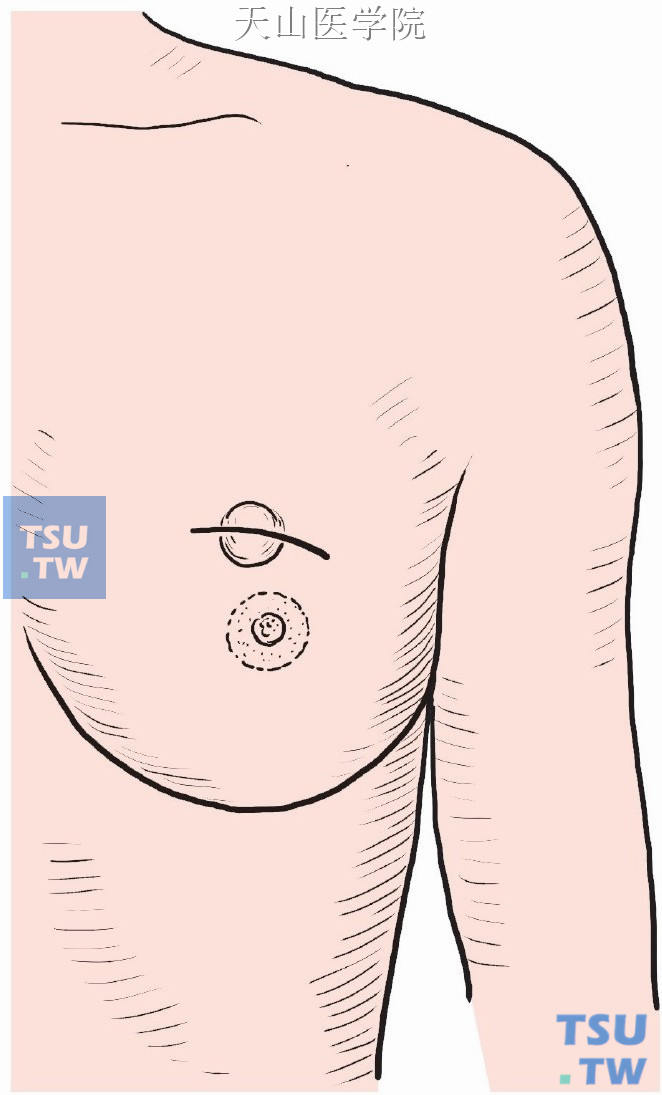
图2-4-1
切除肿瘤时应注意肿瘤须完全包裹在正常脂肪或乳腺组织中,正常组织的切除范围达到肉眼所见标本边缘无肿瘤即可。一般肿瘤距标本边缘以1cm为宜(图2-4-2)。标本脱离手术野前做标记指明方向,切除标本后即送病理检查,当肉眼检查发现某一部位肿瘤接近边缘,则按原先的定位,在该部位再切除一片乳腺组织。新边缘应重新做快速病理检查。
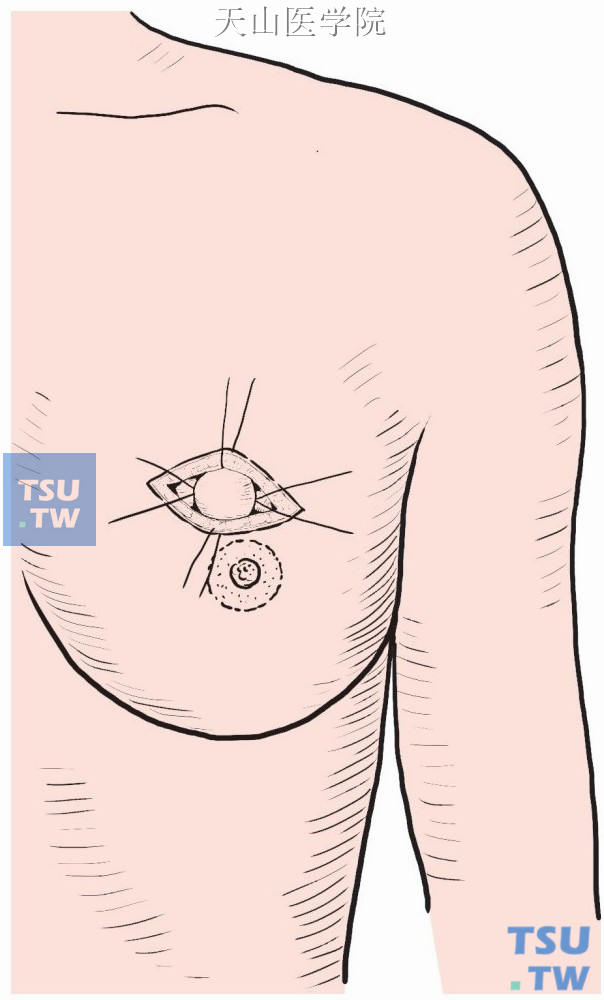
图2-4-2
肿块切除后,残腔细致止血(图2-4-3)。
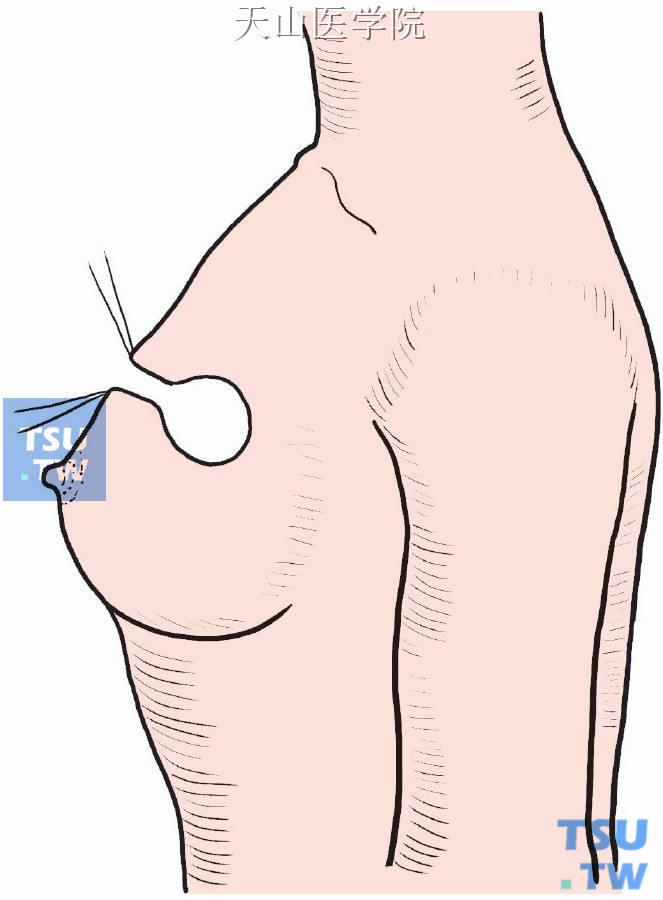
图2-4-3
残腔不予缝闭,也不做引流,缝合皮下、皮肤(图2-4-4)。
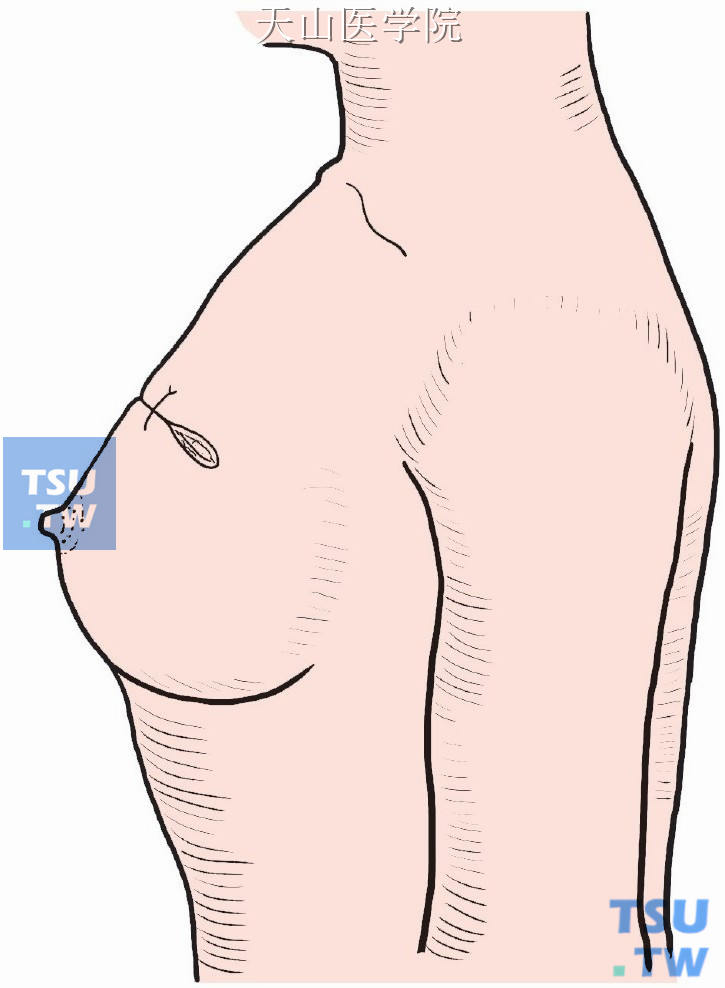
图2-4-4
切除的标本及其标记定位(图2-4-5)。
图2-4-5
以亚甲蓝涂布肿块表面(图2-4-6)。
图2-4-6
将标本中间横切两刀(图2-4-7)。
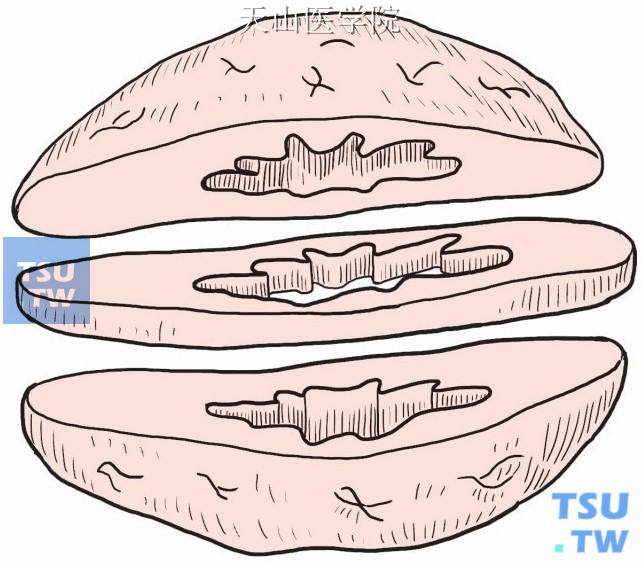
图2-4-7
在中间这片组织上测量肿瘤的前后径及内外径,并进一步肉眼检查标本,肿瘤是否靠近边缘,边缘有怀疑时可做冰冻切片,检查有无肿瘤侵犯(图2-4-8)。
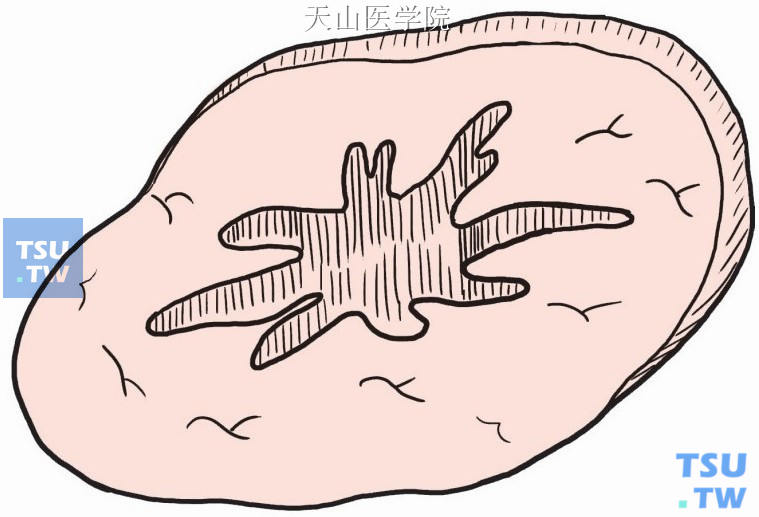
图2-4-8
余下的半球形组织块固定1~2小时(图2-4-9)。
图2-4-9
矢状切开半球形组织块(图2-4-10)。
图2-4-10
测量肿瘤上下径,并取组织块检查。该手术必须做到标本边缘无肿瘤,因此病理检查至关重要(图2-4-11)。
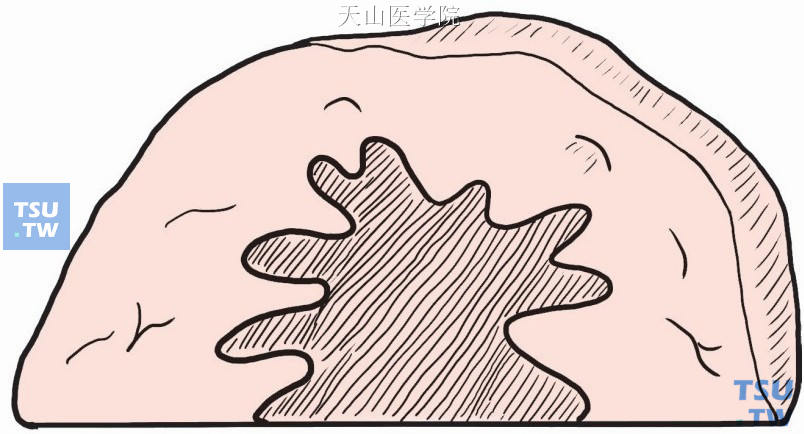
图2-4-11
以上确定标本边缘无肿瘤是NSABP的经验,病理科工作量较大。标本边缘无肿瘤细胞是保乳手术的基本要求,另一个简化的方法是在标本边缘的上、下、左、右、浅、深6点取组织做病理检查(图2-4-12)。
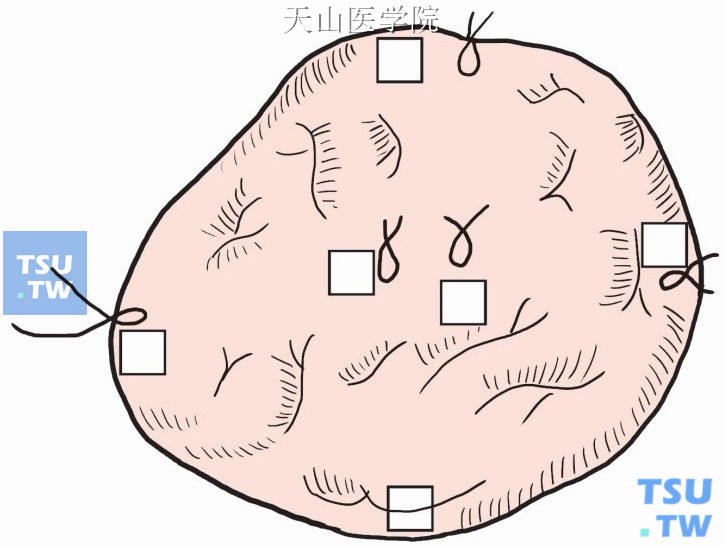
图2-4-12 简化“6”点取材标记法
乳房部分手术结束后开始腋窝清扫,于腋窝毛发区下缘做横弧形切口,后方稍超过腋中线,前方超过胸大肌边缘3~4cm(图2-4-13)。
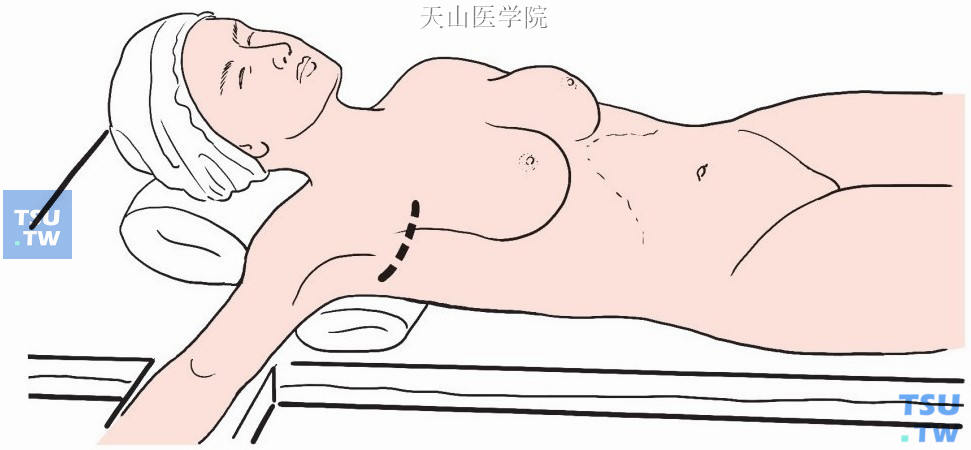
图2-4-13
分离上、下皮瓣,然后沿胸大肌边缘分离腋窝淋巴结脂肪组织(图2-4-14)。
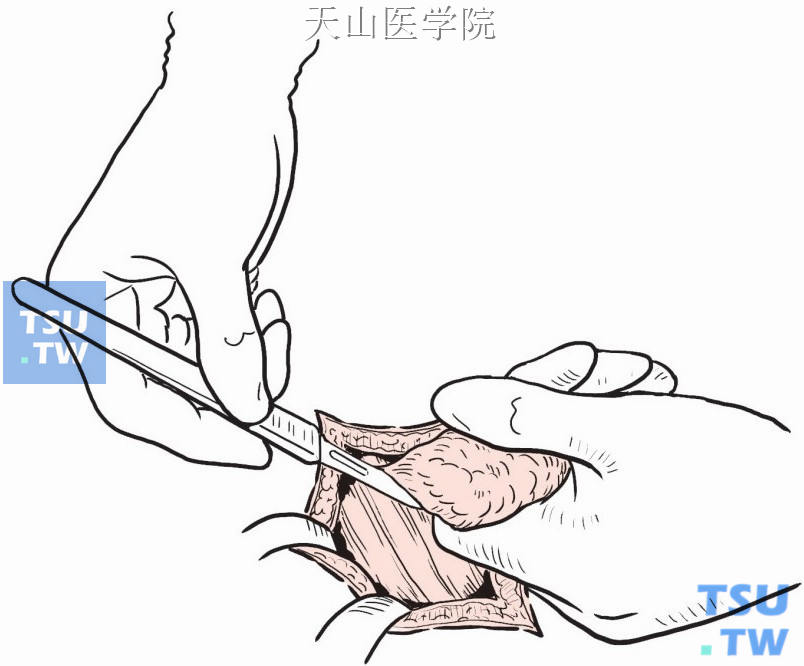
图2-4-14
继续分离抵胸小肌边缘,切开喙锁筋膜,寻到腋静脉后,切开腋静脉鞘,结扎、切断腋静脉分支,于腋静脉下方、背阔肌内侧继续分离腋窝部淋巴结脂肪组织(图2-4-15)。
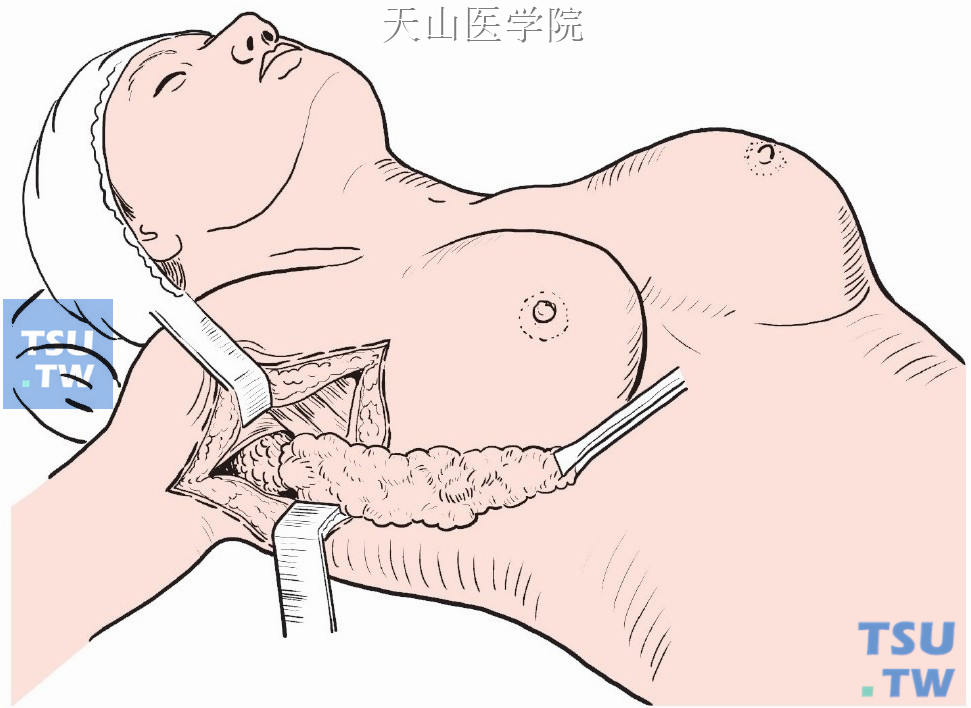
图2-4-15
标本切除后可见胸背及胸长神经仍保留(图2-4-16)。创口冲洗止血后置橡皮引流管,逐层缝合皮下、皮肤。
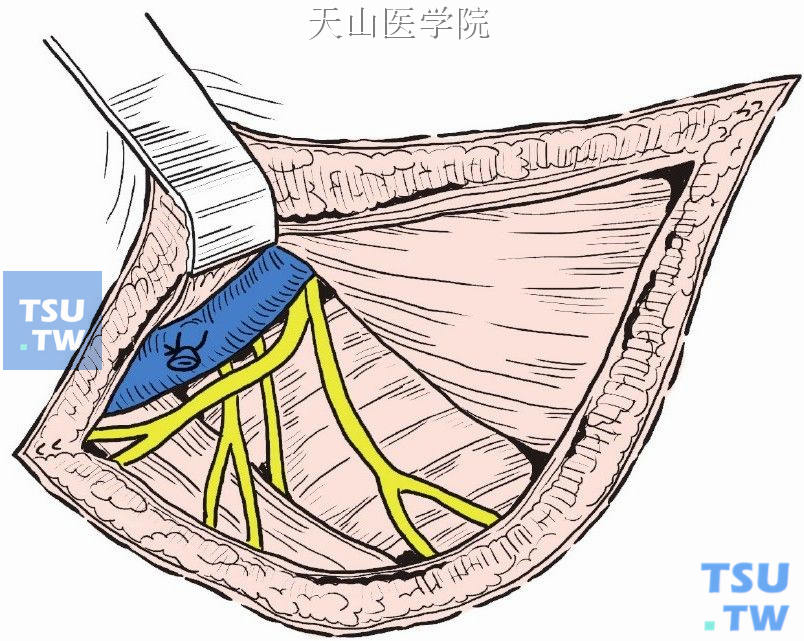
图2-4-16 胸背及胸长神经仍保留
手术意外的处理
乳房部分切除创伤小,一般无特殊手术意外发生。
术后处理
1.麻醉清醒后取半卧位,以利呼吸。患侧肢体抬高,以利静脉及淋巴回流,减少肢体肿胀。
2.引流管接持续负压吸引,保持引流通畅。术后72小时,若引流量已不多则可拔除引流管。如有局部积液,可穿刺抽液,然后加压包扎。
3.术后适当应用抗生素。
4.引流管拔除后,早期锻炼行上肢抬举活动。
临床经验
该节系笔者在NSABP与Fisher一起手术时的经验。不论肿块位于哪个象限,均取弧形切口,肿块切除后局部严密止血,残腔不予缝合,不置引流,缝合皮肤、皮下。若肿块位于外上象限,残腔与腋窝清扫区域贯通时,可将贯通处缝闭,腋窝置引流。
标本边缘无肿瘤是手术成功的关键,南京医科大学第一附属医院(江苏省人民医院)采取肿瘤距标本边缘1cm是适宜的。所有病例除2例有其他原因外,均未发生局部复发。中国抗癌协会乳腺癌专业委员会规范要求保乳手术时肿瘤不大于3cm。特别对此手术经验不多时应遵循这一原则,在取得一定经验后,若肿瘤大于3cm,只要做到标本边缘无肿瘤,且患者乳房有一定体积,较大乳腺组织切除后,外形可以接受,则也可做保乳手术。
