据WHO报告,糖尿病患者的高血压患病率为20%~40%,约为一般人群中高血压的2~3倍,单纯收缩期高血压在糖尿病患者中更为常见。2型糖尿病其高血压的患病率在加拿大为50%,美国为30%,黑色人种几乎是白色人种的2倍,UKPDS报告新诊断的2型糖尿病患者高血压占50%;国内一份调查1595例2型糖尿病的高血压患病率为45%,其中新诊断的966例2型糖尿病的高血压患者占21%(同期非糖尿病人群高血压患者为8. 3%)。1型糖尿病患者中高血压患病率也较高,对1072例1型糖尿病患者长期随访,约53%发展为高血压;有明确糖尿病肾病病变的患者100%有高血压;Chritlieb等对21岁以前发病的1型糖尿病进行研究,结果表明:高血压发病率明显增多,而且以女性居多;Moss证实在儿科糖尿病患儿中,从青春期开始收缩压就可升高。
高血压和糖尿病共同存在可显著加速糖尿病大血管病变及微血管病变的发生与进展,这两种疾病的组合使糖尿病大血管并发症或合并症发生的风险更高,病死率增加,死亡原因主要为合并的心、脑血管并发症,如患冠心病的死亡率为正常血压的非糖尿病人群的4. 69倍,患脑血管及周围血管病变的死亡率也增加。糖尿病合并高血压患者视网膜渗出性病变的患病率为正常血压者的2倍。因此,美国国家高血压预防、检测、评估和治疗联合委员会(JNC)把伴糖尿病的高血压患者与存在临床证实的心血管疾病的高血压患者作为等危症。临床上,对于糖尿病合并高血压的患者应该考虑立即进行抗高血压药物治疗以控制高血压所带来的危害性,即使血压正常偏高的患者也是如此。
UKPDS在“严格控制血压与2型糖尿病大血管、微血管并发症危险因素的关系”报告中,证实了糖尿病合并高血压患者发生慢性并发症的危险性增加,而将血压控制在允许的范围内,可以减少大血管和微血管并发症发生的危险性。该研究是选择新诊断的2型糖尿病合并高血压患者1148例,平均血压21. 3/12. 5kPa(1kPa=7. 5mmHg)。随访中位数为8. 4年的结果证实,严格控制伴高血压的2型糖尿病患者的血压,可明显地降低与糖尿病有关的死亡、糖尿病的并发症和合并症、糖尿病性视网膜病变的进展和视力的恶化。由此可见,在糖尿病的防治中,除控制高血糖外,注意早期检出和控制高血压将有利于阻止糖尿病慢性并发症的发生和发展,并可减少糖尿病尤其是2型糖尿病患者的致残率和病死率。
糖尿病合并高血压控制的目标在各个国家、地区、种族或组织有所不同,但其原则是在不影响重要器官血流灌注的前提下,尽量将血压降至接近正常范围。WHO提出糖尿病患者以18. 7/12kPa为血压的上限,ADA推荐糖尿病患者的血压以17. 3/ 11. 3kPa为目标血压,英国建议21. 3/12kPa作为糖尿病患者需要治疗的血压阈值,亚洲-太平洋地区2型糖尿病政策组要求控制血压<17. 3/ 10. 7kPa。对不同年龄的糖尿病合并高血压患者,降压治疗的目标血压水平应有所区别:如无并发症的年轻患者血压为16/10. 7kPa,40岁左右患者为18. 7/12kPa,50~60岁患者为20/12kPa,60岁以上患者为21. 3/12kPa为佳。ADA指南提出,糖尿病合并高血压伴有肾脏病变的患者,若尿蛋白>1g/24h时,应控制血压<125/75mmHg。
糖尿病患者易合并高血压的可能机制见下图。
糖尿病患者合并高血压的治疗,可分为非药物治疗和降压药物选择的联合阶梯式治疗两个阶段。
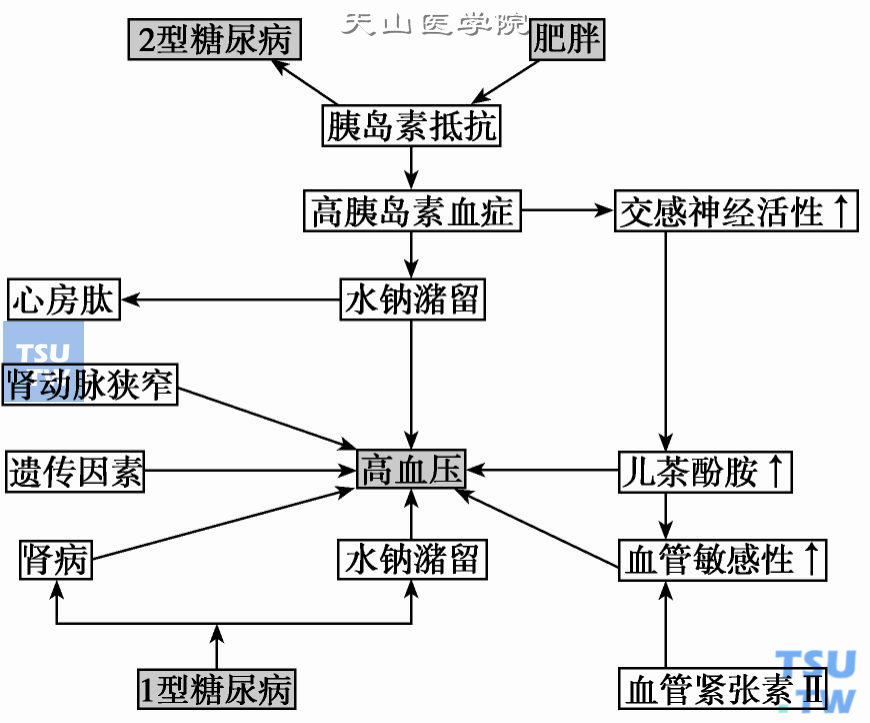
糖尿病患者合并高血压的可能机制
非药物治疗是指对糖尿病合并高血压患者的行为和生活方式的优化,应该成为该人群治疗的基础和早期高血压的干预措施。血压在17. 3~18. 5/ 10. 7~11. 9kPa时,应该以非药物干预至少3个月,若疗效不佳则开始选择抗高血压药物治疗。
非药物干预措施包括:
- 减轻体内过多的脂肪,超过正常体重10%以上的患者至少减肥5kg;
- 优化饮食结构,肥胖的糖尿病患者减少高热量食品,如减少脂肪(9cal/g)及酒精(7. 5cal/g)的摄入量,多食含膳食纤维的食物;
- 戒烟,在门诊向吸烟患者宣传吸烟的害处及戒烟的益处,并给予合理的指导,必要时可采取药物戒烟的措施;
- 限制钠盐的摄入量≤5~6g/d;
- 限酒,酒精摄入量男性为20~30g/d,女性为10~20g/d;
- 加强体育锻炼或体力活动,每周活动150分钟;
- 生活要有规律,养成良好的生活习惯,注意劳逸结合;
- 缓解心理压力,心胸开阔,保持乐观心态。
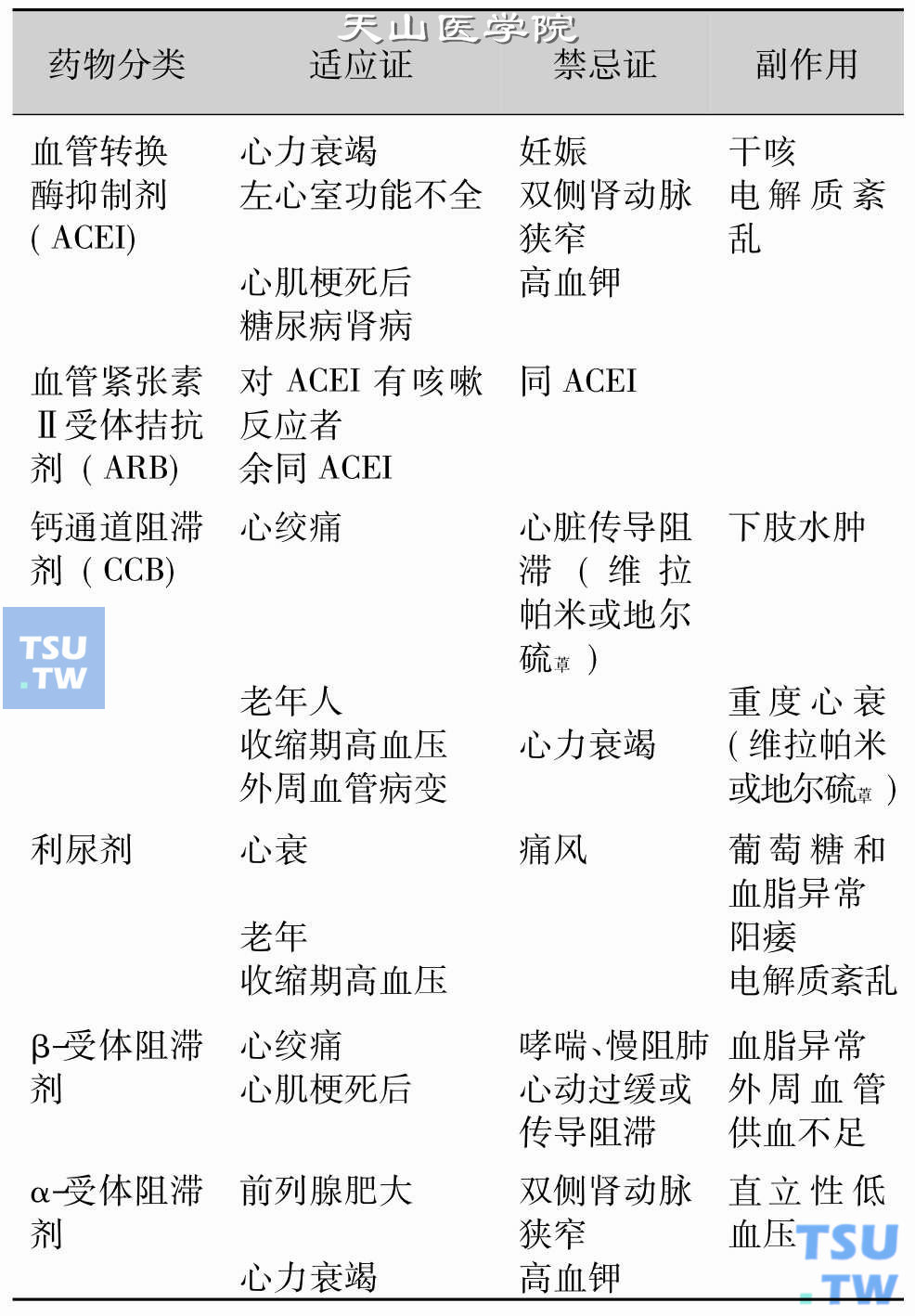
非药物治疗3个月血压仍未达标的患者,应在非药物措施实施的基础上选择适当的抗高血压药物治疗。目前临床上常用的抗高血压药物及其适应证、禁忌证和副作用见下表。
临床上常用抗高血压药物的适应证、禁忌证和副作用
近些年来对糖尿病合并高血压患者的药物治疗中,血管紧张素转换酶抑制剂(ACEI)和血管紧张素Ⅱ受体拮抗剂(ARB)的临床应用受到重视。目前的临床研究提示,ACEI或ARB与小剂量利尿剂合用是糖尿病患者高血压首先选用的一线药物配方。ACEI或ARB不仅可降低糖尿病患者的高血压,也可延缓动脉粥样硬化的发生、逆转心室肥厚、改善心脏功能;降低早期糖尿病肾病患者尿白蛋白排泄率和临床糖尿病肾病患者肾小球滤过率下降速度,并可延缓肾衰竭的进程;而且可减少血浆蛋白的渗出及微血管瘤的形成,改善糖尿病患者视网膜毛细血管血流动力学异常,减缓单纯性视网膜病变向增殖性视网膜病变的进展;动物实验发现,ACEI可改善糖尿病大鼠神经内膜的缺血、缺氧,预防神经传导速度的降低。ACEI/ARB还可降低肥胖2型糖尿病患者的胰岛素抵抗,有利于血糖的控制。另外,钙离子阻滞剂的降压效果稳定,且对糖尿病患者的大、小血管均具有一定的保护作用。高血压最佳治疗研究(HOT)显示服用二氢吡啶钙离子拮抗剂,使糖尿病患者心肌梗死发生率下降。所以,钙离子拮抗剂也是糖尿病合并高血压患者首选的抗高血压药物之一。
对于1型糖尿病合并高血压患者,使用ACEI可延缓肾脏病变的肾衰竭的速率,减少可能发展为终末期肾病的几率。
糖尿病合并高血压患者,采用单一药物治疗往往降压效果不理想,而采取抗高血压药物联合治疗措施不仅降压疗效明显,也使心血管事件的发生率低于任何一种单药治疗的效果。因此,糖尿病伴高血压的患者,一般需要两种或三种抗高血压的药物联合应用,才能使血压控制达标。糖尿病合并高血压的阶梯式治疗小结如下图所示。
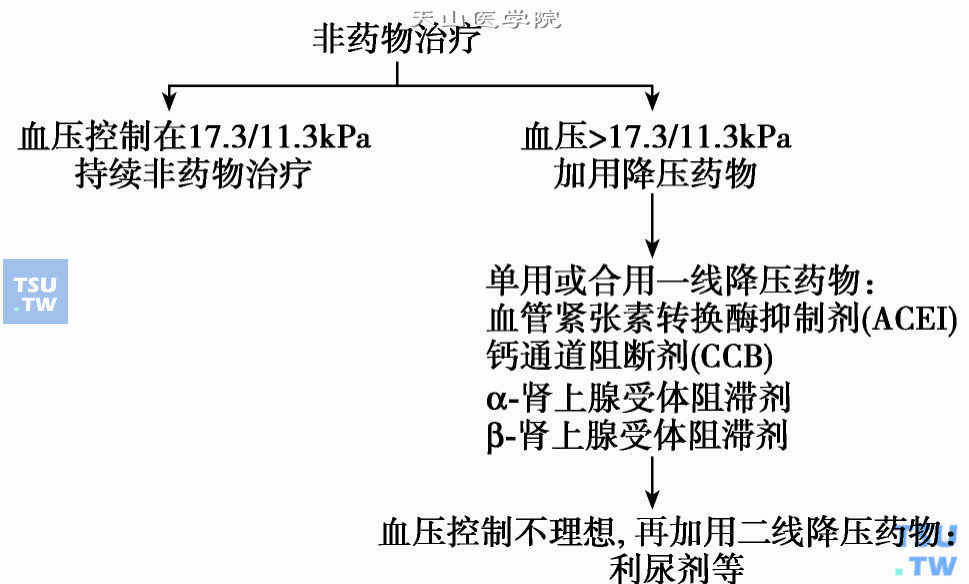
糖尿病合并高血压的阶梯式治疗小结
