应用解剖
为使甲状旁腺手术能顺利,熟悉甲状旁腺的胚胎发育过程十分重要。图1-12-1示上甲状旁腺来自第四咽囊,下甲状旁腺来自第三咽囊,并与胸腺有密切关系。
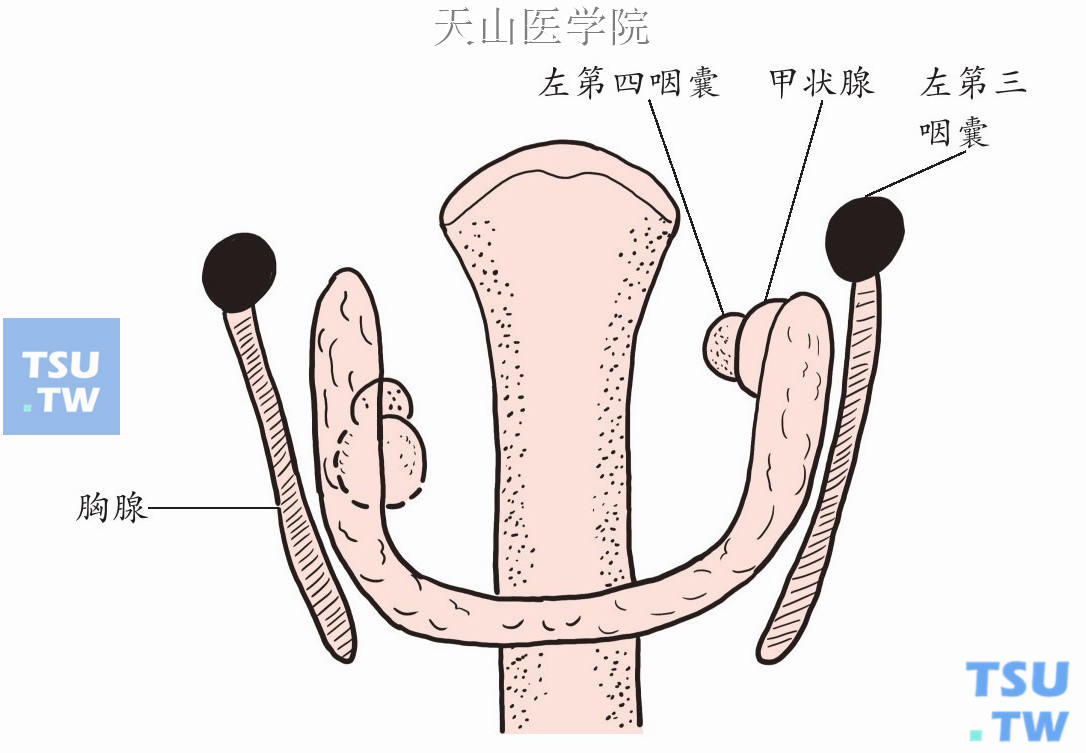
图1-12-1
随着胸腺向下移位,下甲状旁腺也向下移位(图1-12-2)。
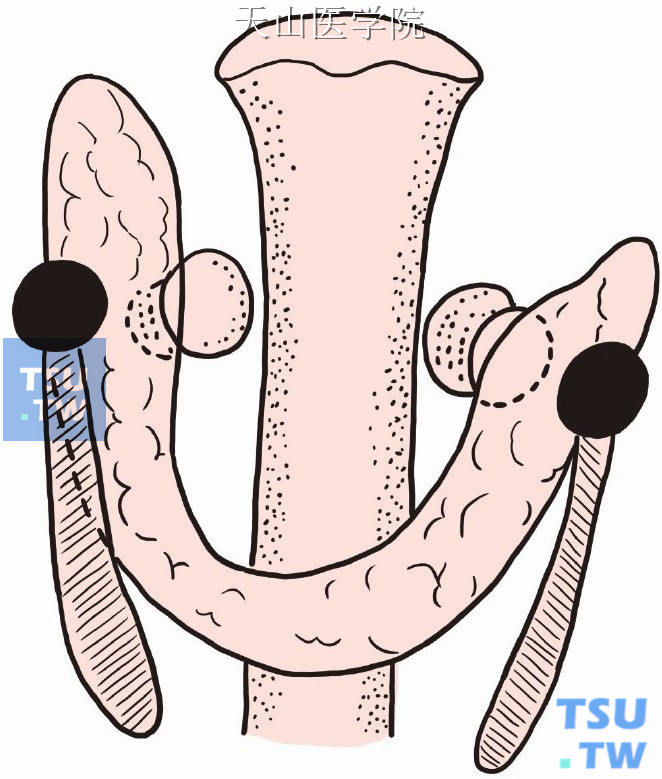
图1-12-2
至成人期,来自第三咽囊的下甲状旁腺随胸腺移位至甲状腺下方。若移位不全,则下甲状旁腺可停留在上述过程的任何位置上,因此下甲状旁腺的位置变化多,但往往与胸腺有一定关系(图1-12-3)。
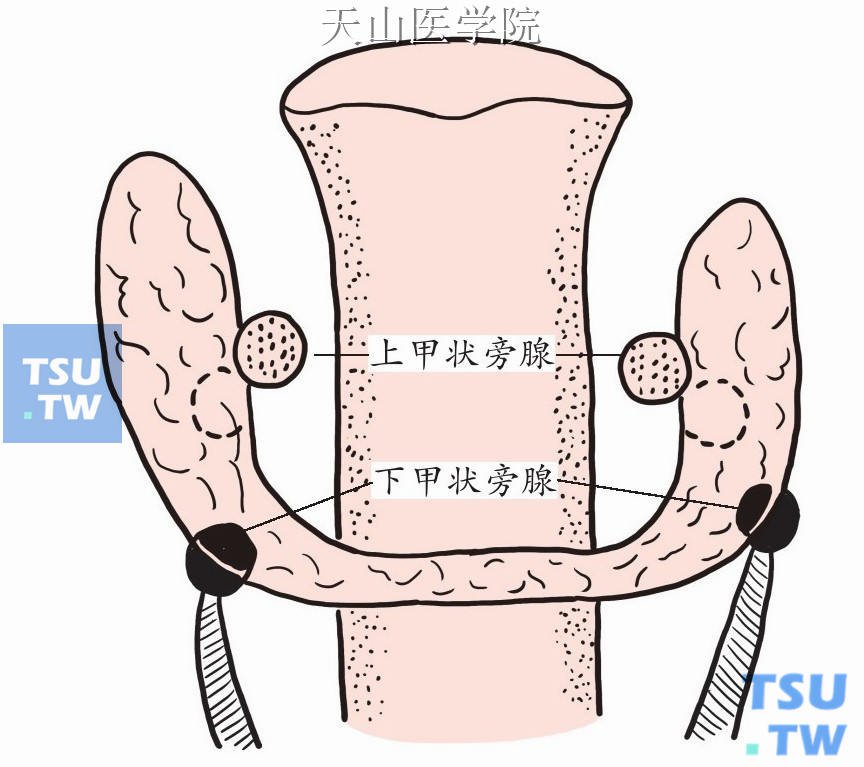
图1-12-3
熟悉甲状旁腺的解剖,对寻找甲状旁腺十分重要。上甲状旁腺多数位于以喉返神经和甲状腺下动脉交叉处上方1cm为中心、直径为2cm的范围以内。下甲状旁腺分布范围更广泛,多数邻近甲状腺下极(图1-12-4)。
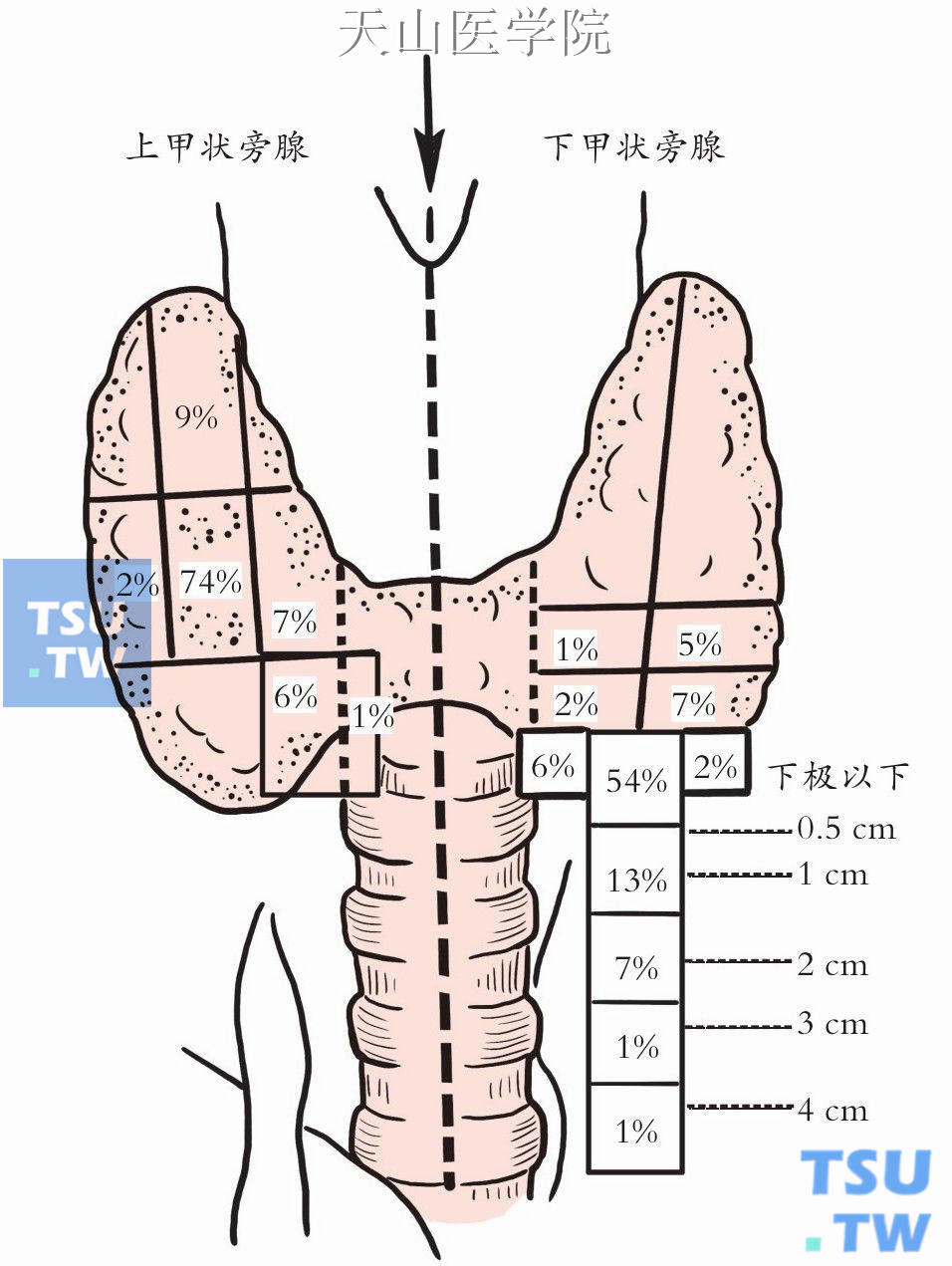
图1-12-4
图1-12-5示上、下甲状旁腺的部位(侧面观)。
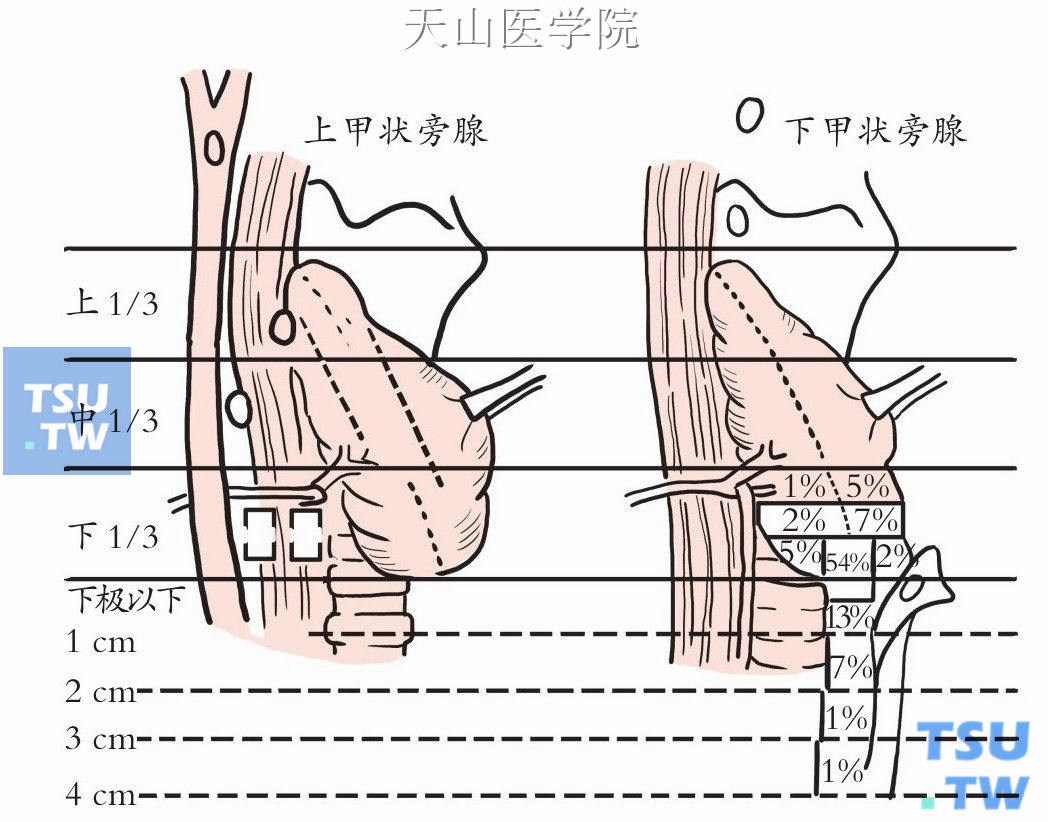
图1-12-5
图1-12-6示上、下甲状旁腺的少见部位(总计1%)。
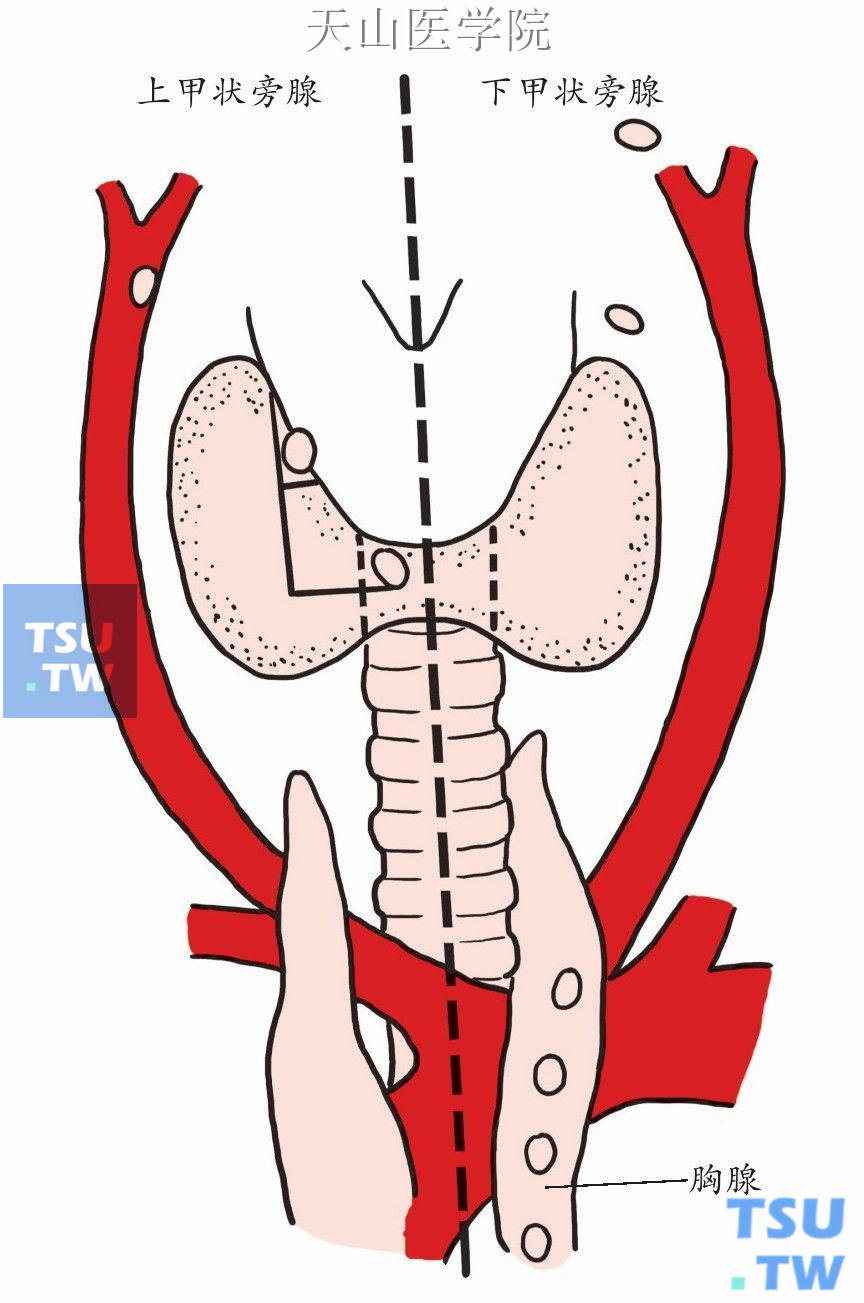
图1-12-6
手术指征
1.血清钙持续在2.75~3mmol/L之间,或不断升高者。
2.血浆甲状旁腺激素(PTH)有一次或两次高于正常者。
3.尿钙排除超过6.25mmol/24小时。
4.有骨病变,或有肾功能损害者。
术前准备
1.术前做B超检查以协助定位。
2.术前摄颈及胸部X线片,注意有无气管移位或上纵隔异常阴影,如有可疑,行食管钡餐X线检查,观察有无食管受压现象。
麻醉
气管内插管全身麻醉。
体位
平卧位,肩部垫枕,头部后仰,手术台头端抬高15°。
手术步骤
甲状旁腺腺瘤切除术
切口同甲状腺次全切除术,取低位领形切口(图1-12-7)。
图1-12-7
切开皮肤、皮下脂肪、颈阔肌(图1-12-8)。
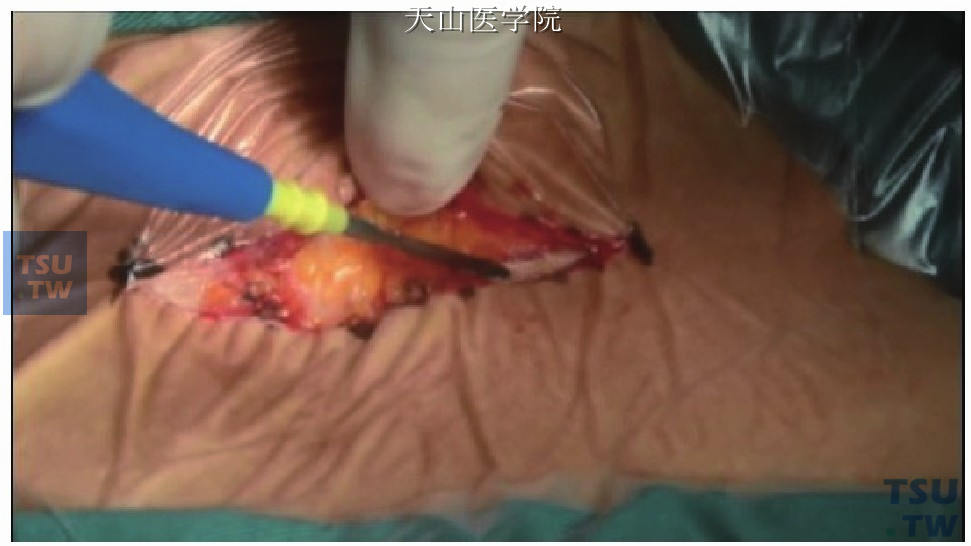
图1-12-8
显露颈前肌及颈前静脉(图1-12-9)。
图1-12-9
于颈部正中切开颈白线,将颈前肌向两侧牵开,上至甲状软骨,下至胸骨上凹(图1-12-10)。
图1-12-10
分离颈前肌与甲状腺之间的组织,显露甲状腺(图1-12-11)。
图1-12-11
钝性分离甲状腺周围疏松组织,充分游离甲状腺。应尽量减少出血(图1-12-12)。
图1-12-12
显露右侧上甲状旁腺腺瘤,包膜光滑、发亮、呈牛肉红色。肿瘤与周围组织无粘连(图1-12-13)。
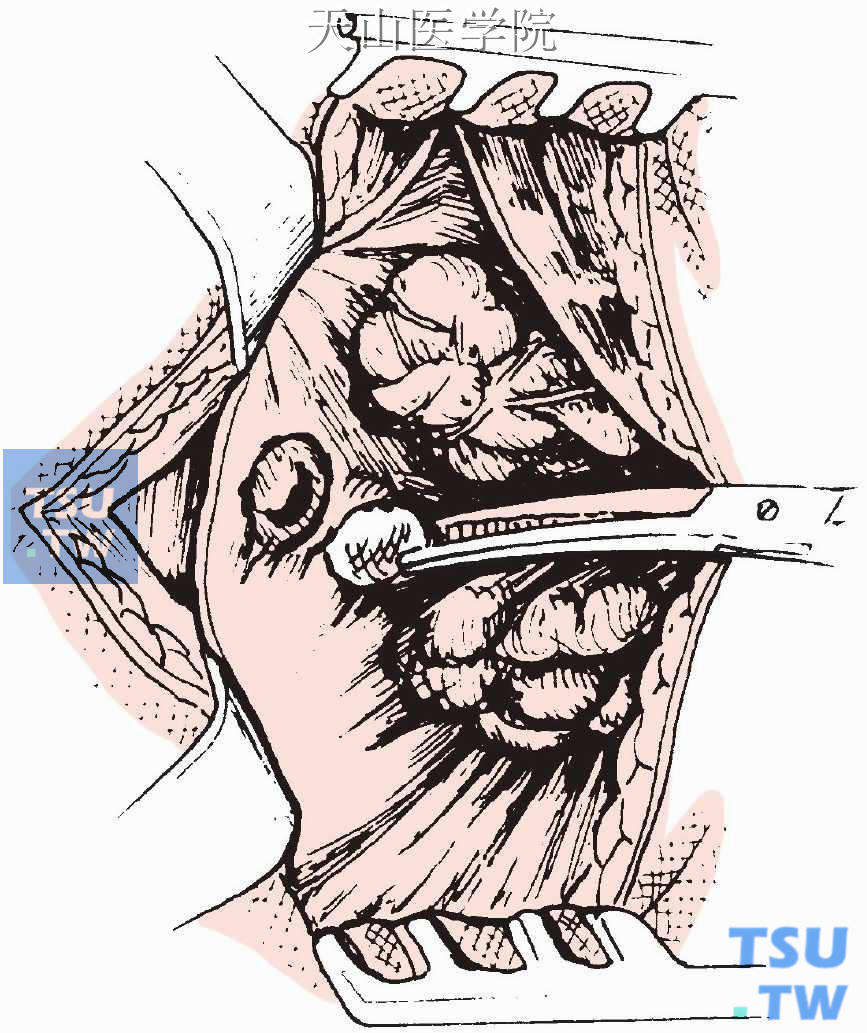
图1-12-13
仔细分离甲状旁腺腺瘤周围组织(图1-12-14)。
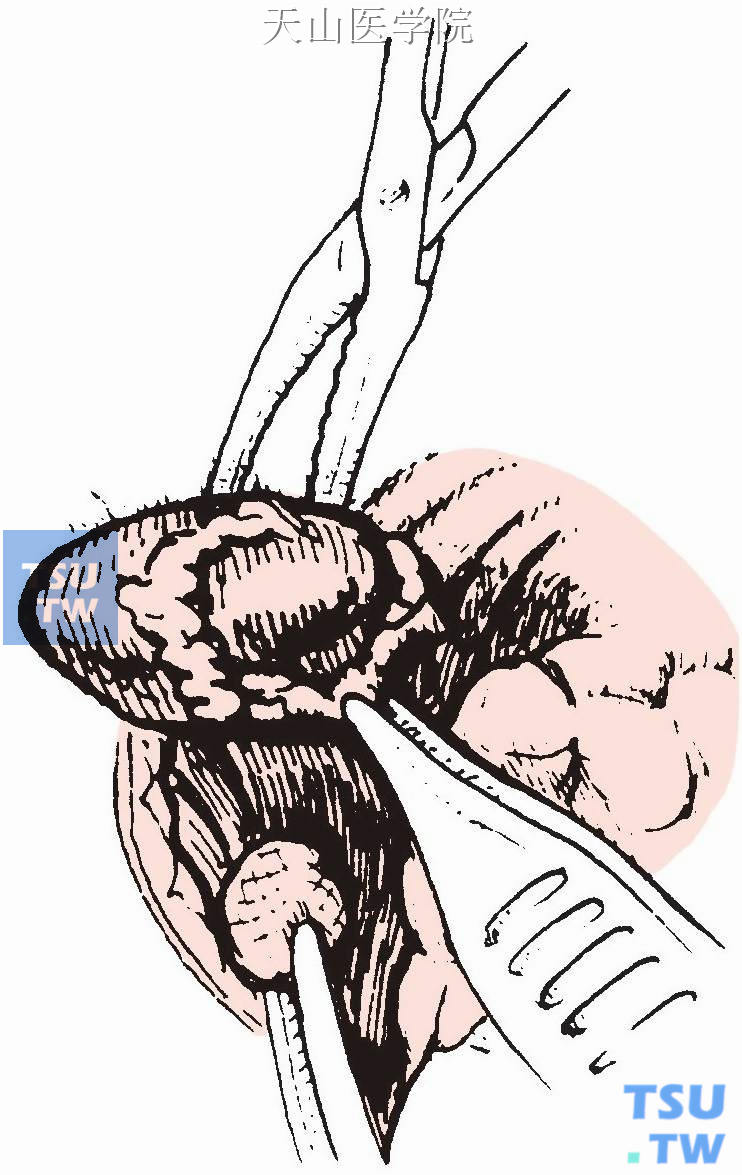
图1-12-14
钳夹后切断甲状旁腺腺瘤的蒂部,以丝线结扎蒂部(图1-12-15)。
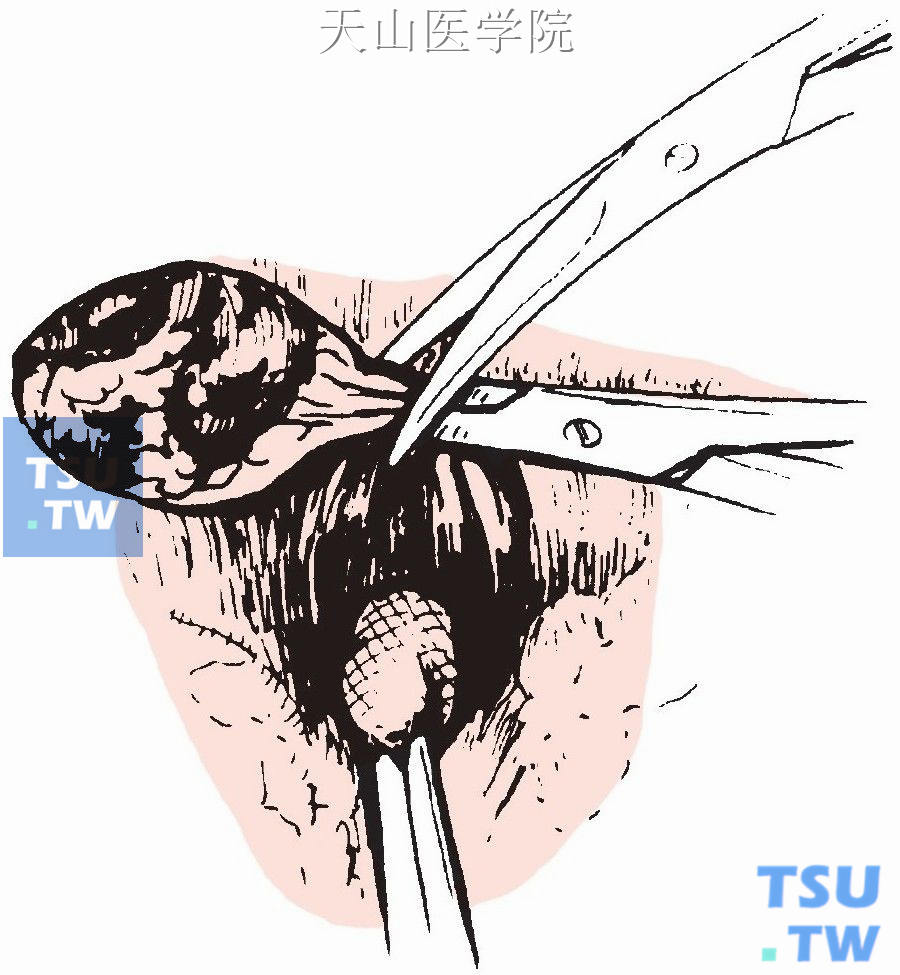
图1-12-15
同侧另一枚甲状旁腺须做活检,于腺体蒂部对面取一片组织做快速病理检查,若证实为正常甲状旁腺,则可确认为腺瘤,而不是甲状旁腺增生(图1-12-16)。
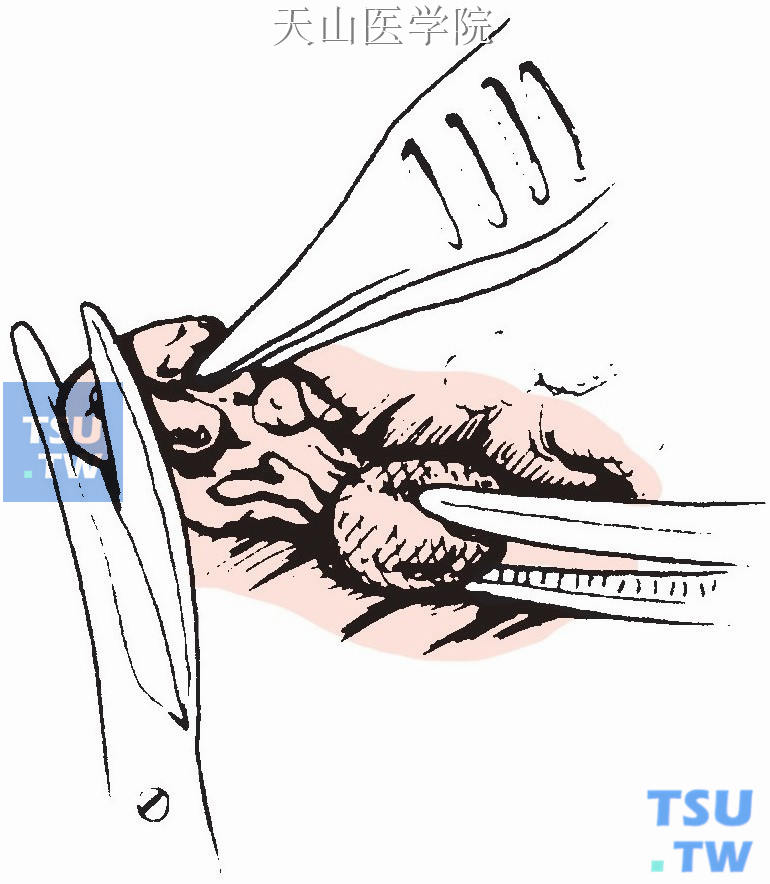
图1-12-16
右侧甲状旁腺腺瘤的典型部位,靠近喉返神经和甲状腺下动脉交叉点(图1-12-17)。
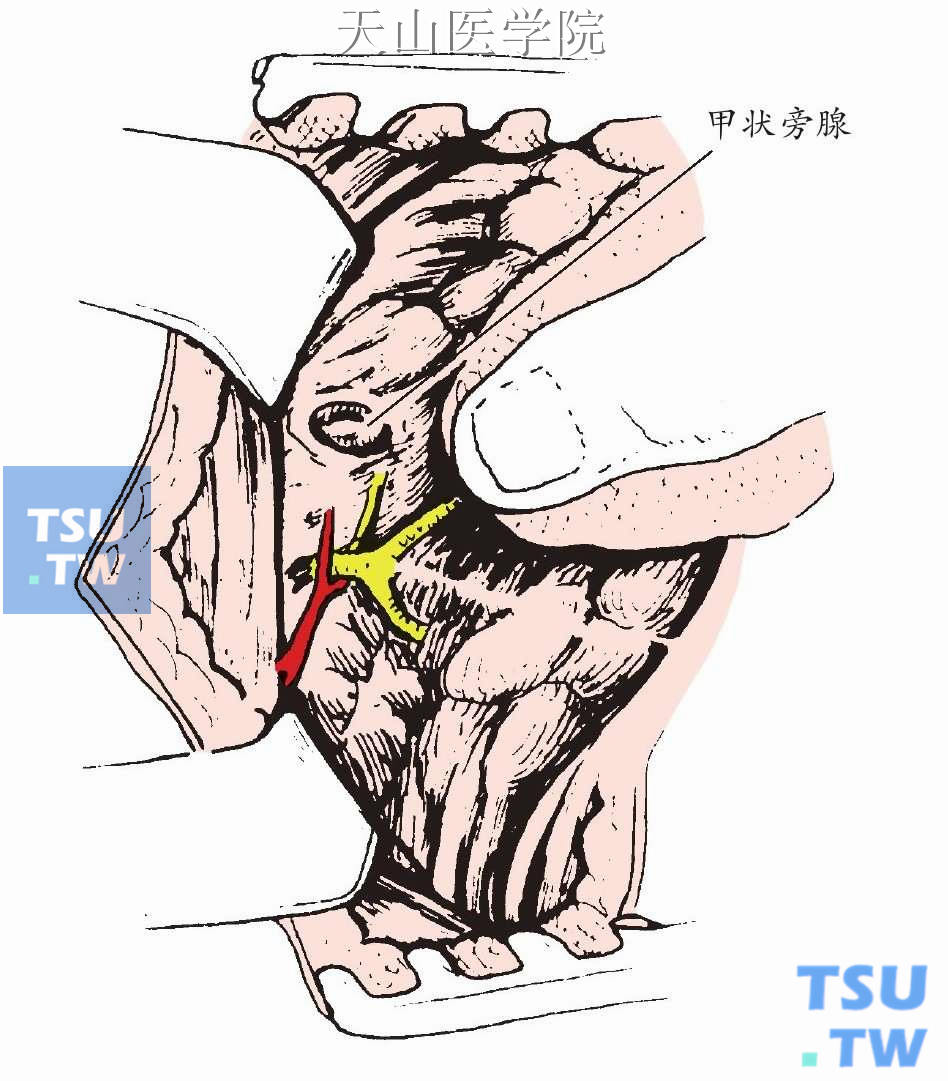
图1-12-17
常可在颈根部见到伸长的胸腺,下甲状旁腺肿瘤常可部分埋于胸腺实质内,故于颈根部未能发现甲状旁腺肿瘤时,可切除部分胸腺,并寻找胸腺内甲状旁腺(图1-12-18)。
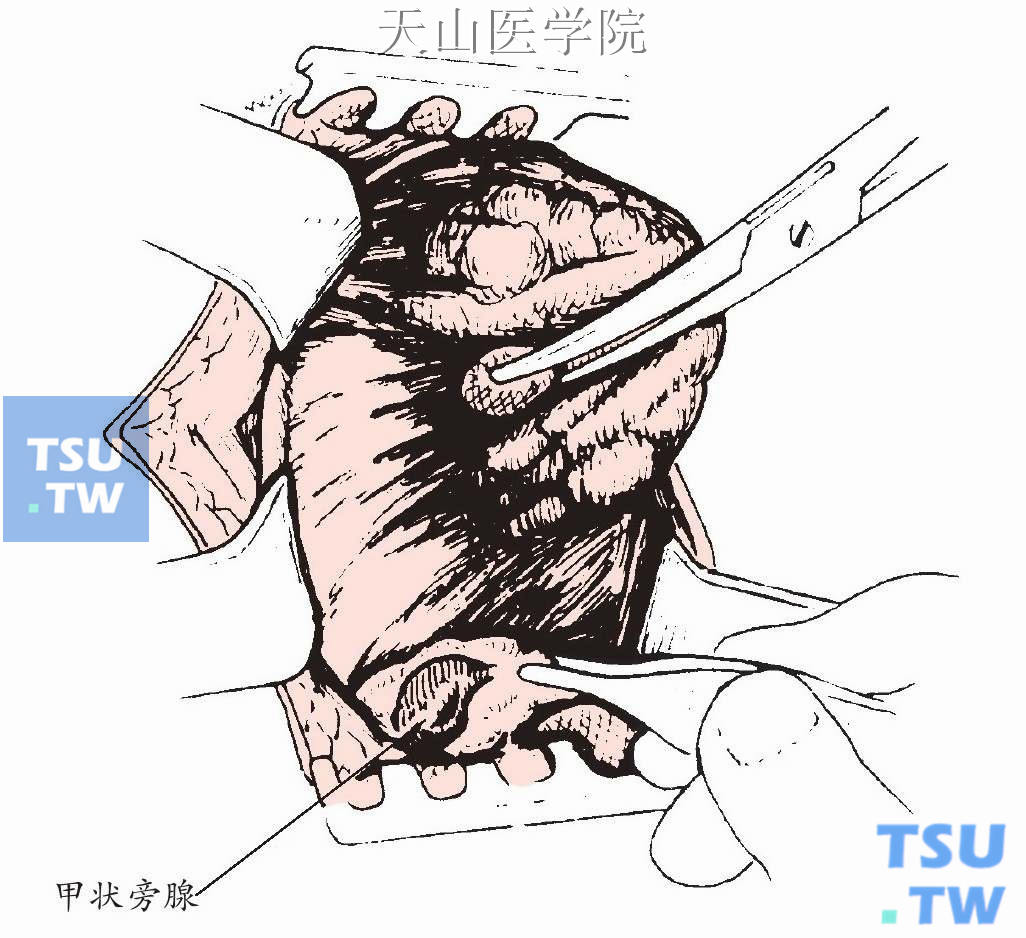
图1-12-18
难以寻找的上甲状旁腺也可位于椎前间隙,直接位于食管和咽喉后方。应仔细检查咽喉后方靠近甲状腺上极的区域(图1-12-19)。
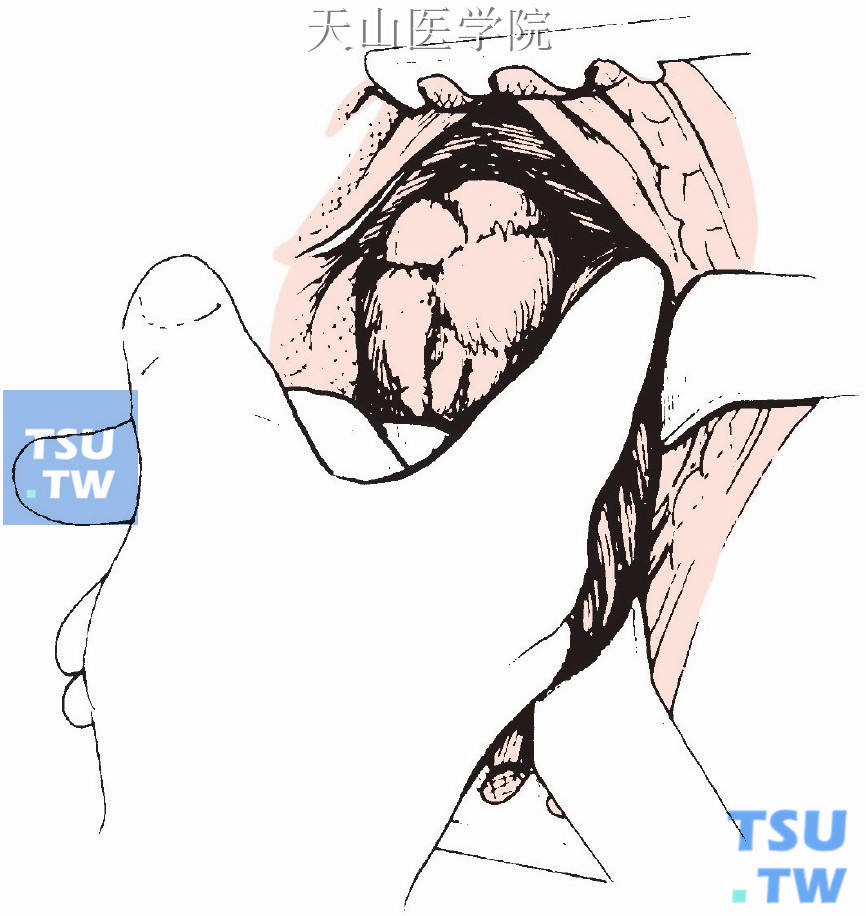
图1-12-19
如未能发现上甲状旁腺,则应显露气管食管沟,自甲状腺上极至后上纵隔,小心去除所有脂肪组织和腺体组织,避免损伤喉返神经(图1-12-20)。异位于胸腔的甲状旁腺,可有明显的血管蒂来自甲状腺下动脉,该血管蒂可帮助寻找腺瘤。经上述步骤仍未找到病变时,应打开该侧颈动脉鞘,继续寻找,最后可将未见甲状旁腺一侧的甲状腺做腺叶切除,因偶尔甲状旁腺可深埋于甲状腺实质内。如仍未发现腺瘤,则应终止颈部探查,以后做纵隔探查。
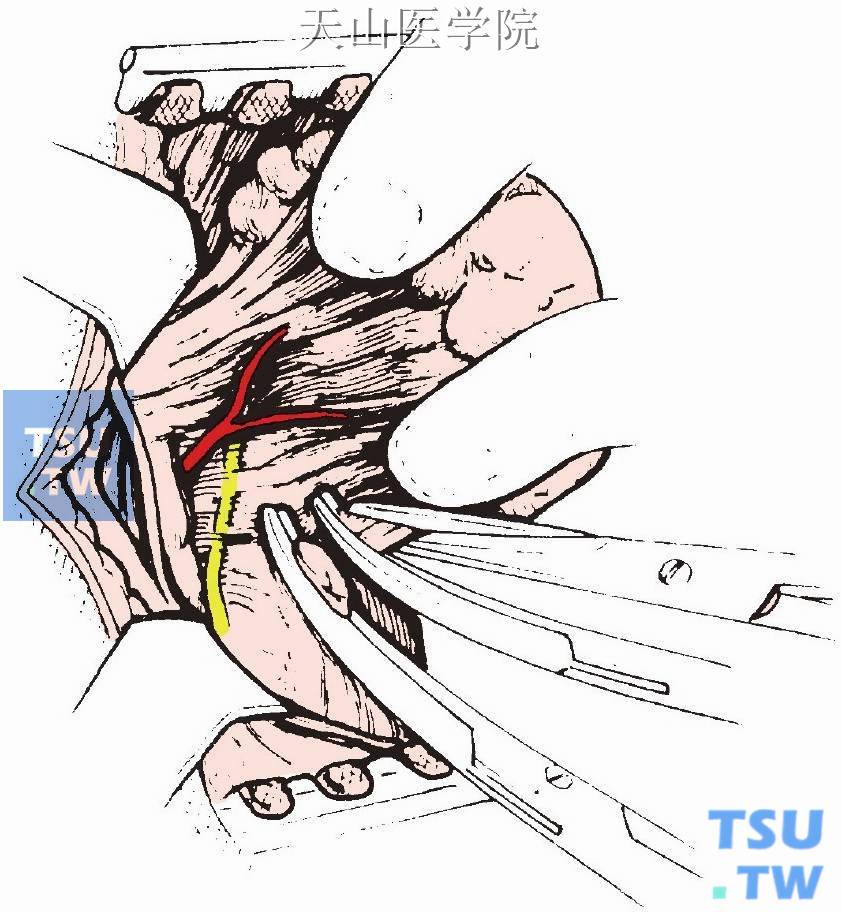
图1-12-20
间断缝合颈白线,间断缝合颈阔肌及皮下组织(图1-12-21)。
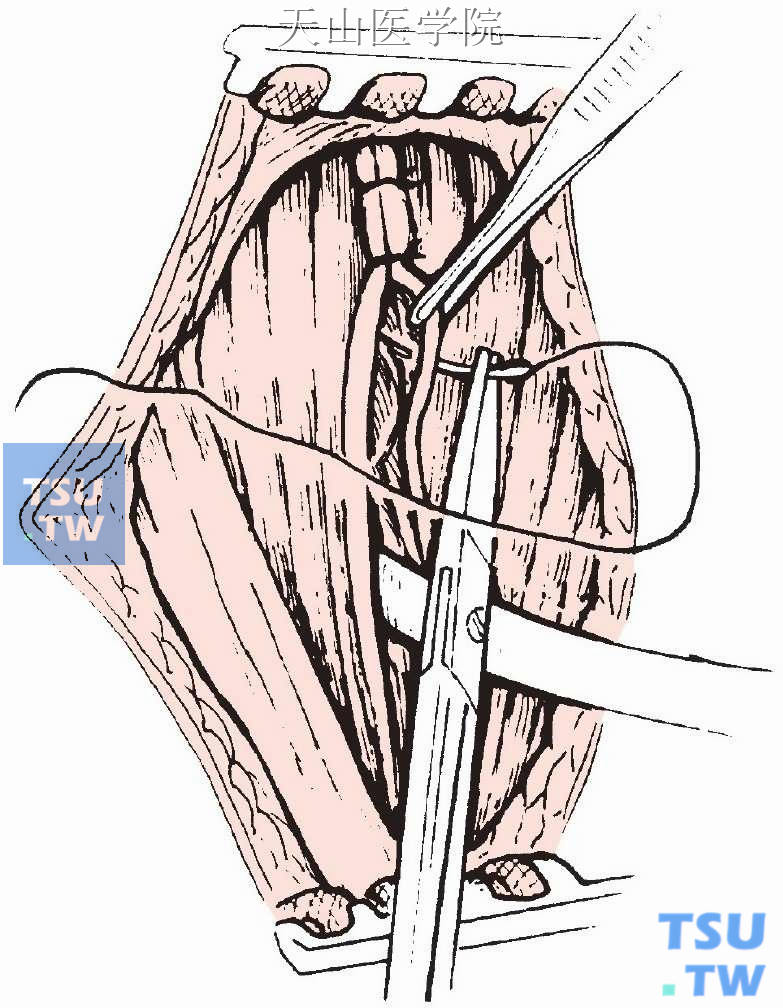
图1-12-21
间断缝合皮肤切口,创口置皮片管引流(图1-12-22)。
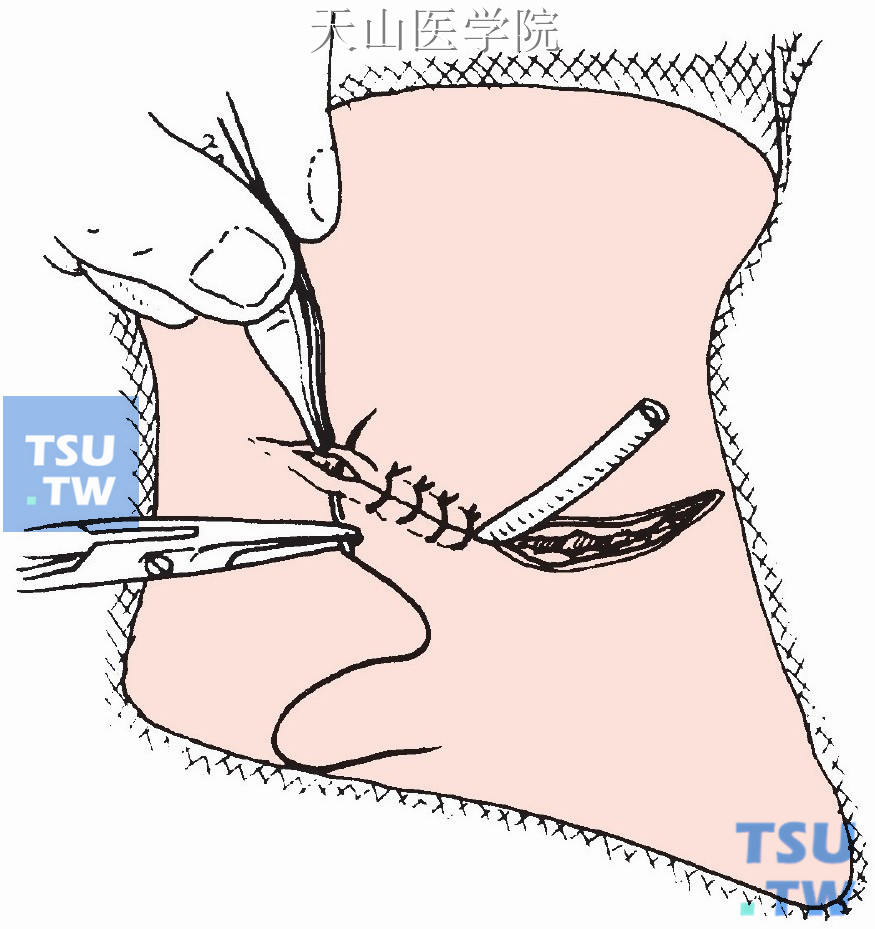
图1-12-22
甲状旁腺次全切除术
手术步骤同前述“甲状旁腺腺瘤切除术”,探查证实系甲状旁腺增生后,切除3枚半甲状旁腺。保留约30mg重的甲状旁腺(图1-12-23)。
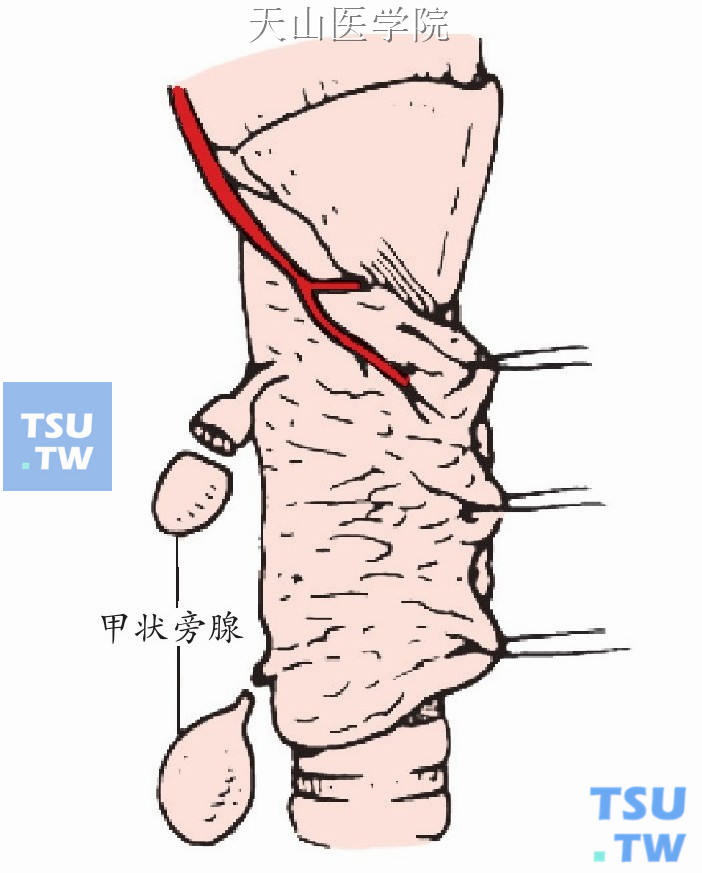
图1-12-23
甲状旁腺全切除及自体移植术
手术步骤同前述“甲状旁腺腺瘤切除术”,探查证实系甲状旁腺增生后,切除所有4枚甲状旁腺(图1-12-24)。
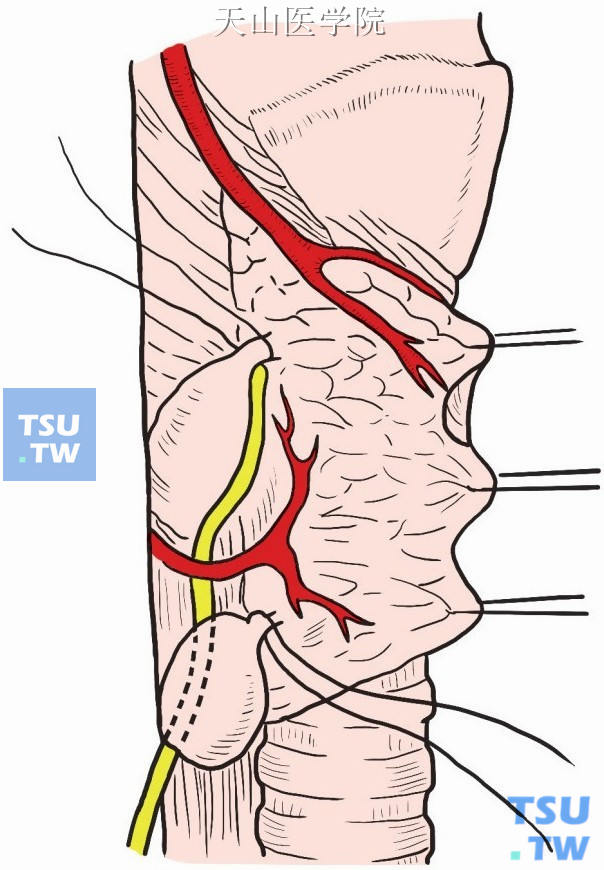
图1-12-24
将其中一枚甲状旁腺切成1mm×1mm×3mm的小块,在一侧前臂屈肌内植入15~20小块(图1-12-25)。
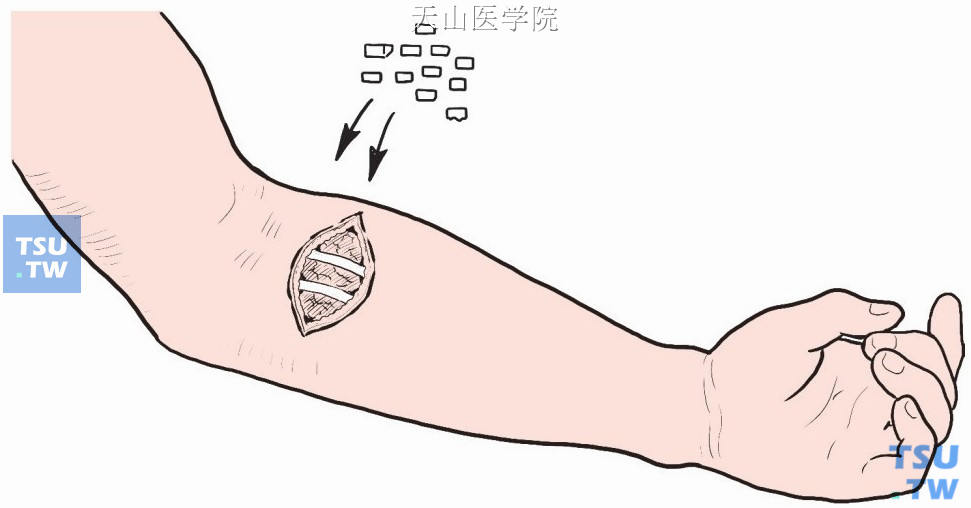
图1-12-25
甲状旁腺癌根治性切除术
手术步骤同前述“甲状旁腺腺瘤切除术”,探查证实系甲状旁腺癌后,将图1-12-26中虚线内肿瘤连同患侧甲状腺叶、峡部以及颈总动脉内侧、气管前方淋巴结脂肪组织一并切除。
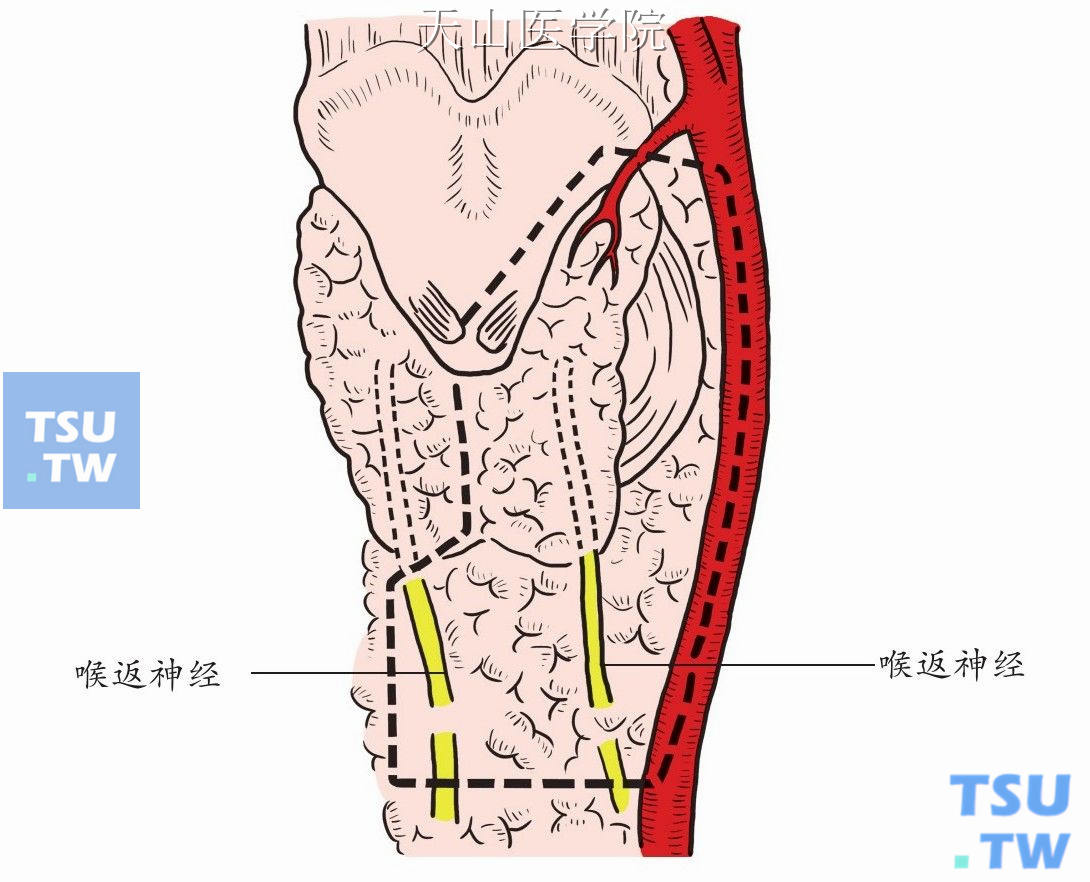
图1-12-26
手术意外的处理
一般无特殊手术意外。
术后处理
1.术后应注意血钙变化,以及有无脸面、手、足的发麻和抽搐等。
2.若甲状旁腺腺瘤已切除,术后24~48小时内血清钙会下降,术后3~4天恢复正常。出现低血钙症状时,可静脉注射10%氯化钙溶液,同时口服大量维生素D2。
临床经验
该手术关键在于寻找病变腺体,为此必须熟悉其胚胎发育过程及解剖。
以前手术多为两侧探查,因此不强调定位诊断。现在单侧手术越来越普及,定位诊断十分重要。首选99mTc MIBI,其次是高分辨率B超,最好二者联合应用,并在体表标出部位。笔者自21世纪起采用小切口手术,即在体表标记处以胸锁乳突肌为中心做约3cm横形切口,切开皮肤、颈阔肌后,将胸锁乳突肌向后牵引,可纵形牵开或劈开颈前肌,直抵甲状腺背面,易于找到病变腺体,分离至蒂部后结扎切除。止血后逐层缝合,不必放置引流。由于其他3枚甲状旁腺未予干扰,术后低血钙较轻,部分病例甚至不发生低血钙。发达国家有的医疗中心将该手术作为门诊手术,实在是很大的进步。
