手术指征
1.非浸润性乳腺癌或Ⅰ期浸润性乳腺癌。
2.Ⅱ期乳腺癌临床无明显腋淋巴结肿大者,可选择应用本术式;有明显腋淋巴结肿大者,宜用根治性切除术。
3.部分Ⅲ期乳腺癌,经化学药物治疗,原发病灶明显缩小者,可采用本术式。
术前准备
1.术前常规体检,以及心、肺、肝、肾功能检查。
2.皮肤准备范围自同侧下颈部起到脐部,外侧达腋后线,包括肩部,内侧达对侧腋前线。
麻醉
连续高位硬膜外阻滞麻醉,或静脉麻醉或气管内插管全身麻醉。
体位
仰卧位,患侧上肢外展90°,外旋,手心朝上,衬以薄垫,固定于托板上,患侧肩背部以软枕稍垫高(图2-6-1)。
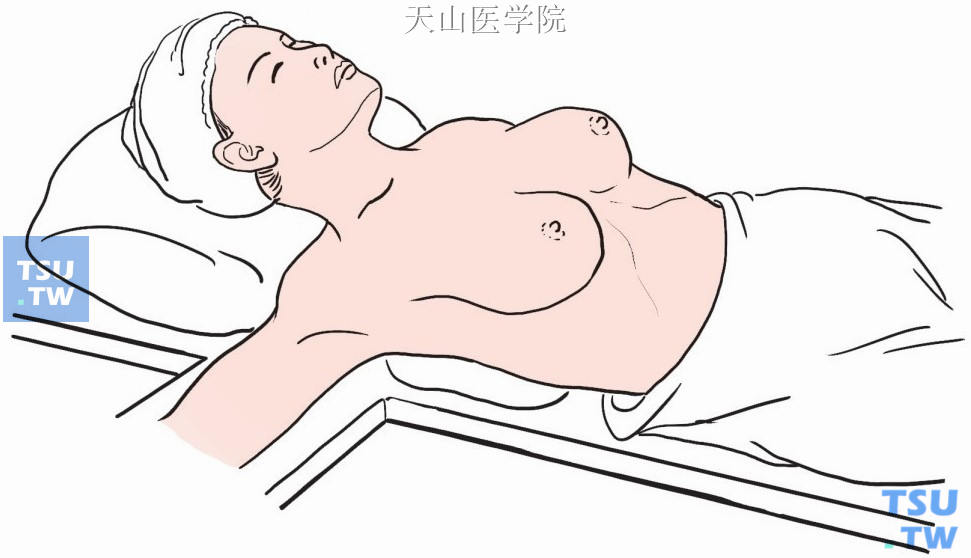
图2-6-1
手术步骤
可采取纵形或横形切口。纵切口上端在三角肌和锁骨之间,下端到肋缘。皮肤切口应距肿瘤边缘4~5cm。横切口内侧为胸骨缘,外侧在腋中线及腋皱襞下2cm处,不必进入腋窝(图2-6-2)。
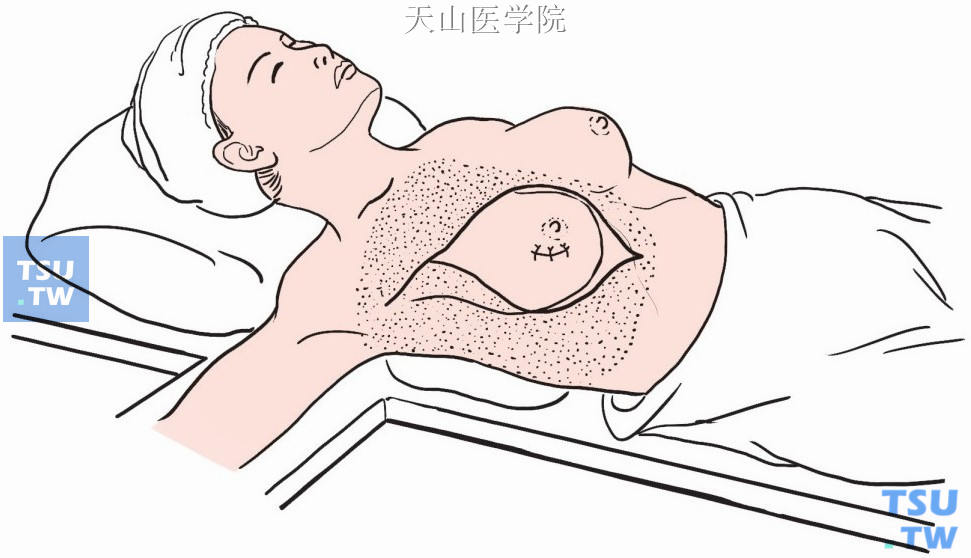
图2-6-2
用神经钩、巾钳或组织钳分段夹住皮瓣边缘,拉紧提起,用手术刀或电刀分离皮瓣(图2-6-3)。分离平面在皮肤与浅筋膜浅层之间。皮瓣分离范围内达胸骨内缘,外侧达腋中线,上达锁骨,下达腹直肌上缘。
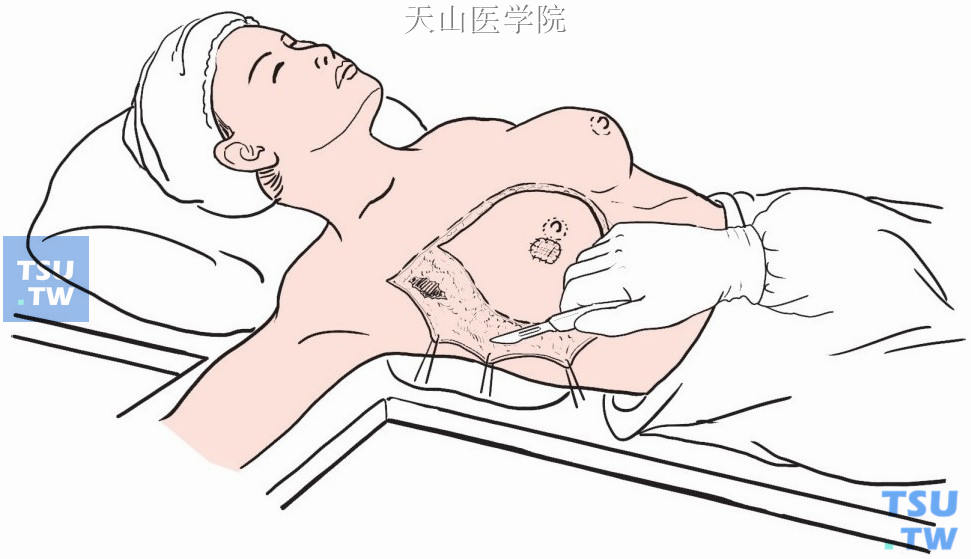
图2-6-3
也可采用锋利的水果刀分离皮瓣,以节省时间。助手拉紧皮瓣,作为对抗牵引,竖着将水果刀紧贴皮下插入,插入长度达预计游离的范围,刀刃斜面对向皮肤,呈15°~30°角,用拉锯方式向前推进,使皮瓣分离(图2-6-4)。
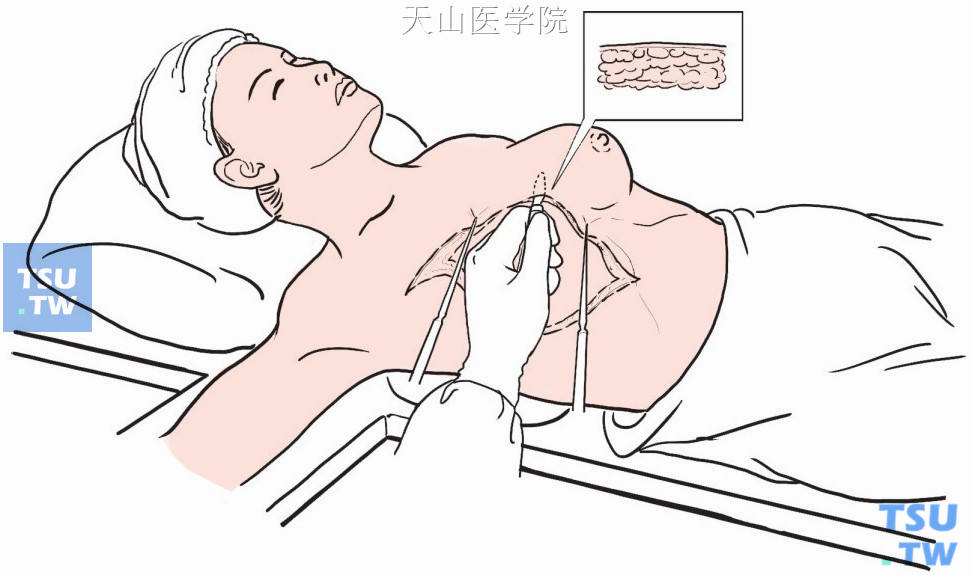
图2-6-4
将乳腺与胸大肌筋膜一并自内侧向外侧分离(图2-6-5)。
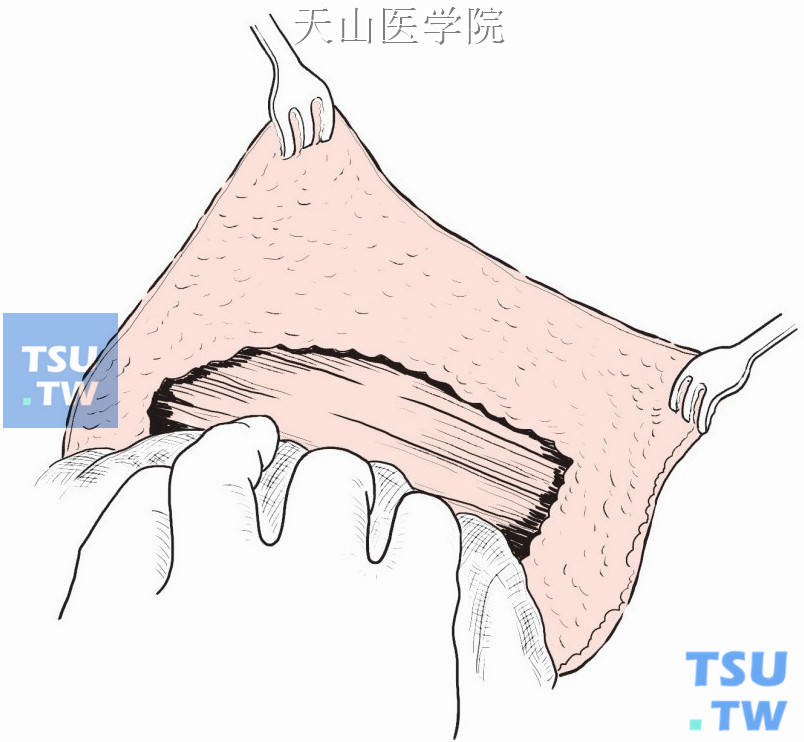
图2-6-5
继续分离胸大肌边缘,结扎切断所有穿支血管(图2-6-6)。
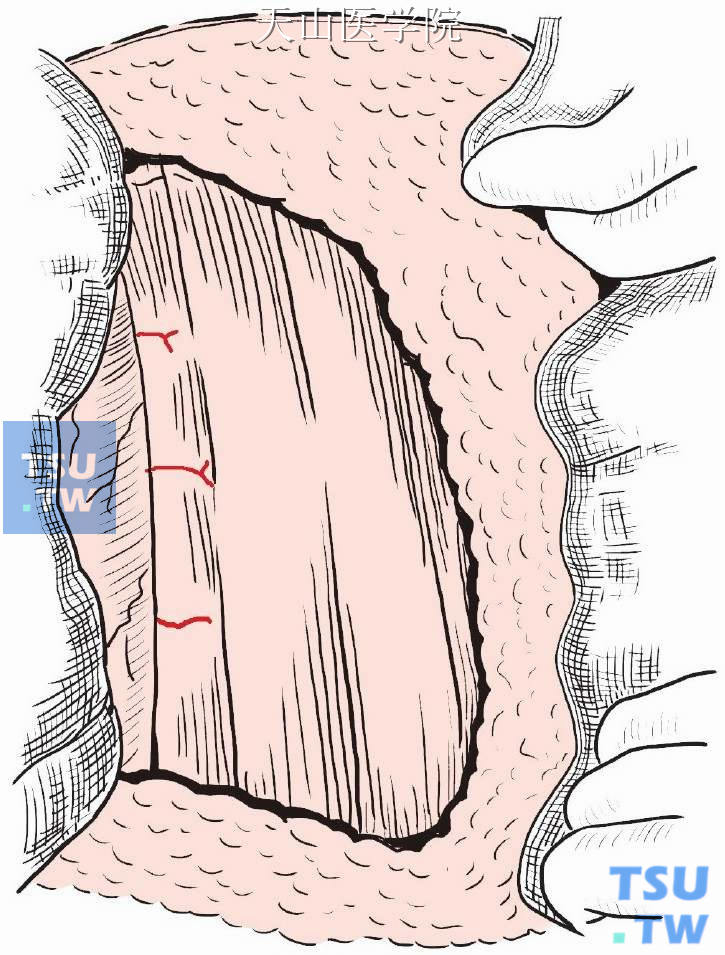
图2-6-6
分离切除胸大肌与胸小肌之间的淋巴结脂肪组织,分离切除胸小肌外侧及深面的淋巴结脂肪组织(图2-6-7)。
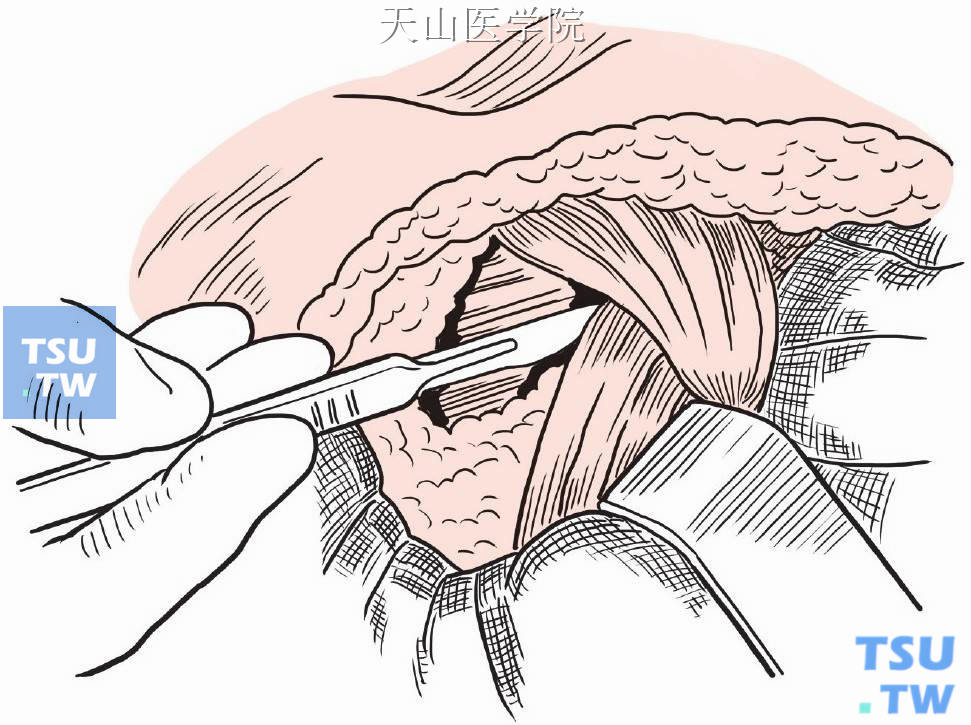
图2-6-7
牵开胸大肌和胸小肌,显露腋血管鞘(图2-6-8)。
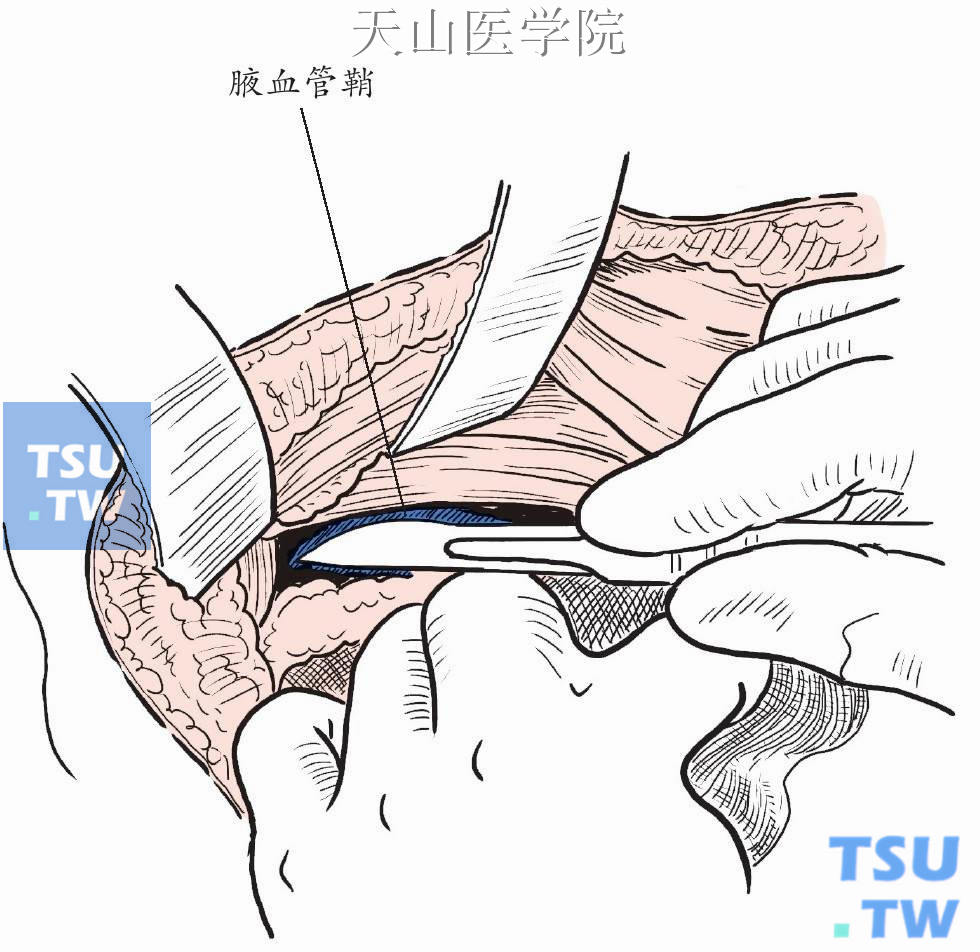
图2-6-8
继续向侧方及下方分离切开腋血管鞘,将腋窝淋巴结脂肪组织向下分离(图2-6-9)。
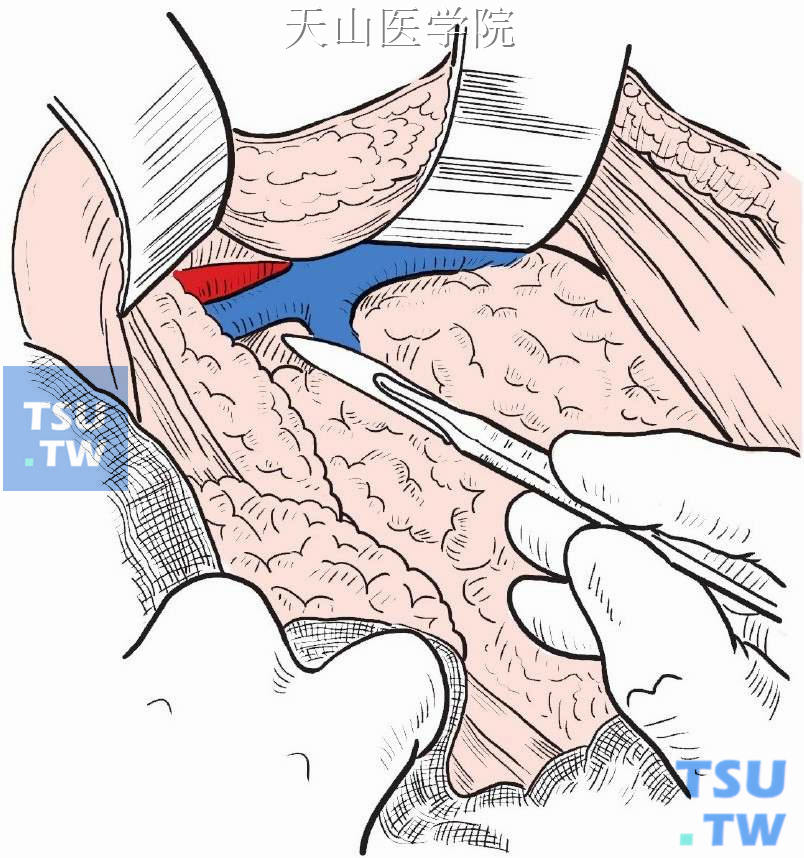
图2-6-9
向上提起胸小肌,腋静脉分支结扎切断,腋窝淋巴结脂肪组织与乳腺一并向外侧分离,达背阔肌边缘,保护、保留胸背神经及胸长神经(图2-6-10)。
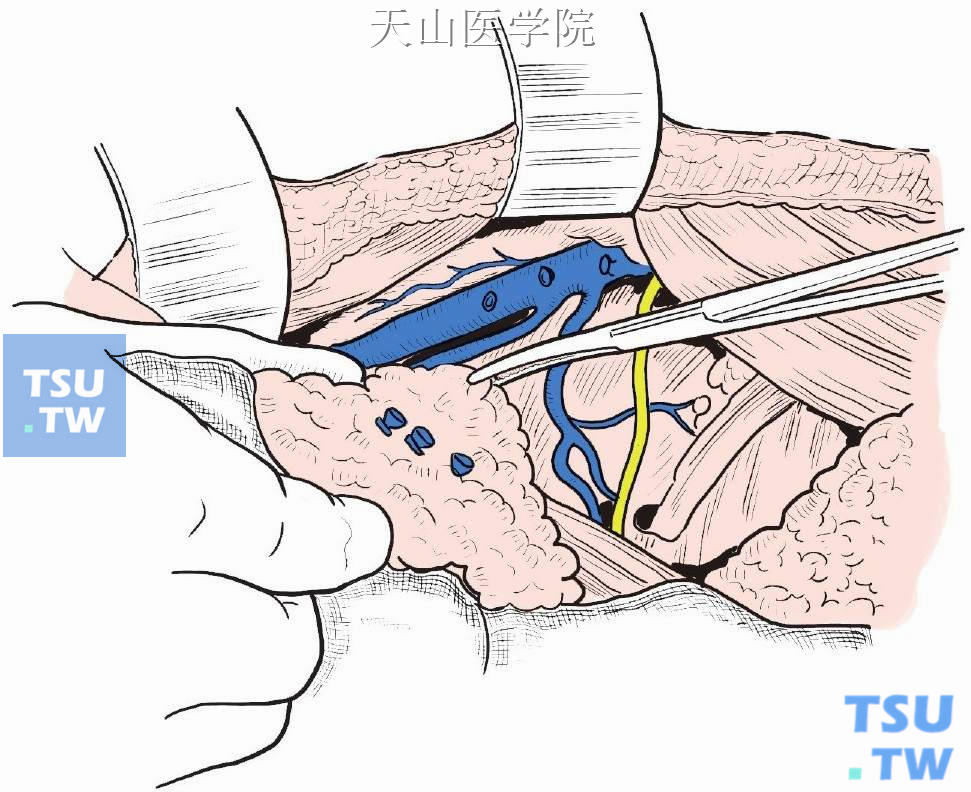
图2-6-10
标本已切除,图2-6-11示腋静脉以下,胸小肌内侧及背阔肌前方区域内淋巴结脂肪组织均已清除。
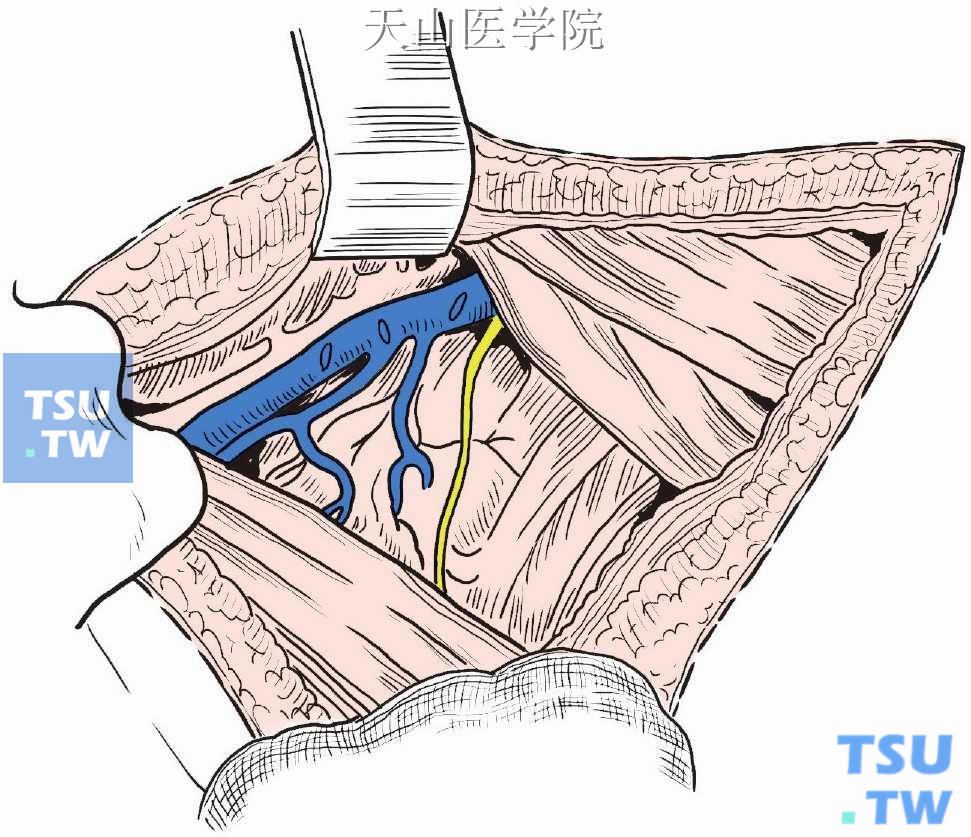
图2-6-11
创口止血、清洗后放置引流管(图2-6-12)。间断缝合皮下及皮肤。
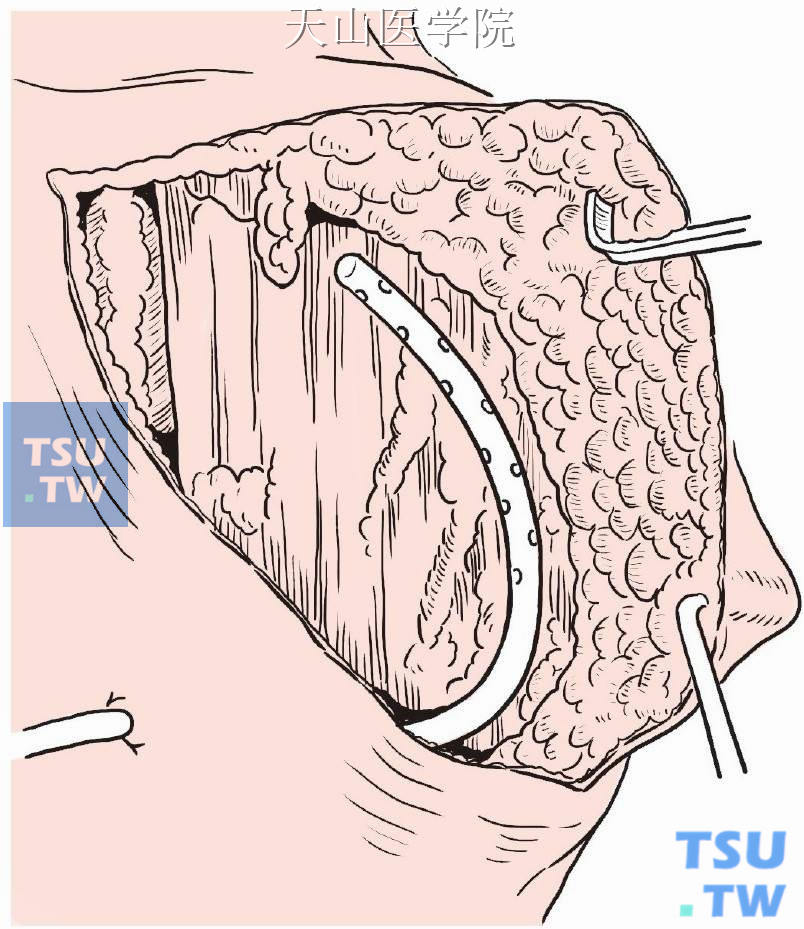
图2-6-12
手术意外的处理
同本章第五节“单纯乳房切除术”。
术后处理
1.麻醉清醒后取半卧位,以利呼吸。患侧肢体抬高,以利静脉及淋巴回流,减少肢体肿胀。
2.引流管接持续负压吸引,保持引流通畅。术后72小时,若引流量已不多则可拔除引流管。如有局部积液,可穿刺抽液,然后加压包扎。
3.术后适当应用抗生素。
4.引流管拔除后,早期锻炼行上肢抬举活动。
5.根据腋淋巴结情况及其他预后指标,决定是否应用化疗。
临床经验
同本章第五节“单纯乳房切除术”。
