炭疽(Anthrax)是由炭疽杆菌(Bacillus anthracis)感染所引起的一种严重的人畜共患的急性传染病。本病原为牛、马、羊等食草动物的传染病,人类炭疽常来源于感染动物,多由于直接间接接触病原菌而引起。本病多见于牧区,可呈地方性流行。其他地区可有散发病例。
病因及发病机制
炭疽杆菌系革兰阳性的需氧菌,长为3~10μm,在动物体内常以双菌形或短链形存在,有荚膜,在人或动物体内可凭借其荚膜抵抗白细胞的吞噬在体内繁殖并致病。人工培养时呈长链,在菌体连接处有清晰的间隙,呈竹节状。其繁殖体对日光、热或普通消毒剂均很敏感,易被消灭。在体外不适宜的情况下,能形成有顽强抵抗能力的孢子。孢子在干热150℃时仍可存活30~60分钟,在干燥状态下能存活28~30年。
炭疽杆菌人工培养时不能产生内、外毒素,只有在人体或动物体内生长繁殖时,方可产生毒性物质。炭疽杆菌毒力因子是由两个质粒编码的:一个抑制对营养体型的吞噬作用,另一个携带合成毒素的基因。毒性成分主要包括三种:
- D-谷氨酰多肽荚膜,具有抗吞噬作用和抑制免疫血清的抗炭疽杆菌作用;
- 水肿毒素,由水肿因子(EF)和保护性抗原(PA)的转运蛋白非共价结合组成;
- 致死毒素,由致死因子(LF)和PA组成。
皮肤损害通常发生在表皮破损部位,细菌孢子侵入后出芽,有荚膜的细菌可以抵抗机体的吞噬作用,并释放毒素,引起局部和系统性损害。
直接皮肤接触感染动物尸体或间接接触畜产品是主要的感染途径。职业是发病的重要因素,屠宰工人、放牧人、皮革和羊毛制品的工人容易被感染,成年男性最易发病,在一些农业国家牧童也容易感染;在非流行地区的散发病例则较易漏诊。近10年,炭疽杆菌已成为恐怖主义者的重要生物武器。
人类通常对炭疽杆菌有很强的抵抗力。皮肤接种常发生于皮肤表面的微小创伤或原有的皮肤损害的基础上,而肺型和胃肠型是由吸入或食入炭疽杆菌孢子所致。
症状表现
潜伏期12小时~12天,一般1~3天。由于感染途径不同,人类炭疽感染可分三种类型:皮肤型,占全球病例的95%;吸入型,又称Woolsorter病;胃肠型,少见。
皮肤型炭疽最常见的感染形式是一种叫做“恶性脓疱”的急性皮肤损害。皮损好发于手、面和颈部等暴露部位,特征性表现为迅速坏死的无痛性痈,伴局部化脓性淋巴结炎。皮损最初表现为无痛性炎性红色丘疹,可有瘙痒或烧灼感,炎症迅速发展,形成水疱或脓疱,周围绕以硬性非凹陷性水肿和浸润,水疱继而化脓,偶有血性,随之破裂坏死,溃疡处结成炭末样黑色干痂,周围绕以水疱和脓疱等卫星灶(下图)。局部淋巴结肿大并常常化脓。在严重病例,炎症体征增多,有广泛的水肿性肿胀,形成大疱和坏死性损害,伴有高热和衰竭症状,患者最终在数天或数周后死亡,此种多见于未经治疗病例。在轻型病例中,全身症状较轻,常出现发热、头痛、呕吐、关节痛及全身不适等症状。经1~2周后焦痂脱落形成溃疡,再经1~2周后瘢痕愈合。病程中皮损既无疼痛也无触痛,有诊断意义。
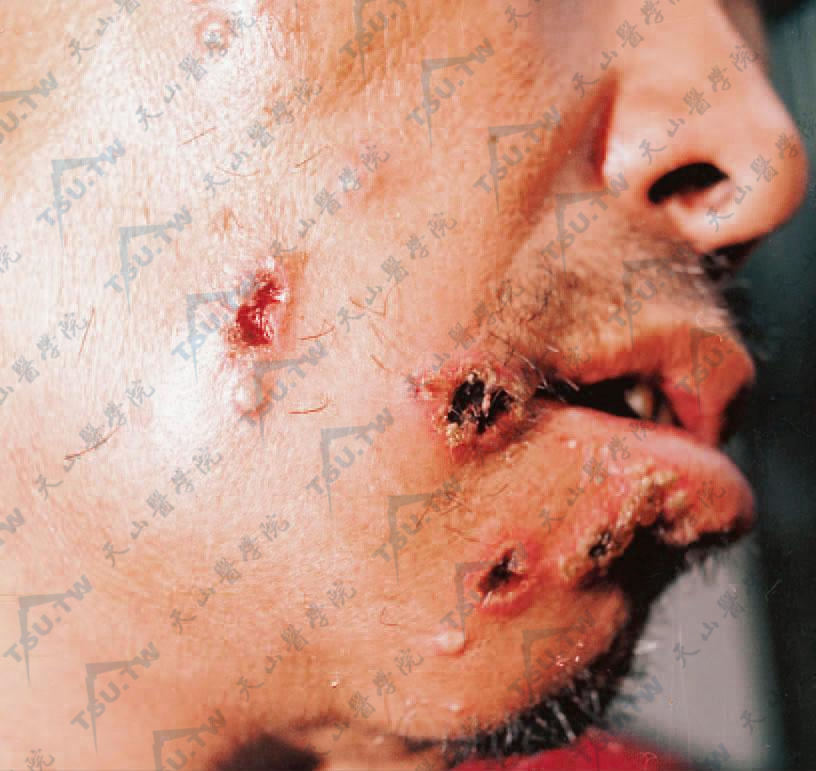
炭疽症状图:面部右侧近口周皮肤溃疡,表面结黑痂,周围红肿,可见成簇的小脓疱(青海省人民医院皮肤科 曹发龙提供)
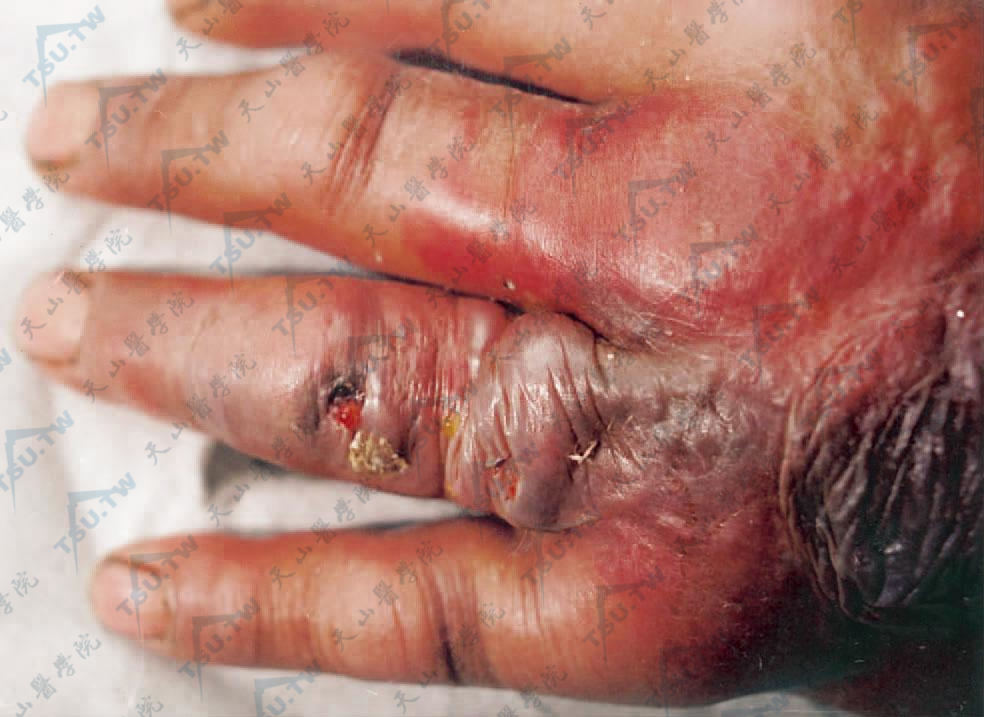
炭疽症状图:左手背部弥漫性红肿,中央皮肤松弛、呈紫色,无名指伸侧红肿,伴浅表溃疡及血性液体渗出(青海省人民医院皮肤科 曹发龙提供)
吸入型炭疽表现为一种坏死性、出血性纵隔感染。炭疽孢子先侵犯肺泡,然后再侵犯肺门和气管、支气管和淋巴结。起病急骤,有寒战高热、呼吸困难、咳嗽、胸痛,痰中带血。可继发呼吸衰竭、败血症及脑膜炎,患者几乎全部死亡。
胃肠型炭疽较少见,是由于炭疽孢子摄入并在小肠黏膜下繁殖所致,可形成坏死性溃疡。患者突发高热,有持续性呕吐、腹泻、血便等严重胃肠炎症状,但无里急后重。可因败血症和衰竭而死亡。
以上三型均可发展为败血症型炭疽和有继发炭疽性脑膜炎的可能。
炭疽性脑膜炎症状与其他化脓性脑膜炎相似,但病情凶险,检查脑脊液大多带血。
组织病理
组织学上,溃疡处表皮缺失,周围有海绵形成和表皮内水疱。表皮内有大量的白细胞浸润。真皮水肿并有大量的红细胞和中性粒细胞浸润,血管扩张明显。在溃疡表面的坏死组织中及真皮内可见到大量有荚膜的病原体(下图)。
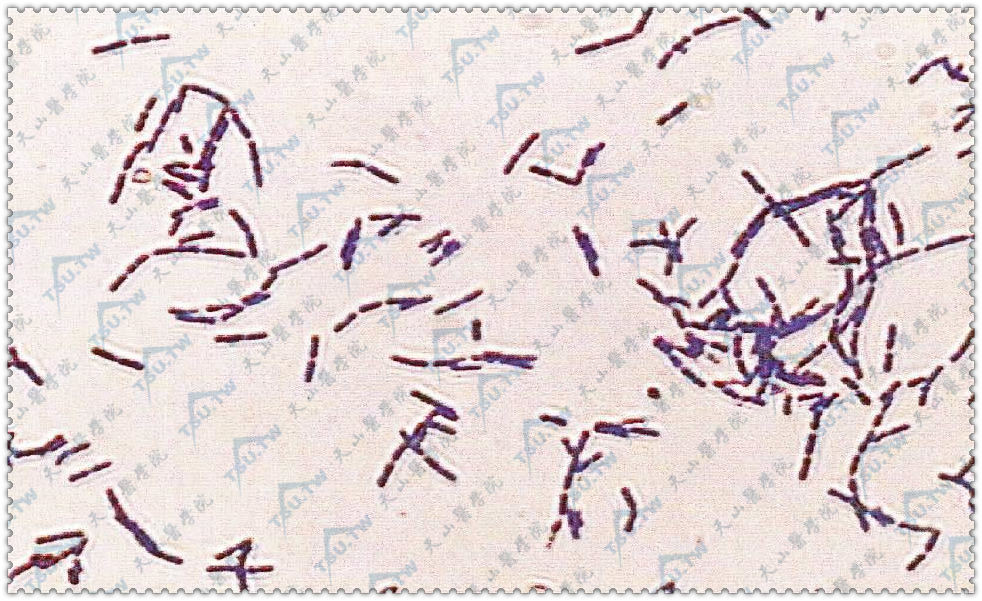
图3-3-47:成堆呈竹节状长链、游离端钝圆、粗大而短的链杆菌(革兰染色×400)(青海省人民医院皮肤科 曹发龙提供)
诊断及鉴别
根据患者职业、接触史及临床上特征性的无痛性中心黑色的干性坏疽性皮损、周围绕以水疱、显著的水肿、好发于暴露部位可提示本病。
局部取材涂片和培养找到致病菌即可确诊(图3-3-47)。X线胸片特征性的表现为纵隔对称性增宽和肺门淋巴肿大。
炭疽治疗
本病抗生素治疗有效,在应用合适的抗生素后,高热可迅速消退,临床症状明显缓解。吸入型、胃肠型、败血症型和脑膜炎型炭疽的预后较差。在过去,吸入型炭疽的死亡率大约为90%,现在由于早期诊断和早期治疗,其死亡率已降至40%以下。
炭疽患者应予隔离,其排泄物和用过的敷料等均应焚毁。隔离或杀死病畜,死畜应予以焚毁或深埋于地面2米以下。在流行地区为牛、羊、马、猪等家畜实行预防注射。对从事畜产品加工的工作人员注射疫苗,先进的通风系统和皮革的蒸汽消毒可显著减少感染病例的发生。
青霉素是最有效的治疗药物。早期应用可有效治愈皮肤型炭疽,青霉素皮试阴性者,可给予青霉素G200万U静脉滴注,每6小时1次,持续4~6天,在水肿消退后,改用口服青霉素7~10天,直至皮损结痂脱落。对系统性感染(吸入型、胃肠型和脑膜炎型)应使用更大剂量,200万U青霉素静脉滴注,每2小时1次。但已有炭疽杆菌对多种抗生素(青霉素、多西环素、氯霉素、大环内酯类及利福平)产生耐药,但对喹诺酮类抗生素敏感,可采用环丙沙星治疗。经治疗病人一般情况可迅速改善,治疗6小时内已不能从皮损中分离出致病菌,但局部皮损外观可无明显变化,焦痂要在数周内方可脱落。
当病人有严重全身中毒症状时,可配合短期应用大剂量糖皮质激素及各种必需的支持疗法。对青霉素过敏者,可选用四环素和氯霉素治疗。皮肤型炭疽的皮损可外用磺胺类软膏或白降汞软膏,严禁切开引流或切除,也不可挤压,以防病菌扩散而引起败血症。损害有时可破坏其下方组织,尤其在眼部周围,对这些病例常需要整形外科治疗。大部分病例愈后只留下轻微瘢痕。
