病因及发病机制
病原体为麻疹病毒,属RNA病毒,大小约140nm,衣壳外有囊膜,囊膜上有血凝素,有溶血作用,但无神经氨酸酶。此病毒抵抗力不强,对干燥、日光、高温均敏感,对一般消毒剂也敏感。
麻疹病毒易感细胞表面表达CD46和CD150受体,后者是淋巴细胞活化的信号分子,单核吞噬细胞系统感染初期出现淋巴样细胞增生伴多核巨细胞形成,以后出现病毒血症,毛细血管内病毒抗原的堆积导致前驱疹的出现,包括Koplik斑细胞内也有病毒核衣壳,感染第4日出现的斑疹性皮疹与细胞介导的抗病毒免疫反应相关。如果机体细胞免疫力低下(如白血病患者,特别是使用细胞毒药物化疗者),病毒持续复制可导致巨细胞肺炎或致死性内脏病变;皮疹出现后,机体出现一过性T细胞介导的细胞免疫功能低Y,持续1~2个月,患者结核菌素反应性降低,易发生结核感染和各种内脏器官的麻疹病毒感染,包括麻疹性脑炎。自然感染麻疹后出现终生抗麻疹免疫力。
主要经飞沫通过呼吸道及眼结膜而传染。5岁以下儿童发病数最高,而6个月以内的婴儿由于从母体获得的免疫力尚未消失,故不易感染。病后2周,体内即产生循环抗体且有持久免疫力,再次发病者较少。本病全年均可发生,但以冬春为多,用减毒的麻疹疫苗作预防注射可使麻疹发病率显著下降。
麻醉症状表现
潜伏期9~11天,前驱期一般为4天,表现有高热,眼结膜充血、怕光、分泌物增多(图3-1-40)。鼻流涕,呈黏液脓性,咳嗽,有时出现呕吐、腹泻。起病2~3天后,在第二磨牙对面的颊黏膜上,出现蓝白色或紫色小点,周围有红晕,称为Koplik斑,此斑初起2~3个,后逐渐增多,到发疹期,可蔓延到整个颊黏膜及唇内侧,且可互相融合,在发疹后的第2日开始消退,此种黏膜斑可作为麻疹早期的特征。有时在此斑出现之前,软腭黏膜潮红,甚至有小的淤点。
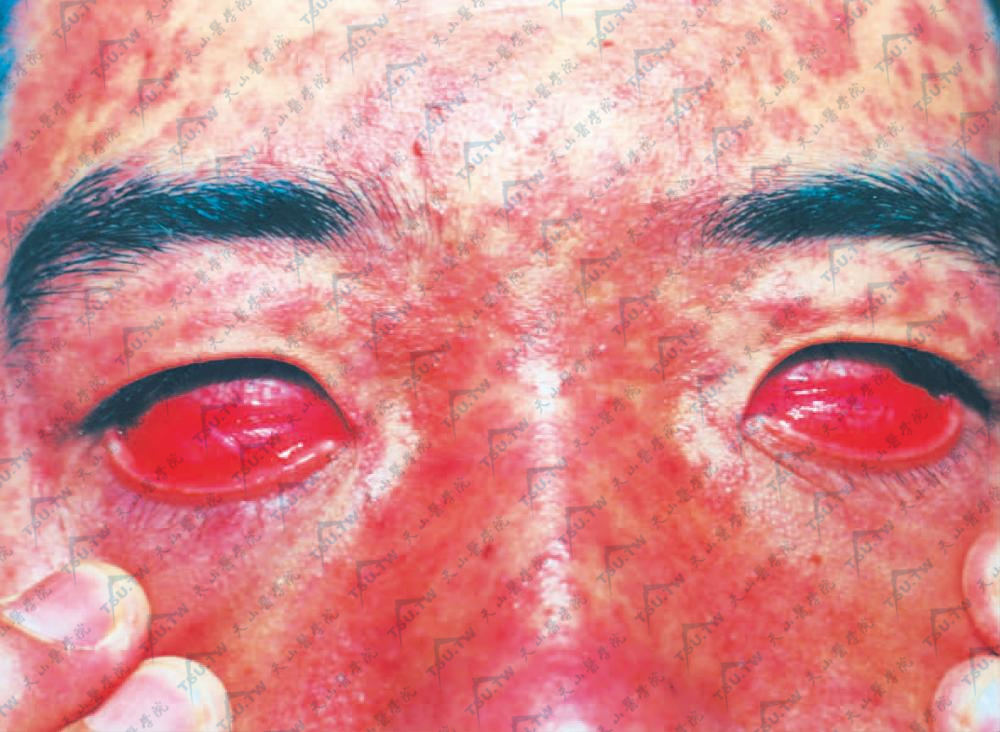
图3-1-40 麻疹:眼结膜充血、畏光
发疹期为起病后第4日开始发疹,先出现于耳后、发际、颜面,后迅速蔓延到颈部、上肢、躯干及下肢,为一种玫瑰色的斑丘疹,压之退色,疹盛时可互相融合,疹间皮肤正常(图3-1-41)。皮疹在2~5天内出全。出疹时体温可达41℃左右,中毒症状加重,颈淋巴结和肝、脾都稍大。在本症过程中,尤其发疹期,血清中乳酸脱氢酶增高,且其同工酶-2浓度也增高,认为具有特征性的变化。
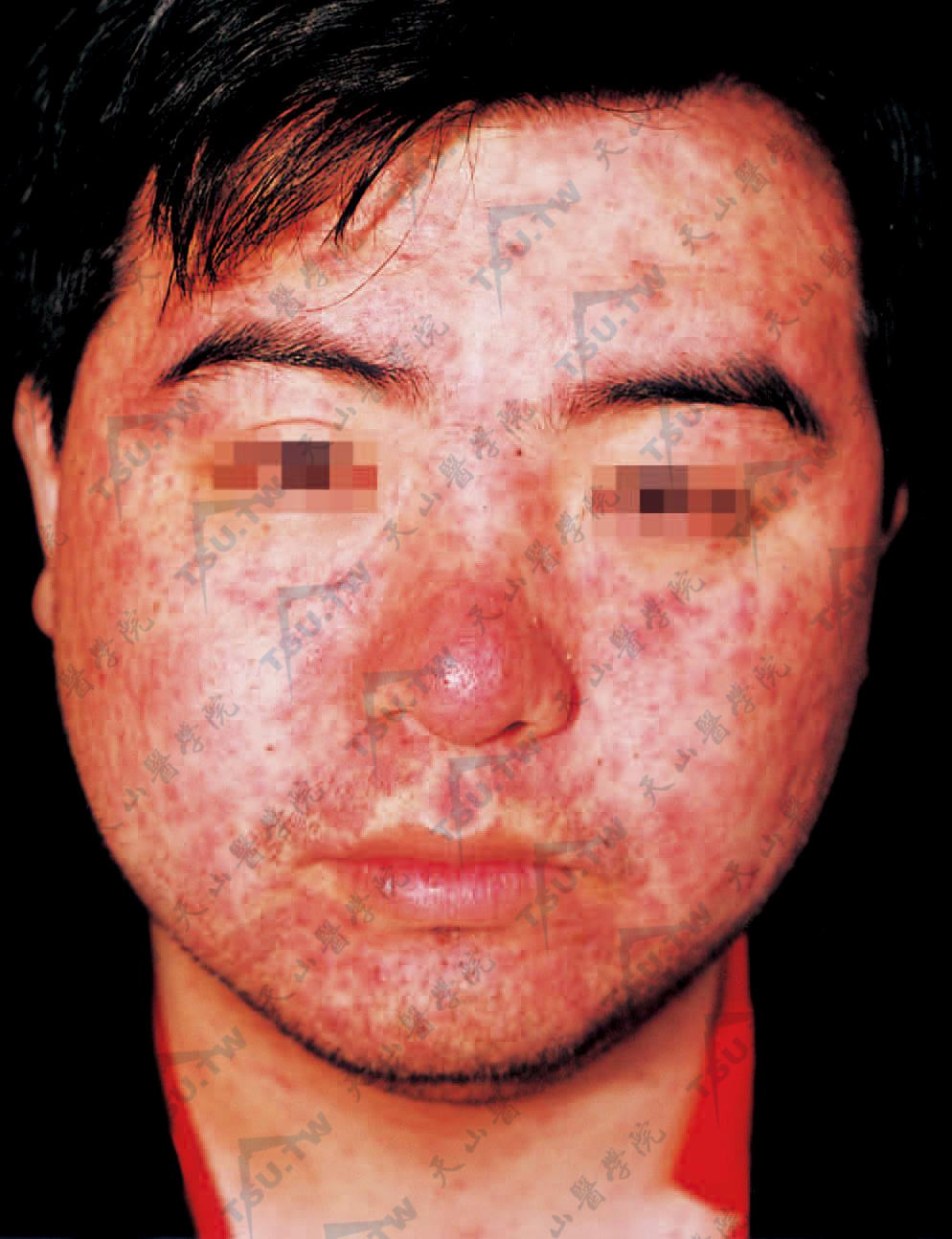
图3-1-41 麻疹:发生在面部皮疹呈玫瑰色斑丘疹,疹密集,但疹间皮肤正常
恢复期从出疹后5~7天开始,体温下降,全身中毒症状减轻,皮疹按出疼顺序逐渐消退,消退后留有棕褐色色素沉着斑并有细小的糠麸状脱屑,整个病程约2周。严重病例可出现广泛性水疱性损害,有时类似Stevens-Johnson综合征或表皮坏死松解征,曾不恰当地称为“麻疹类天疱疮”,可能与病毒感染本身及药物使用有关。
儿童并发症较多见,以营养不良和机体抵抗力低下的各种慢性病常见,急性感染期最多见的为支气管肺炎及中耳炎,其他可发生脑炎、心血管功能不全以及结核病变播散等。
麻疹组织病理
在前驱期,有广泛的淋巴样组织增殖,伴有多核巨细胞,皮肤及上呼吸道黏膜中亦可见到此种细胞。在皮疹及Koplik斑处,有局灶性角化不全、角化不良及海绵形成,真皮内有少量淋巴细胞浸润。在电子显微镜下可见表皮细胞内融合多核的巨细胞,其中含有副黏病毒所特有的微管聚集物。
麻疹诊断及鉴别诊断
在流行期间,对有接触史的易感儿童,如出现上呼吸道卡他症状时,应密切观察。如发现口腔有Koplik斑,则可确诊。在前驱期鼻咽拭子涂片用Wright染色,可见有多核巨细胞,尿沉淀中有巨细胞及胞质内包涵体的单核细胞。用直接突光检查,可在此种剥脱细胞中发现有麻疹病毒抗原,均有早期诊断意义。在出疹期需与一些病毒性发疹性疾病进行鉴别,其鉴别要点见表3-1-3。对于一些不典型或异型麻疹,诊断有困难时,可进行麻疹病毒的培养或麻疹抗体效价的测定,此种特殊的抗体,在发疹后3~4天出现,在2~4周后达高峰。对麻疹病毒可进行分子生物学检测,但目前尚未常规开展。
表3-1-3 某些病毒性发疹性疾病鉴别表

麻疹的预防及治疗
预防:易感儿童可皮下注射麻疹灭活疫苗,对高危接触者可肌内注射正常人免疫球蛋白。隔离患者至麻疹皮疹消退。
一般治疗:卧床休息,给予易消化、营养丰富的饮食,儿童可给予维生素A(200000U,2次)。保持眼、鼻、口腔及皮肤清洁,可用3%硼酸水或生理盐水洗眼、鼻和口腔。对咳嗽、高热、惊厥等症状,给予对症治疗。为了防止继发细菌感染可给予抗生素。
中医药治疗:
- 早期 以透疫解表为主,可用宣毒发表汤加减(荆芥、葛根、薄荷、炒牛蒡子、前胡、蝉衣、生甘草)。
- 出疹期 可清热透疹,用银翘散加减。
- 恢复期(疹退期) 宜养阴败毒,可用沙参麦冬汤加减。
