本病是一组以慢性光敏感为特征的病谱性疾病,包括持久性光反应(presistent light reactiveity,PLR)、光敏性湿疹(photosensitive eczema,PE)、光敏性皮炎(photosensitivity dermatitis,PD)、光线性类网织细胞增生症(actinic reticuloid,AR),病谱的两端分别是PD和AR。以上疾病无论在临床表现和组织病理上均有一定相似性,它们是同一疾病的不同临床表现或病程中的不同阶段。Hawk(1979年)等认为PD、PE、AR及PLR系一综合征(PD/AR综合征)的不同表现,1990年Norris等因此将其命名为慢性光化性皮炎,并已在国内外普遍采用。
病因及发病机制
本病的致病光谱包括UVA、UVB和可见光。病因至今未明,临床和组织病理及免疫组化结果均提示本病为迟发性变态反应。
作为变应原的光敏物质常见的有某些植物成分、香料及光敏性药物。美、英等国研究发现慢性光化性皮炎最常见的变应原是菊科植物提取物、芳香剂及杀虫剂等,但杀虫剂与慢性光化性皮炎之间的关系还需要进一步证实。国内王丽英等分析了2002~2003年间56例慢性光化性皮炎患者的光斑贴和斑贴试验结果,并以多形性日光疹和慢性湿疹为对照,发现慢性光化性皮炎变应原的阳性率依次是芳香混合物、秘鲁香脂、对苯二胺、氯化钴和硫酸镍,而在接触性皮炎和湿疹的男性患者中以重铬酸钾、氯化钴、硫酸镍、芳香混合物等阳性率较高。
光线诱发的内源性抗原的产生有以下几种假说:
- 紫外线辐射导致皮肤细胞的DNA结构改变,从而具有抗原性;
- 持续存在于皮肤内的外源性变应原或光变应原与人体白蛋白结合促使其组氨酸氧化,使具有弱抗原性;
- 由于体内代谢异常等原因,色氨酸代谢产物犬尿喹啉酸的生成增多,犬尿喹啉酸是一种内源性光变应原。
光敏物质是主要的发病因素,在UVA或UVB照射后形成短暂的光接触性皮炎,可能少量原发性光敏物质反复刺激,使机体形成时光持久敏感,从而引起发病。当发展成CAD时,仅UVB的照射即可使机体载体蛋白结构发生变化,成为内源性抗原,不再需要外源性光化学物质的存在。由于伴随慢性炎症的反应及淋巴细胞不断从血管内外渗到炎症处,使新抗原的抗原性不断产生,通过持续刺激免疫系统而引起迟发性超敏反应。
另外,细胞凋亡对维持细胞的自身稳定和免疫系统的正常功能有密切关系。最近有研究显示,细胞凋亡蛋白的异常表达可能与CAD的发病有关,尚待进一步研究。变应原的持续存在是慢性光化性皮炎患者反复发作的一个重要原因,它们可刺激机体T细胞持续增殖,病情反复发作,并呈慢性进行性进展。
CAD的发病机制可以归纳为下图所示:
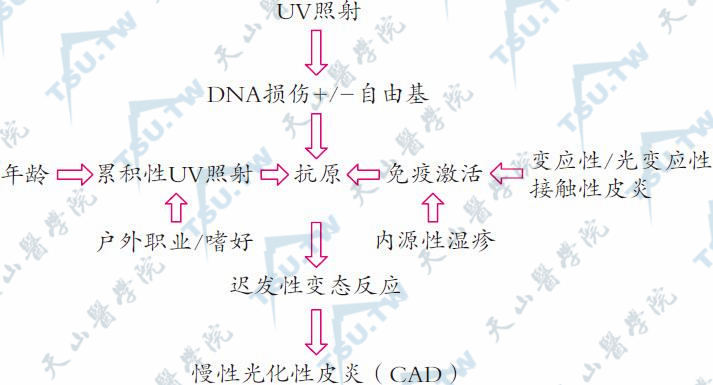
慢性光化性皮炎的发病机制
症状表现
本病好发于室外工作者,男性多见,约占90%,大多在50~70岁间,50岁以下少见。75%病例伴有接触性和光接触性皮炎,且可在光敏感性发生之前出现;约15%患者有湿疹史。皮损好发于面、颈、手背、前臂伸侧等暴露部位,严重者可累及非暴露部位,男性斑秃患者头顶部头发稀疏区也是常见部位。皮损的性质呈皮炎湿疹样,急性期表现为暴露部位弥漫性、水肿性红斑,可有散在的丘疱疹和轻度渗出(PD相)。慢性期为暗红色、苔藓样、绿豆至黄豆大小、扁平肥厚的丘疹,常散布于一处,或增大集聚成数厘米大的斑块,境界明了,表面无鳞屑和渗出,搔抓后可呈苔藓样变和表皮剥蚀(图3-9-18,图3-9-19)。部分患者由于前额或乳突部有结节样损害,面部呈狮面状。严重者可发展成类似淋巴瘤的皮损(AR相)(图3-9-20)。病程中,部分患者眉毛和头发可残缺或脱落,色素沉着或色素减退区域偶可见,极少数病例可发展为红皮病。
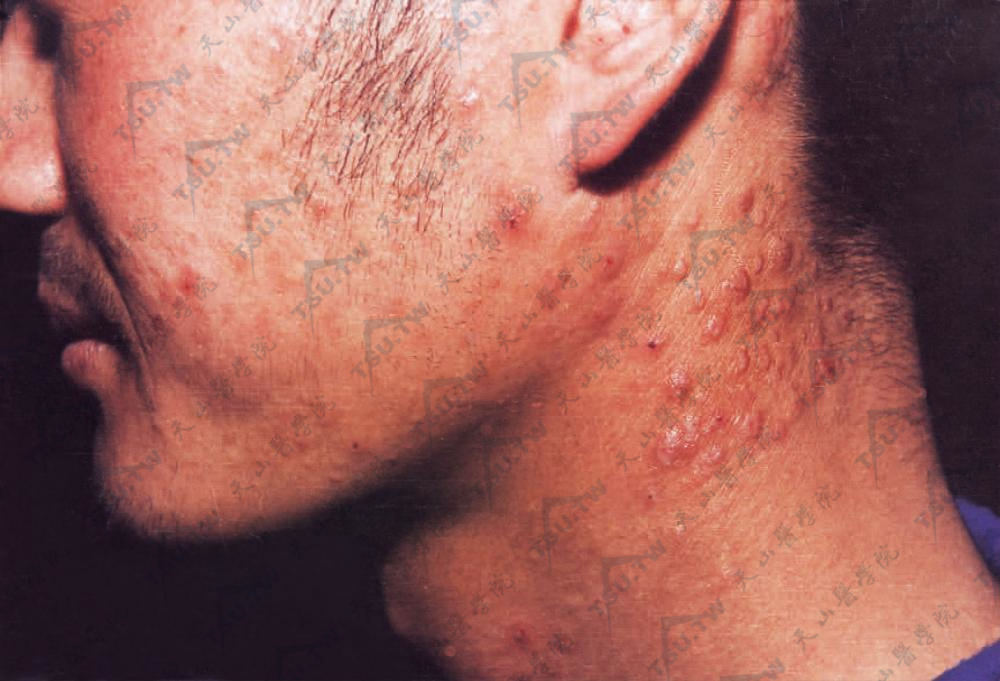
图3-9-18 面、颈、耳后苔藓样丘疹,暗红色,浸润肥厚,附少量鳞屑
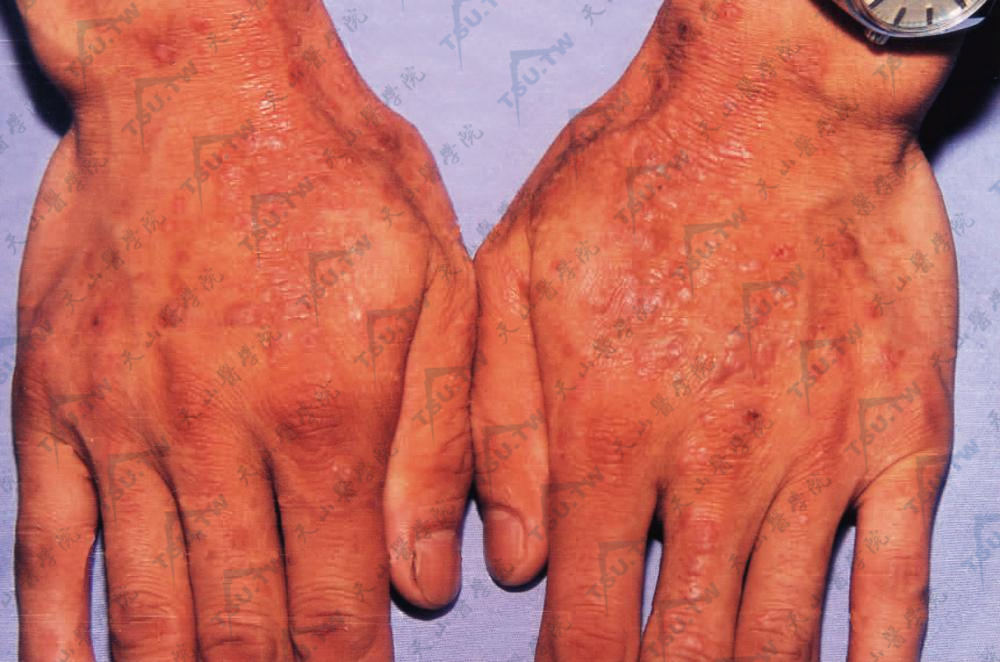
图3-9-19 两手背皮肤露出部苔藓样丘疹密集,并有浸润肥厚
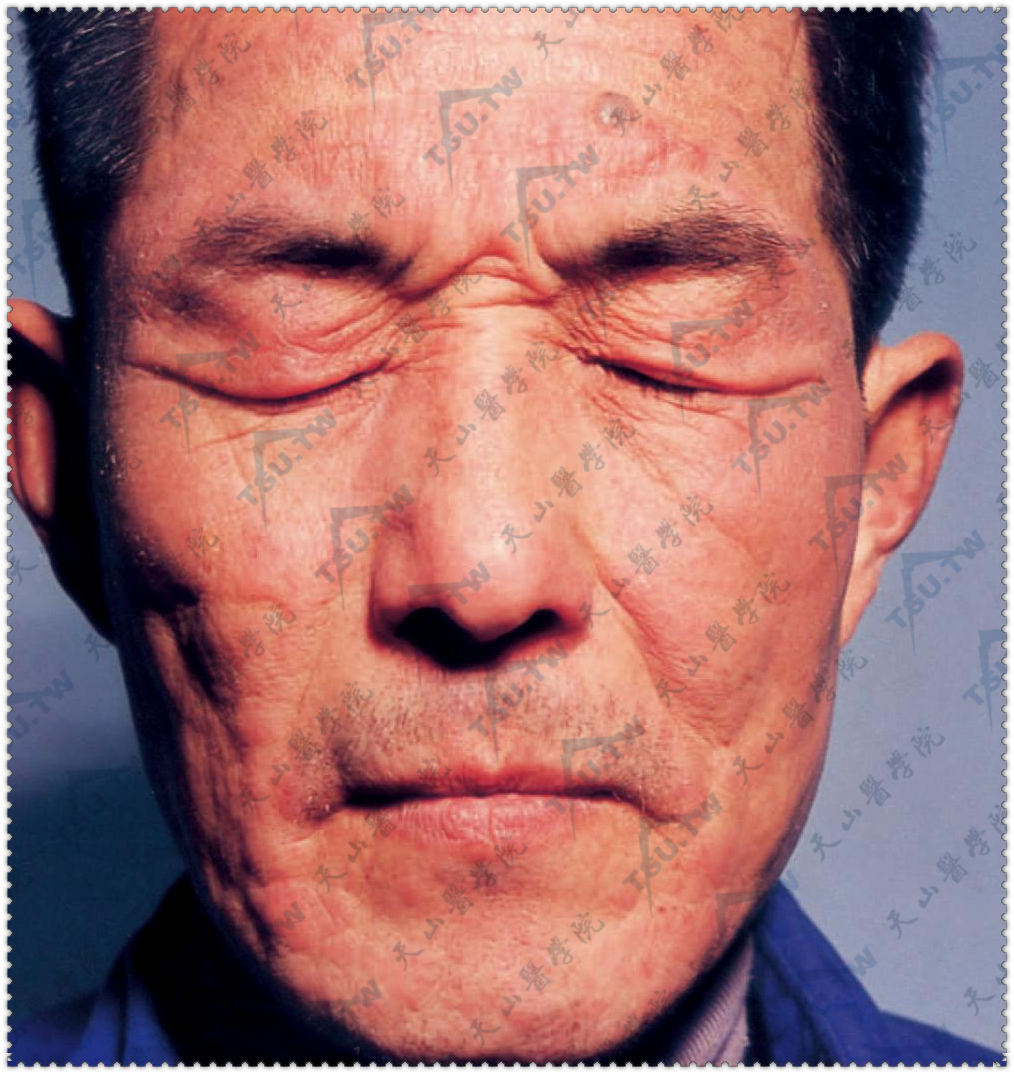
图3-9-20 光线性类网织细胞增生症。面部,出现鲜红色丘疹及融合成片的斑块,表面附着糠状鳞屑。皮肤肥厚,皮沟深陷,皮嵴隆起,皮纹增粗
本病发病初期,春夏季加剧,但病程较长后,一般无明显季节性。患者常难以提供明确的致敏原。慢性光化性皮炎为一慢性持久性疾病,反复发作,终年不愈。但随着病程的延长,相当比例的患者光敏性可逐渐消退,预后较好。国外Dawe通过随访发现,病程在10年以上的患者约22%病情可逐渐自然缓解,15年后45%的患者皮损痊愈。极少数患者可演变为皮肤T细胞淋巴瘤。
HIV可并发CAD,若患者CAD发病年龄低于平均发病年龄,皮疹常累及非曝光部位,CD4细胞计数<50个/μl时,可提示CAD可能是HIV感染的早期表现。
实验室检查:
- 光生物剂量测定:患者对UVB异常敏感,部分患者对UVA甚或可见光敏感;
- 光贴斑试验:部分患者对某些接触性光敏物和可疑光敏性药物呈阳性反应。
组织病理
皮肤组织病理变化无特异性,类似于皮炎湿疹的改变。早期为表皮角化不全、海绵形成、棘层轻度增厚,表皮嵴增宽、伸长;真皮血管周围有以淋巴细胞为主的浸润,并可侵入表皮层,有时也可出现少量浆细胞和嗜酸性粒细胞。晚期改变类似于皮肤T细胞淋巴瘤或假性淋巴瘤样改变,真皮血管周围有淋巴细胞、组织细胞、嗜酸性粒细胞和肥大细胞浸润,范围广、数量多,灶性分布或密集成片,并可出现不典型淋巴细胞及Sézary样细胞。免疫组化提示浸润的细胞中CD4+和CD8+细胞的比例并不完全一致,但以CD8+细胞为主。
诊断及鉴别
本病的诊断标准包括以下3条:
- 持久性皮炎或湿疹样皮损,可伴浸润性丘疹和斑块。皮疹主要累及曝光区,也可扩展到非曝光区,偶呈红皮病;
- 覆盖区皮肤进行最小红斑量测定,患者对UVB异常敏感,也常对UVA甚或可见光敏感。光激发试验和光斑贴试验可阳性;
- 组织病理无特异性,类似于慢性湿疹和(或)假性淋巴瘤。
1992年上海华山医院针对我国慢性光化性皮炎患者的发病情况,提出了比较实用的临床诊断标准:
- 光暴露部位出现皮炎湿疹样损害和(或)浸润性丘疹、斑块,偶呈红皮病;
- 皮损持续3个月以上,反复发作,逐渐加重;
- 好发于中老年男性。
同时满足上述3个条件者,经过长期随访和光生物学试验的验证,95%患者符合慢性光化性皮炎的诊断。因此,如果没有条件进行光生物学试验和组织病理检查时,可考虑依据以上3条进行判断。
本病需与下列疾病鉴别:
- 一般皮炎湿疹类疾病:无明确光敏史;皮损对称分布;可以泛发或以接触部位为主;光生物剂量测定对紫外线无异常反应。
- 暂时性光反应:主要是指外源性光敏性接触性皮炎和光敏性药疹等疾病,这些患者在避免接触相关光致敏物后的1~2周内仍有光敏反应,之后大多患者能好转痊愈,不存在持久性光反应。实验室检查:光生物剂量测定对UVA暂时性异常敏感,UVB正常,光斑贴试验阳性。
- 多形性日光疹:疾病呈急性间歇性发作,有较明确的光敏史和季节性,中青年女性多见,皮疹形态较多。光生物剂量测定一般都在正常范围,少数可对UVB和(或)UVA敏感。
- 皮肤T细胞淋巴瘤 :部分患者的临床表现和组织病理与严重慢性光化性皮炎较为相似,但前者光生物剂量测定在正常范围,浸润的淋巴细胞以CD4+为主,后者以CD8+为主。
治疗
严格避光,严重光敏者需将荧光灯管改为白炽灯照明。通过斑贴试验和光斑贴试验检测致敏原,并尽可能避免接触包含致敏原的用品和药物。外出时使用宽谱遮光剂、戴宽沿帽、穿长袖衣等。
口服大剂量烟酰胺(每日1.2~1.5g)、羟氯喹(0.2g,每日2次,连服6~8周,控制后减半量0.1g,每日2次,维持6~8周),辅以抗组胺药和B族维生素,有一定疗效。急性加剧期,可加用小剂量糖皮质激素(泼尼松20~30mg/日)或雷公藤制剂(20mg,每日3次)控制病情。严重病例可选用沙利度胺,每日150~300mg,病情控制后逐渐减量维持。酌情考虑使用免疫抑制剂硫唑嘌呤(每日100~150mg)。对反复发作患者也可联合使用羟氯喹与糖皮质激素或硫唑嘌呤,可增加疗效。对上述治疗无效者可试用环孢素A,但停药后仍易复发,而且治疗过程中需要监测血药浓度,以尽量避免不良反应的发生。β胡萝卜素治疗本病一般无效。
局部治疗 一般使用糖皮质激素制剂。有些作者建议在PUVA照射后立即外用强效糖皮质激素,疗效较好。另外,外用他克莫司软膏也有一定疗效。
