毛发红糠疹又称毛发糠疹(pityriasis pilaris)、尖锐苔藓(lichen acuminatus)、尖锐红苔藓(lichen ruber acuminatus)。1857年由Devergie首先报道。本病是一种少见的慢性鳞屑性角化性炎症性皮肤病,以黄红色鳞屑性斑片和角化性毛囊性丘疹为特征。本病的分型尚有争论,分为家族性(遗传性、先天性)和获得性两型。前者少见,常见于儿童期发病。后者常于成人期出现。目前更广泛地应用Griffiths分类法:典型成人型、非典型成人型、典型幼年型、幼年局限型及非典型幼年型五种类型。另有作者报道了毛发红糠疹Ⅵ型即与人类免疫缺陷病毒(HIV)感染有相关性的毛发红糠疹。
本病发病率估计占皮肤病人的1:5000~1:50000。男女患病率相等或男性稍高于女性。发病年龄可见于1个月的婴儿至80岁以上的任何年龄,但明显出现双峰现象,即10岁以前及40~60岁之间的两个发病高峰组,后者高于前者。
病因及发病机制
尚不明,主要有下列学说。
一、遗传因素
少数患者有家族史,有的一家族中可有数人发病。Leitner统计125例患者中64例(51%)病人有家族史,曹元华(1985年)报道64例本病患者中仅2例(3%)有家族史。遗传方式表现为常染色体显性遗传。对患者HLA型的研究未见特殊。
二、维生素缺乏
在临床或组织病理学上有许多特征提示本病可能与维生素A缺乏或代谢异常有关,但用大剂量的维生素A治疗效果未必皆好,而且多数病人眼睛适应试验结果与维生素A缺乏并不符合。一般无眼、口病损,血清维生素A浓度正常,所以维生素A缺乏的学说尚难证实。有学者检查了本病患者及其无症状的亲属血清视黄醇结合蛋白,结果全部低下。后者为视黄醇的特异载体蛋白。因此,毛发红糠疹可能与存在视黄醇结合蛋白的合成代谢缺陷有关。
三、角化障碍
有学者发现毛发红糠疹表皮增殖过度。14C标记的甲硫氨酸和甘氨酸通过的转换时间缩短。毛发红糠疹表皮的生成速度明显快于正常皮肤,但一般慢于银屑病或与之相近。表皮细胞活动过度,表皮胸苷标记指数增加从平均正常值3%到27.3%。指甲的生长率虽低于银屑病患者,但比正常人快。
四、内分泌功能障碍
甲状腺功能低下或肾上腺-脑下垂体功能发生障碍时,影响维生素A代谢过程中的转换,从而促使本病的发生。
五、毛发红糠疹与肿瘤的关系
张冀宁等(1999年)报道一例63岁女性毛发红糠疹合并肺癌患者,经手术后放疗,2个月后全身皮疹消退。本病合并恶性肿瘤还包括结肠癌、Kaposi肉瘤、白血病、基底细胞癌、肝细胞癌及转移癌等。毛发红糠疹与这些肿瘤是否相互有确切的关联或仅是偶然发生的病例,还需要证实。
六、感染
有些毛发红糠疹患者有感染病灶,如扁桃体炎、牙齿根尖脓肿、慢性中耳炎、葡萄球菌性毛囊炎、疖病、脓毒血症和结核等,抗生素治疗有好的疗效。毛发红糠疹,尤其是幼年型患者的发病可能与感染性因素有联系。范雪莉等(1999年)报道一例小儿毛发红糠疹患者的皮疹和感冒有联系。毛发红糠疹样发疹见于人类免疫缺陷病毒(HIV)感染的病人。
七、其他
毛发红糠疹病人有的可出现肝功能障碍或伴肝脏疾病,可能合并皮肌炎、炎症性多关节炎、低丙种球蛋白血症。另外,种痘、注射破伤风血清或抗生素、月经不调、腹泻、手术及各种化学物质刺激皆可能为本病的诱因,甚至有吃某种食物而使病情恶化加重者。精神神经功能失调也可能为本病的原因之一。
临床症状
本病初起时,头皮常先有较厚的灰白色糠秕样鳞屑,很快累及面部,出现黄红色干性细薄糠秕状鳞屑性损害,类似干性脂溢性皮炎,继而可泛发全身。也有半数病例初发部位为掌跖。特征性皮疹是小的毛囊角化性丘疹和散在性融合成糠秕状鳞屑性棕红色或橘红色斑片或斑块,对称分布。丘疹为针头或粟粒大,干燥而坚硬,顶部尖锐或呈现圆锥形,淡红色和(或)棕红色,其顶端中心有一个角质小栓,常贯穿一根失去光泽的细弱的毛发。角质栓伸入毛囊较深,故不易剥去,除去角栓遗留凹陷的小坑。毛囊性丘疹多初发于颈旁、四肢的伸侧、躯干和臀部,特别在手指的第一和第二指节的背面(占27%~50%)最为清楚,具有诊断意义。
多数丘疹聚集成片,呈“鸡皮”样外观,触摸时有粗糙或刺手感。逐渐发展,丘疹可互相融合成黄红色或淡红色斑块,边界清楚,表面覆盖糠秕状鳞屑,好发于两肘膝伸侧、髋部和坐骨结节处,也可播散全身。此种皮损酷似银屑病或扁平苔藓,但其边缘仍可见到孤立的毛囊角化性丘疹。有时在抓痕上可见到新损害(Köbner现象)发生。偶见头面部出现类似红斑狼疮样瘢痕性红色斑块。
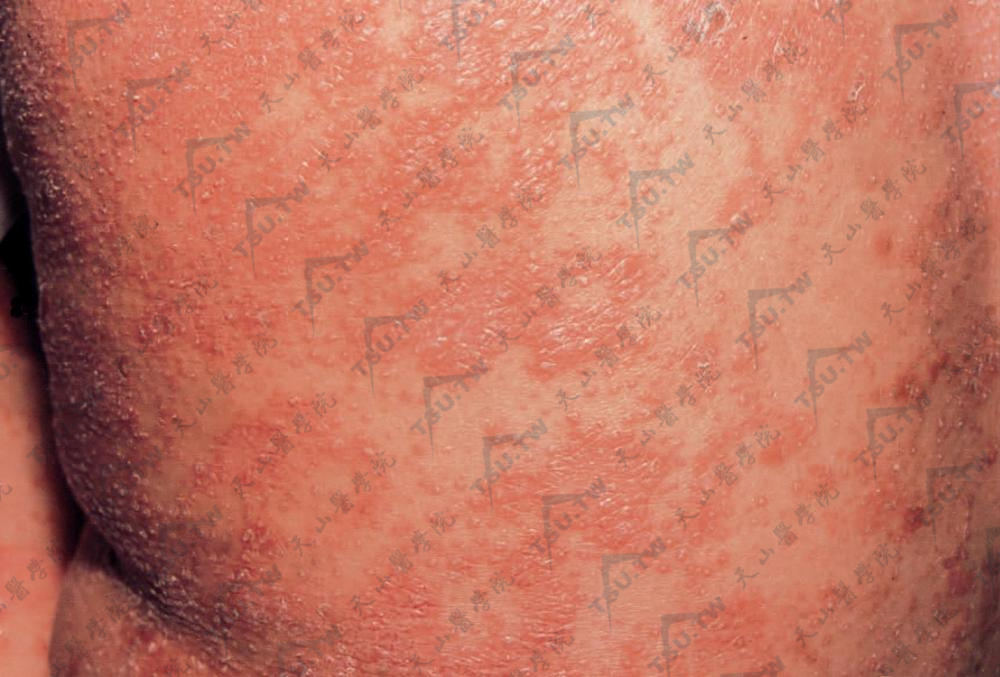
胸腹部特征性皮疹为毛囊角化性丘疹,丘疹针尖或粟粒大,干燥而坚实,顶端尖锐或呈圆锥形,红色,多数丘疹聚集成堆呈鸡皮疙瘩样
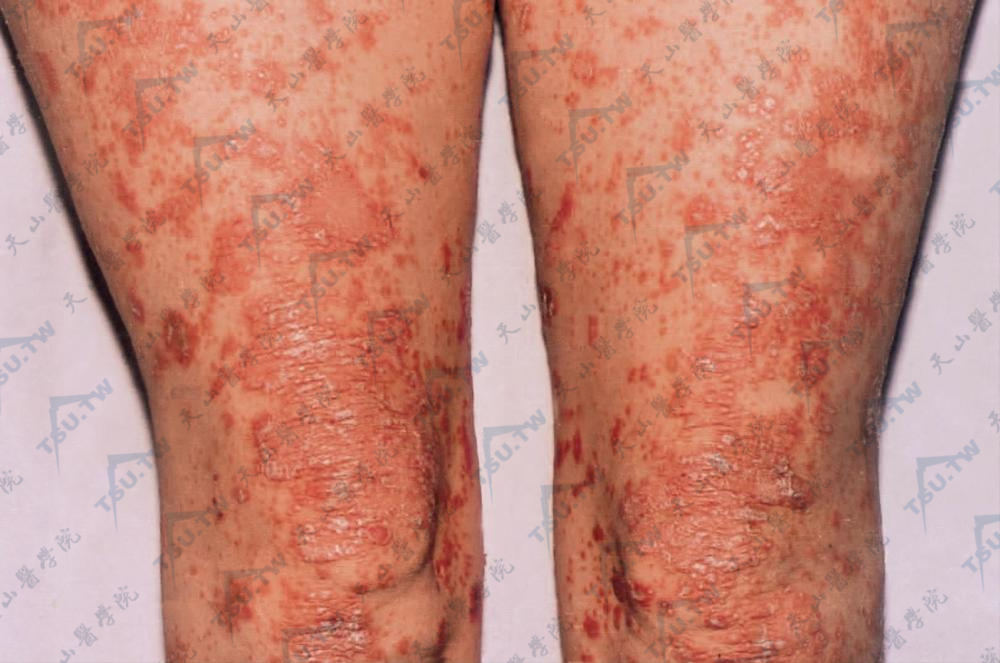
下肢有特征性毛囊角化性丘疹,多数丘疹互相融合,黄红色或红色斑块,边界清楚,表面附着糠状鳞屑
77%~97%的患者有掌跖角化过度,表面为鳞屑性红斑、干燥、皲裂,角质增厚,黄色,非常坚实,如着凉鞋。久病者指(趾)甲常失去光泽,呈灰暗,甲增厚,甲板下角化过度,开裂及出血。但极少出现银屑病中特征性指甲点状凹陷,甲板无营养不良。少数病人在口腔黏膜,如硬腭等处有白色线状、点状或弥漫性花边状斑疹和斑块或糜烂。个别病例可伴有结膜炎、角膜混浊或形成树枝状角膜溃疡。
病情严重时,皮疹常在数周内泛发全身,发展成干燥鳞屑性红皮病,大量的糠状鳞屑脱落,皮肤呈暗红色或橘黄色,光滑而萎缩。对轻微的温度改变很敏感。严重者口唇皲裂、下眼睑外翻,眉毛和头发可脱落变稀疏。此时,典型的毛囊性丘疹则不明显,弥漫性皮损中常可见到夹杂着特征性岛屿状小片正常皮肤,直径约1cm,称皮肤岛,常见于胸部及腋下。在红皮病消退过程中,毛囊性或非毛囊性丘疹又可变得明显。骨隆突处皮肤因外伤或摩擦易发生溃疡。
自觉症状有程度不等的瘙痒、干燥、灼热和绷紧感。病人除合并系统性疾病和恶性肿瘤之外,全身健康状况一般不受影响。发展至红皮病时可出现全身倦怠、畏寒、体重下降及精神不安等。老年人尤其长期患红皮病可发生外周性水肿,甚至发生心力衰竭。患者在夏天或日光曝晒后常病情加重。病程慢性。
临床分型
- 第Ⅰ型 典型成人型,为最常见,占所有病例半数以上,患者为成人,40~60岁占多数。皮损常始于头、颈及躯干上部,表现为红斑伴毛囊角化性丘疹。在几周内发展成泛发性红斑,除近段指节背侧可见皮疹外,其余部位常见不到毛囊性丘疹。头皮可见弥漫性糠秕状鳞屑损害,掌跖角化过度。在2~3个月内常发展成红皮病。预后最好,80%以上的患者可在1~3年内痊愈,愈后可复发,但很少见。偶见合并肌无力及甲状腺功能减退或并发白血病或多发性脂溢性角化病。
- 第Ⅱ型 不典型成人型,较少见,占所有病例的5%。临床表现不典型,患者为成人。在某些部位有显著的毛囊角化性丘疹而在别处尤其是小腿部可见较多的层片繊屑,常可见到湿疹样变化。此型很少发展成红皮病。
- 第Ⅲ型 典型幼年型,占所有病例的10%。患者为5~10岁之间的儿童,皮损特点与第Ⅰ型相似。有的患者有急性感染史,随后很快发生毛发红糠疹。通常在1~2年内自愈。
- 第Ⅳ型 幼年局限型,约占所有病例的1/4,出生几年后发病。皮疹主要限于肘、膝部,为境界清楚的斑块,由红斑性毛囊角化性丘疹组成。躯干或头皮常见到少数散在鳞屑性红斑,有些病例出现显著掌跖角化。此型仅30%的病例能在3年内自愈。
- 第Ⅴ型 非典型幼年型,患者在出生后不久或生后数年内发病,表现为红斑、角化过度及毛囊性角栓,本型可发展成红皮病。此型可能与毛囊性鱼鳞病和红斑皮肤角化病重叠。少数病例伴有肢端硬皮病样变化,常有家族史,很少能自愈。
- 第Ⅵ型 合并HIV感染相关性毛发红糠疹。患者有HIV感染,皮损类似毛发红糠疹,面部及躯干上部表现丝状形角化症,常有严重的聚合性痤疮。少数病例有免疫缺陷和低丙种球蛋白血症。
组织病理
本病的组织病理学变化可随着病程的阶段和部位的不同而有变化,故活检标本应取自毛囊较多的皮损部。表皮可见角化过度,在毛囊口处有毛囊角质栓和灶性角化不全。有些病例在增厚的角质层的水平方向及垂直方向上都有交替存在的角化过度和角化不全,使角质层呈现方格布样外观,较为特殊。颗粒层稍增厚或仍可见棘层不规则的轻度肥厚。
真皮上部毛细血管扩张,真皮有轻度的淋巴细胞和组织细胞浸润。角质形成细胞对P-D半乳糖染色增加。在家族性病例的皮损表皮内有表皮增生的标记角蛋白K6/K16的表达。
诊断及鉴别
毛发红糠疹的临床和组织病理变化表现多样性,其早期或晚期阶段有时缺乏特征性表现,故有时需要反复检查及多次活检才能确定诊断。本病通常在颈部、四肢伸侧及指背,具有特征性棕红或黄红色毛囊角化性丘疹,丘疹融合成淡红色或橘红色的细鳞屑性斑片,斑片周围仍可找到毛囊性丘疹。头面部可见干性鳞屑性皮损,掌跖角化过度。严重者呈脱屑性红皮病,但常有正常皮肤岛。一般诊断不难。应与下列疾病相鉴别。
- 银屑病:具有银白色云母样发亮的多层鳞屑,剥去鳞屑后基底有点状出血。角质层内有中性粒细胞聚集成的Munro微脓肿。
- 扁平苔藓:其丘疹为紫色或暗红色,顶部扁平、多角形、发亮,表面可见白点或白色纹,很少累及头、面部和掌跖部。组织病理学有特征性改变。
- 脂溢性皮炎:毛发红糠疹在早期发生于头面部时与脂溢性皮炎不易区别。但后者无毛囊角化丘疹,而具有油腻性鳞屑的黄红色斑片。本病有时还应与毛发苔藓、掌跖角化病、砷角化病、进行性对称性红斑角化症、维生素B缺乏所致的湿疹样皮疹、亚急性皮肤型红斑狼疮和皮肌炎等相鉴别。当发生红皮病时,需与由其他原因引起的红皮病相鉴别。
治疗
对局限性受累的患者可采用保守治疗,对症处理;对皮损广泛,呈慢性病程,反复发作的患者,应积极治疗,以期尽快控制病情。根据病情可适当选择以下的治疗方法。
内用药治疗
维A酸类药物:异维A酸开始为0.5~1mg/(kg·d),分次口服,以后可隔2~3周适当增加剂量,通常为每日0.5~1mg/kg,可连服4个月为一疗程,停药2个月以后,还可进行另一个疗程,剂量同上。阿维A酯0.5mg/(kg·d),以后加至1mg/(kg·d),一般不超过75mg/d,分2~3次口服或阿维A 25~50mg/d治疗。治疗期间,应监测其可能发生的不良反应。
维生素:
- 维生素A:每日15万~30万U,分3次口服,或肌肉注射。连续用2个月,如无效则停用,如有效可继续用4~6个月。范志莘等报道每日用维生素A 100万U,连服13天,仅见短暂近期疗效,停药后迅速复发,故本疗法适宜于病程长,病情严重及对局部疗法无效的患者,勿用于儿童及孕妇。大剂量长期应用时要注意其不良反应。
- 其他:维生素E 100mg,每日2~3次。复合维生素B、酵母、烟酸、维生素B1和维生素C,常配合维生素A用,以补充维生素A摄入后机体对其需要的增加,可增加维生素A的效果。
糖皮质激素:对继发性红皮病者可适当应用糖皮质激素,如泼尼松、曲安奈德(60~80mg,肌肉注射,每4~6周1次,可以取得较好的疗效,但一旦停药,皮疹常复发)。糖皮质激素对本病仅为急性短期处理,一般不作为常规基本用药。
免疫抑制剂:对病情较严重特别是继发红皮病者,其他治疗无效时,可试用免疫抑制剂。
- 甲氨蝶呤(MTX):MTX是治疗顽固性毛发红糠疹的替代方法,每周剂量为10~25mg,儿童酌减,静脉滴注或分3次服用,每隔12小时1次。有推荐用剂量为2.5mg和5mg,隔日交替口服。后者疗效优于前者。一般认为其疗效比银屑病的反应慢,一般连续治疗2~3个月,平均疗程为6个月。MTX有发生中毒性肝炎等不良反应,应谨慎使用。
- 硫唑嘌呤:开始剂量为50mg,每日2~3次或100mg,每日1次,直至停药。
- 环孢素A:5mg/(kg·d),分次口服,皮肤恢复后剂量减为3mg/(kg·d),维持治疗3~4个月,以后逐渐减量至停药。环孢素A治疗本病的效果不如银屑病有效。
- 雷公藤多苷:20mg,每日3次口服。对毛发红糠疹性红皮病有疗效。
甲状腺素片:30mg,每日1~2次口服,有促使肝内胡萝卜素转变为维生素A的作用。
抗生素:毛发红糠疹继发性感染时,给予合适的抗生素或相关药物治疗,以及进行监测是十分重要的。
外用药治疗
- 润滑剂:以单纯的润滑剂或润肤剂最为安全,如凡士林、橄榄油等温和的润滑剂。
- 维A酸类制剂:0.025%~0.1%维A酸软膏外用,对某些轻症病例疗效较好。但面部及外阴部外用时,其浓度宜低,以免刺激皮肤引起皮炎。
- 卡泊三醇软膏(50μg/g)或他卡西醇软膏:每日2次外用,2个月后皮损可消失。对毛发红糠疹有较好的疗效,但大面积应用可能会导致高钙血症,应注意。
- 角质松解剂:高浓度维生素A(25万~50万U/30mL洗剂)局部封包外用,有较好的疗效,20%鱼肝油软膏或10%尿素软膏及2%~5%水杨酸软膏外用。大面积应用水杨酸软膏时,应注意全身吸收的中毒反应。
- 糖皮质激素软膏或霜剂等:外用有一定的疗效。
- 外用药物联合治疗:掌跖角化过度性损害可用强效糖皮质激素及卡泊三醇软膏,每晚封包,白天外用尿素软膏。面部损害可外用弱效糖皮质激素制剂如丁酸氢化可的松软膏,每日1次,一旦潮红等症状被控制即改用润肤剂。皮肤瘙痒可外用0.03%辣椒辣素溶液,每日1次,可取得满意效果,注意避免用于眼及破损皮肤。
物理、中医治疗
无力治疗:糠浴、淀粉浴或矿泉浴等都可应用。光化学疗法和光疗,如PUVA及窄谱UVB,单独或联合维A酸类治疗,对有些病例取得显著疗效,甚至使红皮病痊愈。
中医治疗:以去风利湿、活血通络、养血润肤为治则。方用:荆芥、防风、蝉衣、僵蚕、薄荷、当归、丹参、赤芍、山甲各9g,莪术6g,水煎服,每日1帖。或方用健脾润肤汤加减,均能取得一定的疗效。
