手术指征
1.婴幼儿斜疝(一般无继发性内环增大)。
2.绞窄性斜疝伴局部严重感染时,暂行疝囊高位结扎术。
术前准备
1.术前30分钟嘱病人排尿,排空膀胱,以减少手术时损伤膀胱的机会。
2.如有引起腹内压增高的因素存在,如慢性咳嗽、顽固性便秘、前列腺增生症等,应先予以治疗,再考虑手术,否则术后极易复发。
麻醉
连续硬膜外麻醉或局部浸润麻醉。
体位
仰卧位。
手术步骤
婴儿在相当于腹股沟管内环下方,沿皮肤横纹至耻骨结节上方做切口。成人自腹股沟韧带中点上方2cm处向耻骨结节方向做一与腹股沟韧带平行之斜切口(图3-1-1)。
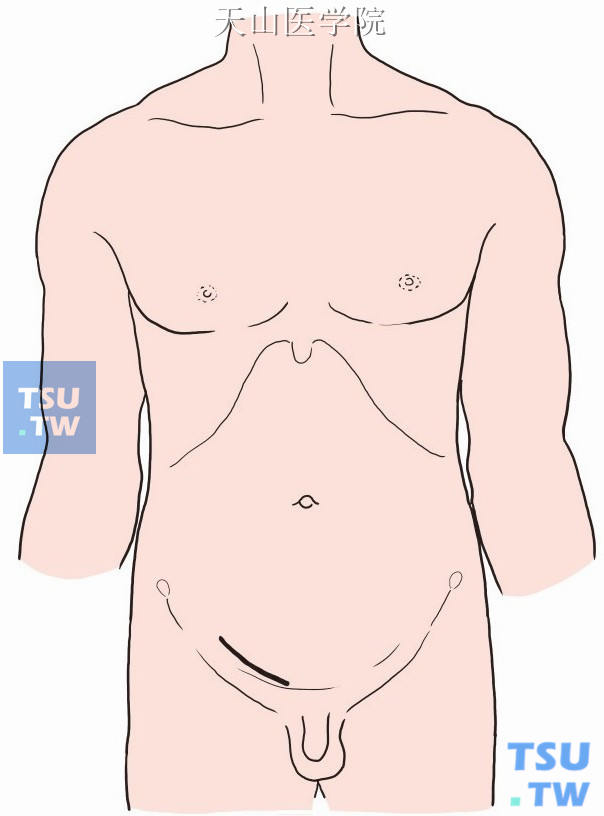
图3-1-1
分离皮下组织及筋膜,下端显露腹股沟管外环,先切开腹外斜肌腱膜一小口,再沿纤维方向剪开(婴儿不需切开)(图3-1-2)。
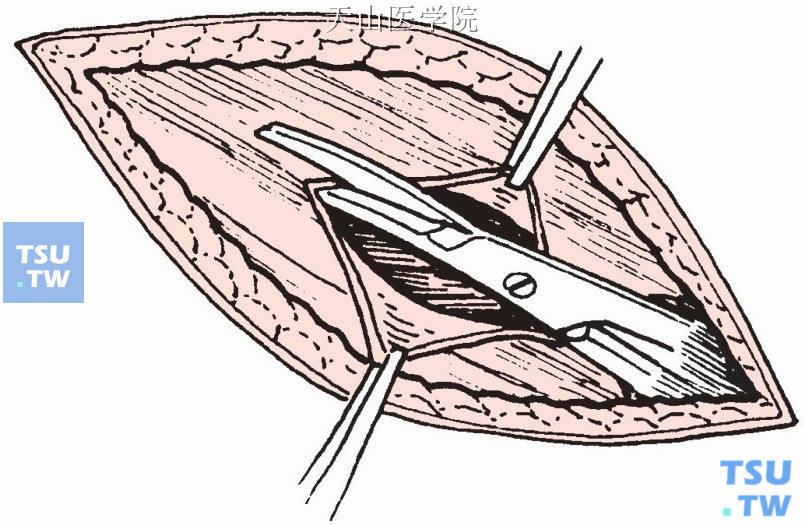
图3-1-2 切开腹外斜肌腱膜,再沿纤维方向剪开
当剪开腹外斜肌腱膜及外环口时,注意避开和保护髂腹股沟神经(图3-1-3)。
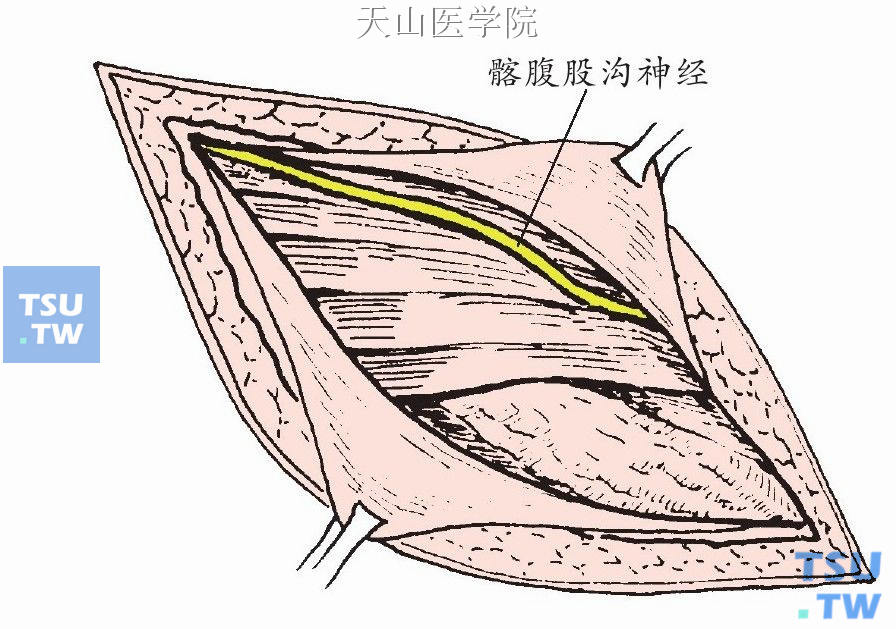
图3-1-3 保护髂腹股沟神经
切开提睾肌(婴儿可将外环向外上方牵开,纵行分开提睾肌),在精索之前内侧寻找疝囊,并将其提起切开,回纳疝内容物(图3-1-4)。
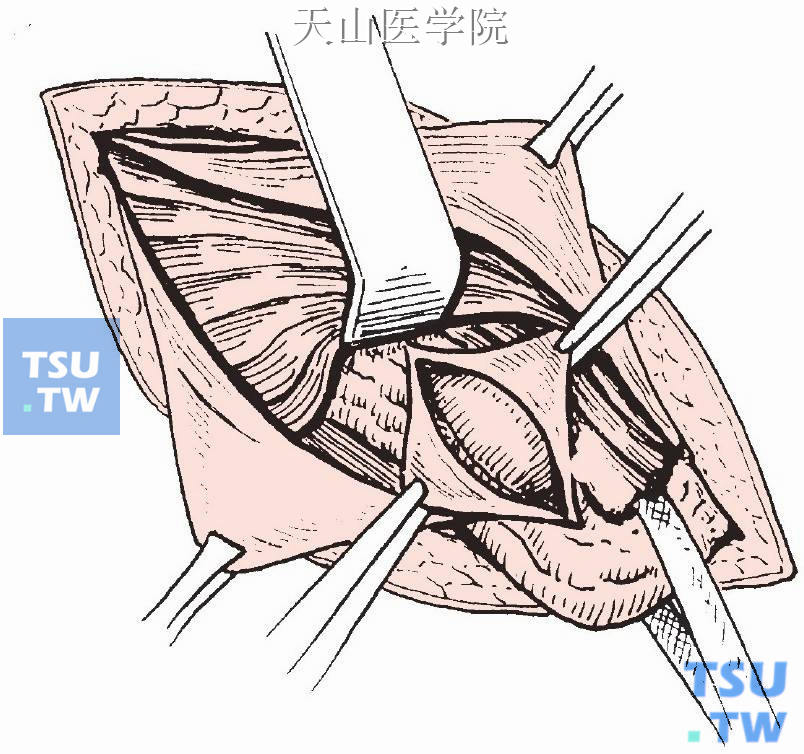
图3-1-4 寻找疝囊切开,回纳疝内容物
疝囊较小可全部剥离;如较大则不必将阴囊内的疝囊剥出,可自疝囊切开处环形剥离切断,远端疝囊可保留敞开状态(图3-1-5)。
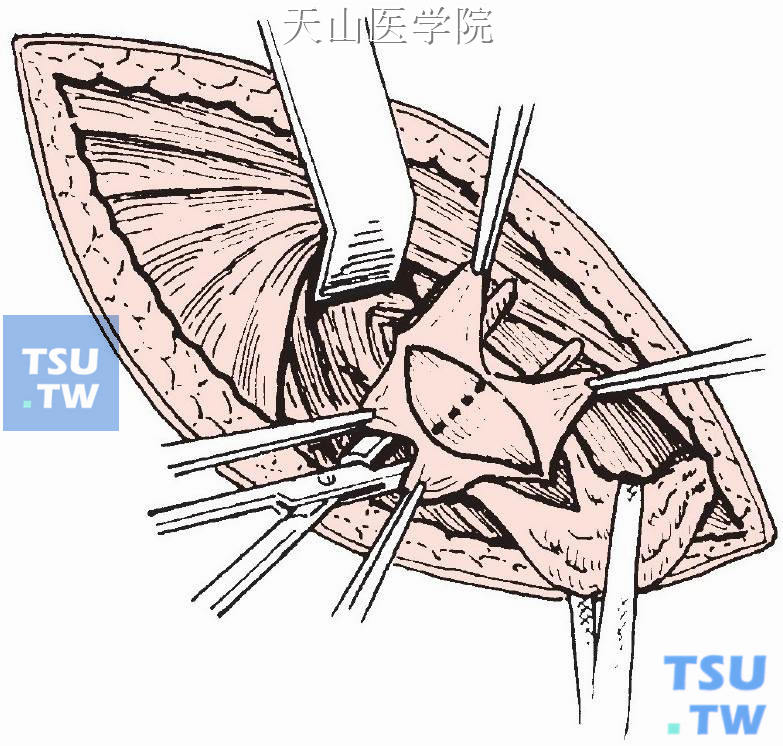
图3-1-5 疝囊较大可自疝囊切开处环形剥离切断
提起近端疝囊,以示指伸入囊内顶住囊壁,另一只手示指裹以纱布,将囊壁外组织轻轻下推直至疝囊颈部,此时可见腹膜外脂肪,且疝囊内侧壁可见囊壁发白增厚(图3-1-6)。
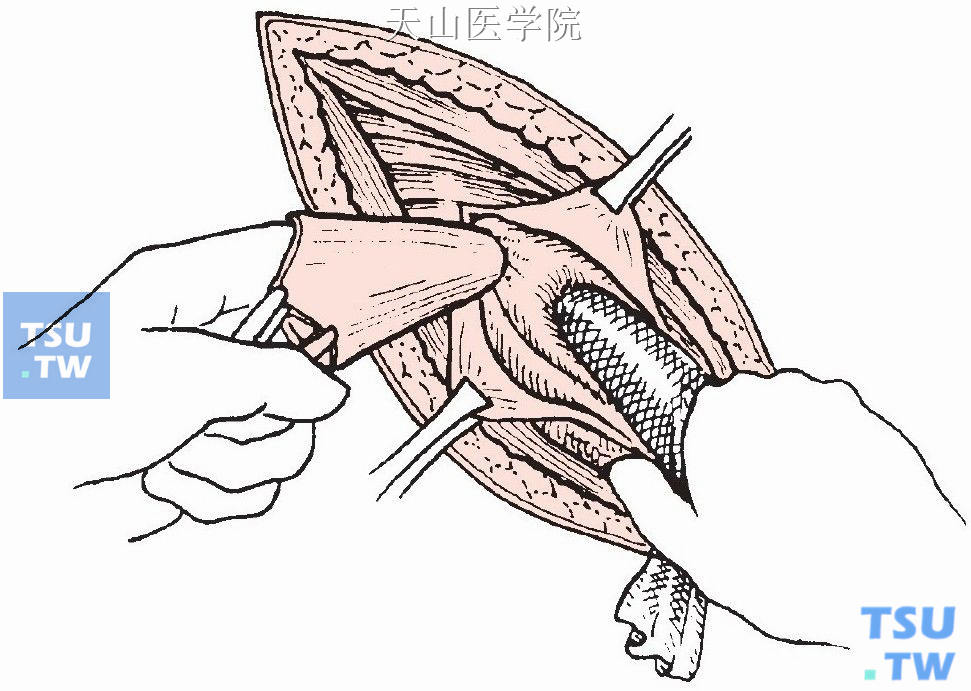
图3-1-6 游离疝囊
以1号丝线做内荷包缝合疝囊颈部,必要时加做或直接行贯穿缝扎,剪去多余的疝囊(图3-1-7)。
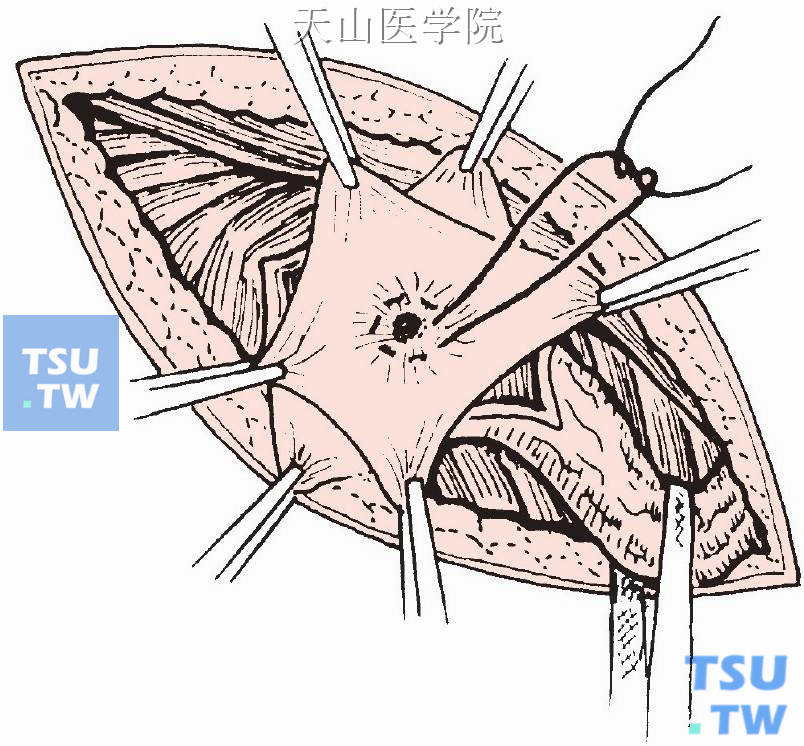
图3-1-7 疝囊内荷包缝合
修补内环,将精索向外上方牵开,分离显露腹横筋膜上的内环裂孔,缝合1~2针以缩小扩大的内环(图3-1-8),但不应压迫精索,以能容纳示指尖为宜。间断缝合提睾肌,逐层关闭切口。
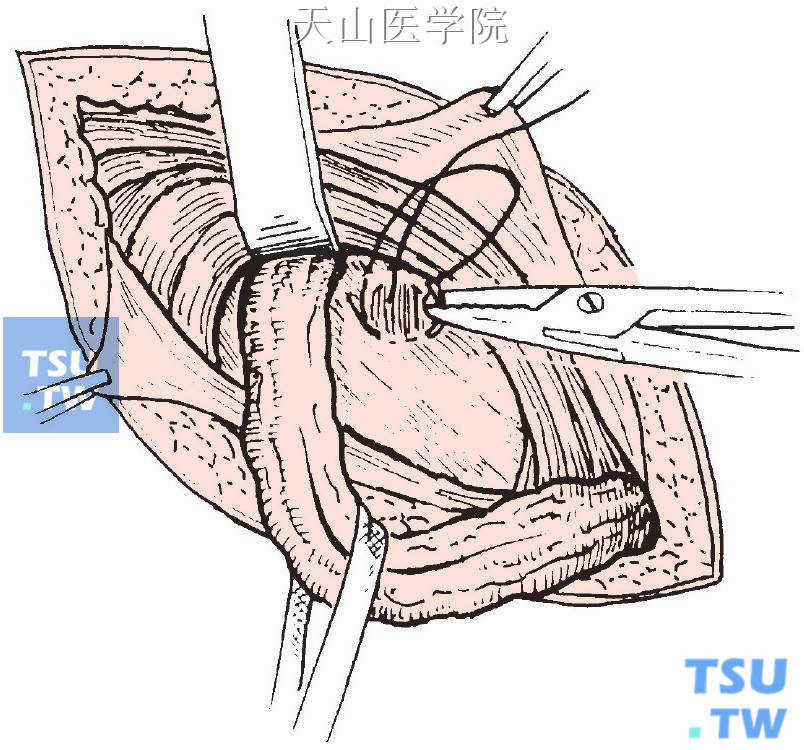
图3-1-8 缝合缩小扩大的内环
手术意外的处理
1.腹壁神经损伤包括髂腹下神经、髂腹股沟神经和生殖股神经损伤。如术中发现神经主干切断,应对端吻合或神经部分切除,两断端神经应妥善结扎。术后一旦出现神经症状,可给予理疗、针灸或局部神经封闭,亦可考虑L1、L2神经旁阻滞,症状重者可手术探查,拆除缝线、去除异物、松解瘢痕、去除神经瘤,缓解症状。为防此症,术中应细心解剖髂腹下与髂腹股沟神经;注意保护生殖股神经的生殖支,避免钳夹或缝扎神经。
2.精索血管损伤与睾丸血液循环障碍术中发现精索内动脉被切断后,应即时对端吻合,伴输精管切断者应一并吻合,若老年病人输精管被切断可将其切除并高位结扎。为防止上述情况发生,应:①阴囊内疝囊无需剥离,更不宜将睾丸拉出阴囊,以保护睾丸的血供;②剥离精索务必仔细,尽量保护细小的侧支血管;③重建内环、外环时要求大小合适,松紧度适宜;④高位缝扎疝囊时,应把精索牵开。
3.输精管损伤术中如发现输精管被切断,应及时予以吻合,将两断端修剪整齐,用6-0可吸收线端端吻合。为防此类情况,术中应细心操作,可将输精管显露出来并加以保护。
4.腹股沟区大血管损伤①腹壁下动脉损伤:术中给予结扎止血,如术后发生出血情况,应在抗休克的同时进行手术探查止血。②股血管损伤:术中缝合腹股沟韧带时,一旦缝针误入股血管而发生出血,应立即退出缝针,局部有效压迫数分钟多可止血,切不可扎紧缝线或盲目钳夹止血,若压迫止血无效,应切断腹股沟韧带,充分显露创口,清除积血,解剖受伤血管,阻断血管后用5-0无损伤缝线进行修补或血管吻合术,若股动脉被结扎应立即拆除结扎线。为防止此类意外,应做到:①手术应在直视下进行,按层次解剖,操作要仔细,缝合要准确、完备;②修补内环时必须看清腹壁下动(静)脉并将其推移内环,再缩窄内环;③修补腹股沟管壁时,应在直视下进行,用手指触摸血管搏动以了解血管部位,采取平行进针缝合,不得垂直进针过深,以免刺伤股动(静)脉。
5.膀胱损伤术中发现膀胱损伤时,应立即缝合两层进行修补,并留置导尿管1周以上。如术中未发现膀胱损伤,术后出现腹膜炎和尿液外渗,应及时手术探查,行膀胱修补术及膀胱造瘘术,留置导尿管,彻底冲洗并引流腹腔及尿液外渗区域,术后应用有效抗生素。为防止此类情况,术前应排空膀胱;对老年病人有尿路不畅者,手术前应放置导尿管,术中应注意识别膀胱并仔细操作。
6.肠管及其系膜血管损伤凡因滑动性疝致结肠损伤者,无论是右半或左半结肠,都应做局部清洁后修补,术后禁食7~10天,无需行外置造瘘。如切口污染严重,暂不做疝修补术。凡肠系膜血管损伤影响肠壁血运或嵌顿肠管生机不佳者,应扩大切口或另做切口行部分小肠切除吻合术,是否做疝修补术,视污染程度及病人情况而定。如术中未发现肠管损伤,手术后出现腹膜炎、肠梗阻及腹腔内出血,应立即行剖腹探查术,进行止血、肠部分切除或解除肠梗阻。为防止上述意外,应做到:①对滑动性疝要有充分认识,切开疝囊时要格外细心;②妥善处理嵌顿疝,松解内环时应特别注意勿伤及肠管,松解后常规检查肠管有无损伤并判断肠管活力及血运;③注意保护疝内容物,特别注意肠管有无缺血、坏死和穿孔。
术后处理
1.术后平卧12~24小时。
2.疝囊进入阴囊者,术后应将阴囊抬起,以防阴囊积血、积液。
3.术后必须及时防治咳嗽、便秘等增加腹内压的疾患。
4.术后3个月内应避免重体力活动。
临床经验
1.难找的疝囊术中操作方法
(1)在硬膜外麻醉下,可嘱病人咳嗽,常可见疝环处隆起。
(2)遇到小疝囊或交通性鞘膜积液,可在内口外将精索与小疝囊自其周围组织中一同分离出来,用纱布条牵引后,逐一进行仔细解剖,在精索的前内侧可找到小疝囊。
(3)遇有广泛粘连的疝、复发疝、滑动性疝或股疝,当寻找疝囊确有困难时,可在内口或股环上切开腹膜,再以手指经腹腔来确定疝囊的位置。
(4)股疝的覆盖组织为皮肤、皮下脂肪、筛筋膜、脂肪组织、股中隔、腹膜下脂肪和腹膜等,若经股部切口行股疝修补术,必须熟悉上述解剖关系,以利寻找疝囊(即腹膜)。
2.直疝、斜疝同时存在的处理方法
直疝和斜疝有时可在一侧同时存在,分别在腹壁下动脉的内、外侧突出,形似马鞍,故有时称为马鞍疝。通常可采用下列两种方法来处理这两个疝囊。
(1)Hoguet法在腹股沟管切开后先找到斜疝的疝囊并予以切开,将手指伸入腹腔内探查有无直疝囊存在。用手指在腹腔内抵住前腹壁,就可以使腹横筋膜和腹膜前脂肪组织同腹膜相分离,腹壁下动脉也同时分离出。这时向外侧牵引斜疝囊的内侧壁,同时把腹壁上血管牵向内侧,就可以把直疝的疝囊向外牵引至与斜疝囊合二为一,使两个疝囊的共同疝囊颈都在腹壁下动脉的外侧伸出,以后的疝囊高位结扎和腹股沟管的修补就可以照常法进行。
(2)Callander法在手术时如发现有两种疝同时存在,先用手指从切开的一个疝囊口伸入腹腔内抵住前腹壁,在摸到腹壁下动脉的位置所在后,就可以分开腹横筋膜把血管游离出并予以结扎切断。将腹横筋膜从内环口沿腹股沟管后壁向内侧切开到直疝囊的部位,并将膀胱自直疝囊的内侧分离出,使它重新回复到耻骨上的位置,这样两个疝囊和其间的腹膜就完全可以暴露出。将斜疝囊的切口向内侧横向延长至直疝囊,就形成了一个普通的横切口,切除多余的腹膜边缘,用连续缝合法缝闭切口,就完成了两个疝囊的切除和高位结扎。以后腹股沟管的重建可以选用任何一种修补法,但需要把精索移到一个新的位置。
3.滑动性疝的手术方法
(1)Hotchkiss法适用于右侧滑动性疝。
切口和疝囊的显露同本章后述第二节“腹股沟斜疝修补术”。
在疝囊前面切开囊壁,显露结肠,在距离结肠附着部约1cm处,沿疝囊颈部做环状切开(图3-1-9)。
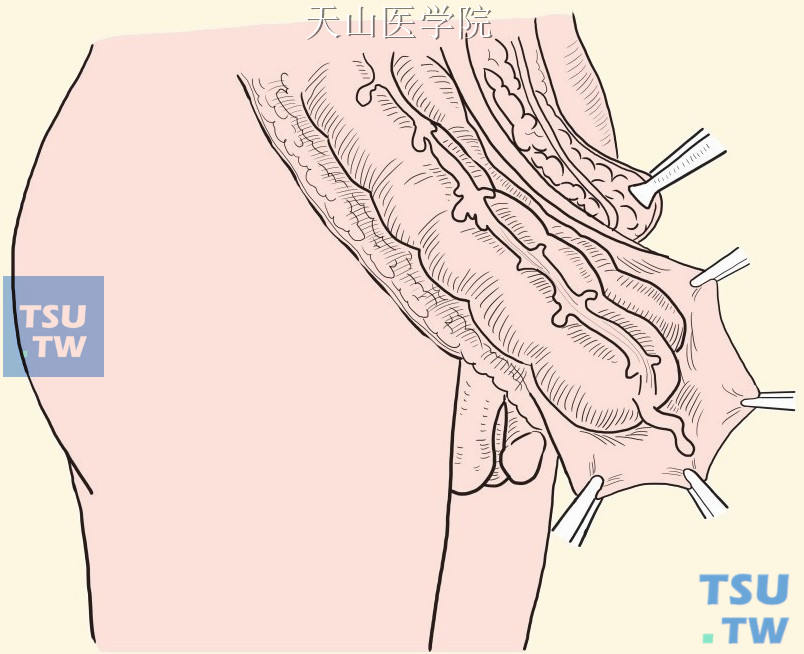
图3-1-9 疝囊切开显露结肠
将脱出的结肠向后上方翻转,露出结肠后壁,连续缝合结肠两侧剩余的囊壁,使之形成新的结肠后壁系膜(图3-1-10)。
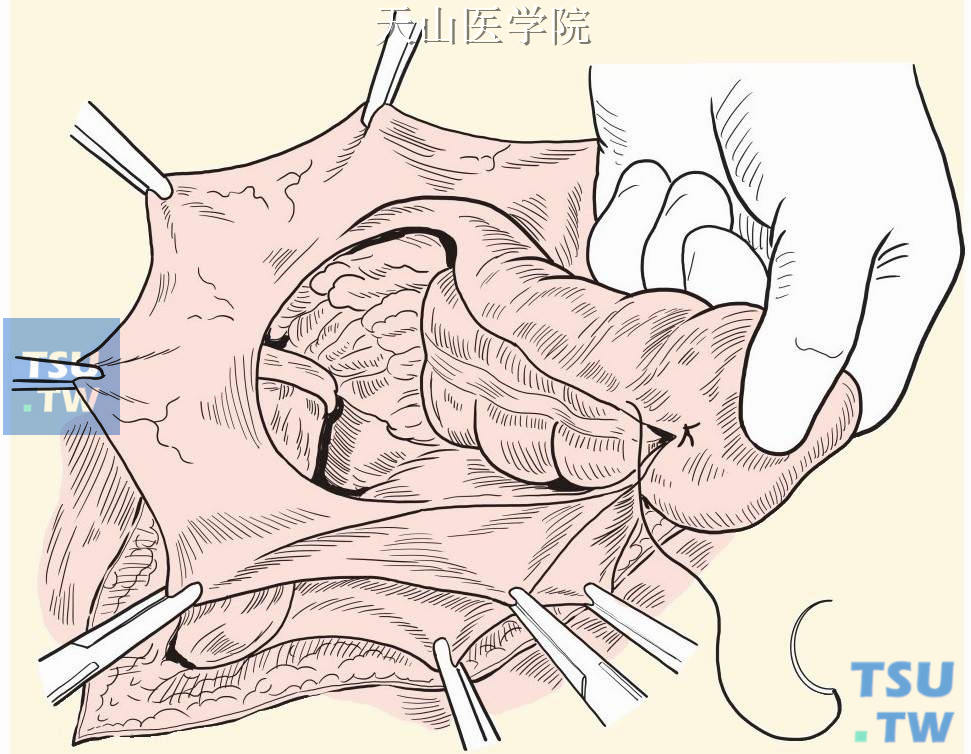
图3-1-10 连续缝合结肠两侧囊壁,形成新的结肠后壁系膜
将余下的疝囊缺口也连续缝合(图3-1-11)。
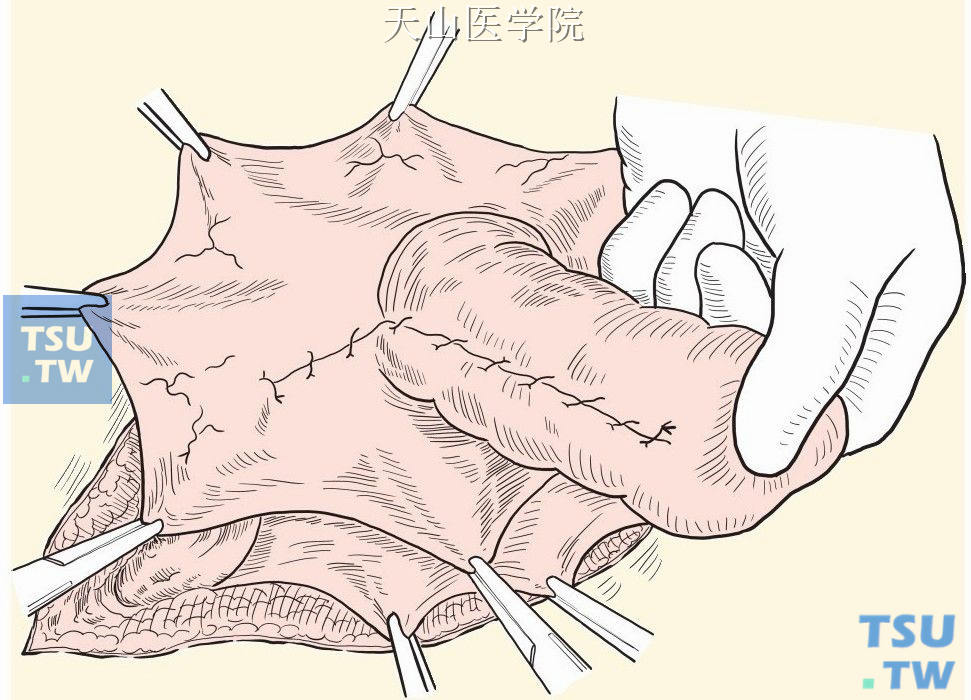
图3-1-11 余下疝囊缺口连续缝合
将结肠还纳腹腔,先在内环处疝囊颈部行荷包缝合并结扎,在其外周再行荷包缝合,结扎后切除多余的疝囊壁(图3-1-12)。其余手术步骤同本章后述第二节“腹股沟斜疝修补术”。
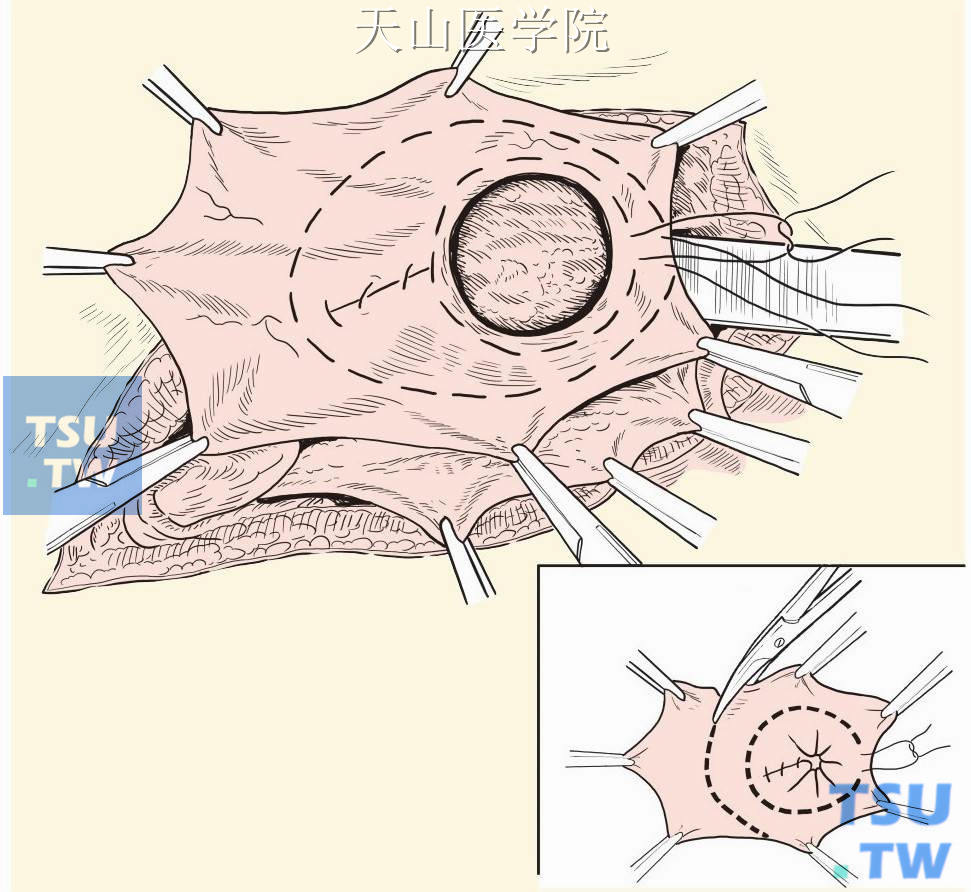
图3-1-12 疝囊颈部荷包缝合结扎,切除多余囊壁
(2)Zimmerman法适用于右侧滑动性疝。
切口和疝囊的显露同本章后述第二节“腹股沟斜疝修补术”。
切开疝囊后,如发现是滑动性疝,则在贴近肠壁周围的疝囊上做荷包缝合,剪去多余疝囊(图3-1-13)。
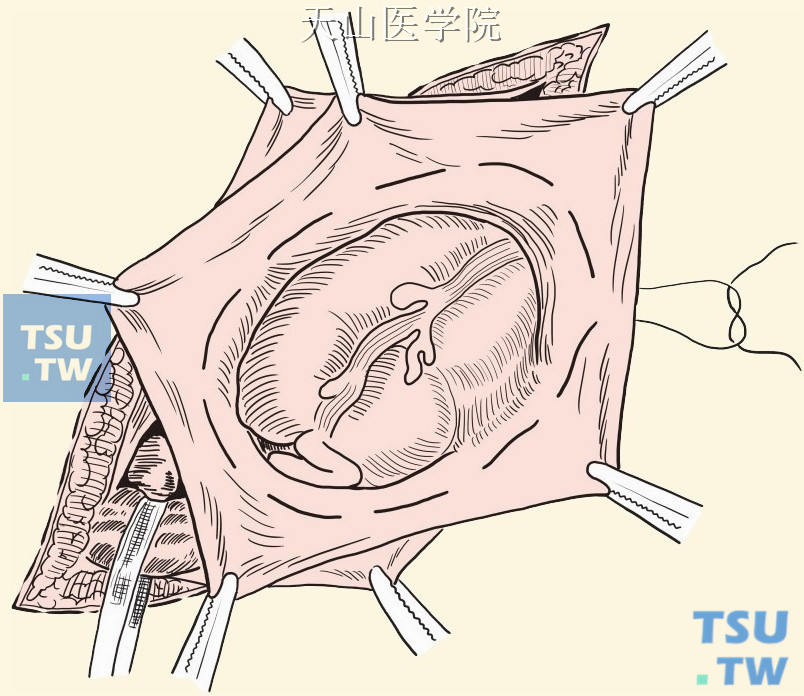
图3-1-13 贴近肠壁的疝囊荷包缝合,剪去多余疝囊
将疝囊与后面的精索组织钝性分开,并使疝块还纳腹腔(图3-1-14)。
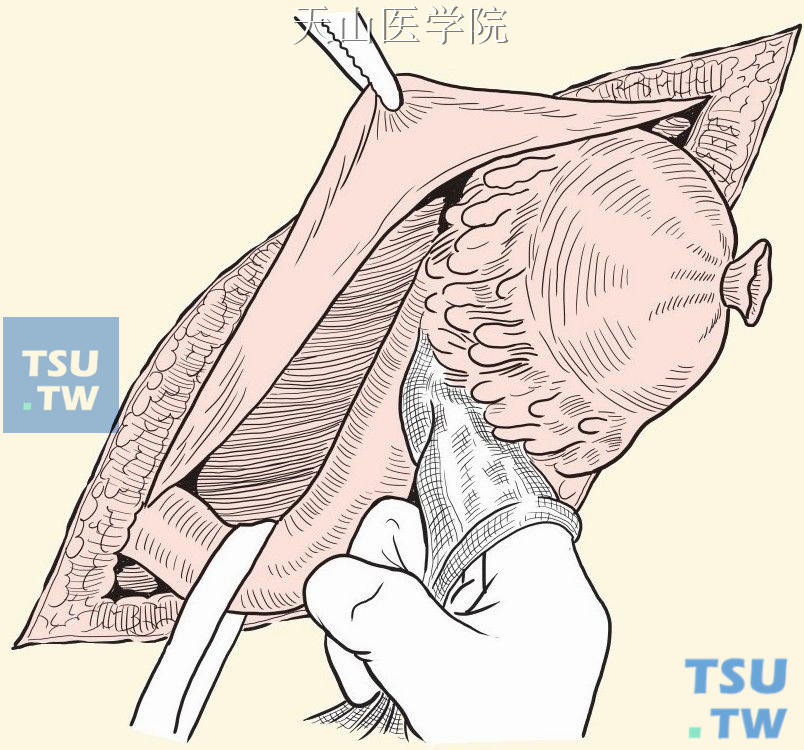
图3-1-14 疝囊与精索组织钝性分开
提起精索,将腹横筋膜缝于腹股沟韧带上以封闭内环(图3-1-15)。疝修补的其他步骤同本章后述第二节“腹股沟斜疝修补术”。
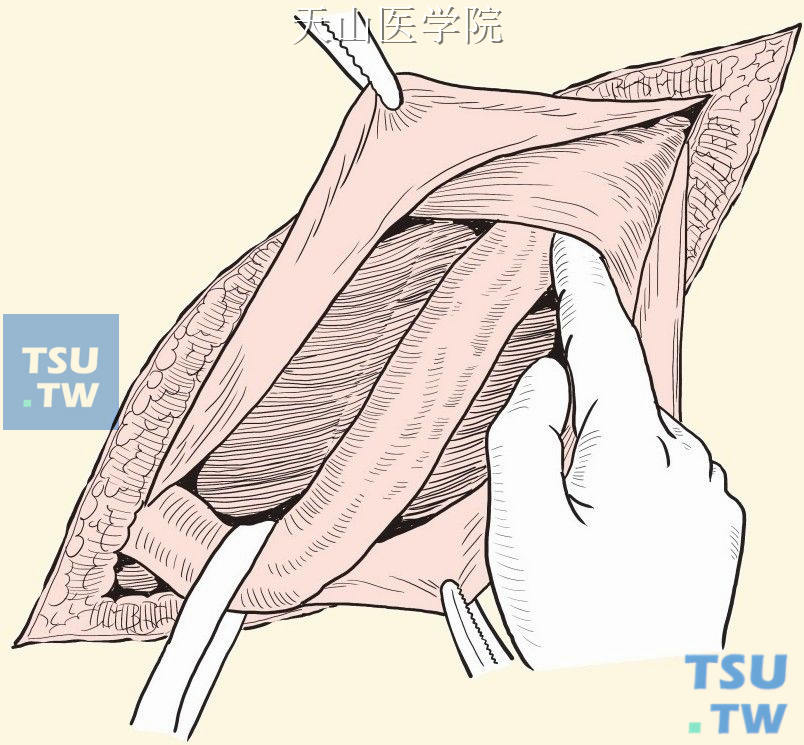
图3-1-15
(3)La Roque法适用于左侧滑动性疝。
切口和疝囊的显露同本章后述第二节“腹股沟斜疝修补术”。
切开疝囊后,如发现为乙状结肠滑动性疝,则须在内环上方另做一腹部切口,由腹部切口拉出乙状结肠(图3-1-16)。
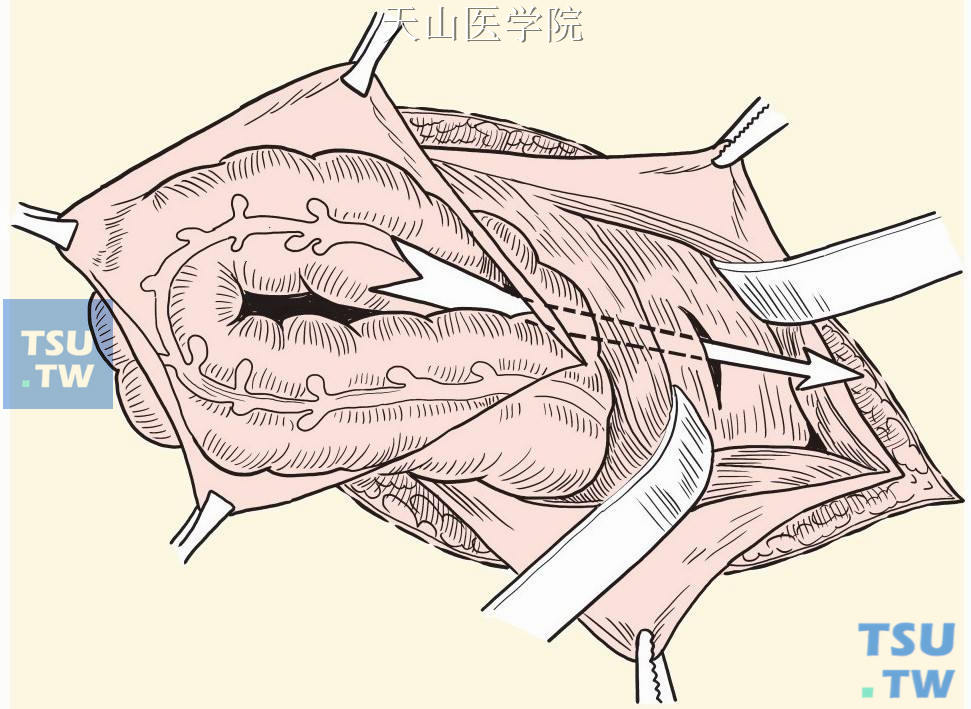
图3-1-16 内环上方另做腹部切口,拉出乙状结肠
乙状结肠经上述切口翻出后,裸露出疝囊的外侧面(相当于疝囊前壁切开处的后面)(图3-1-17)。
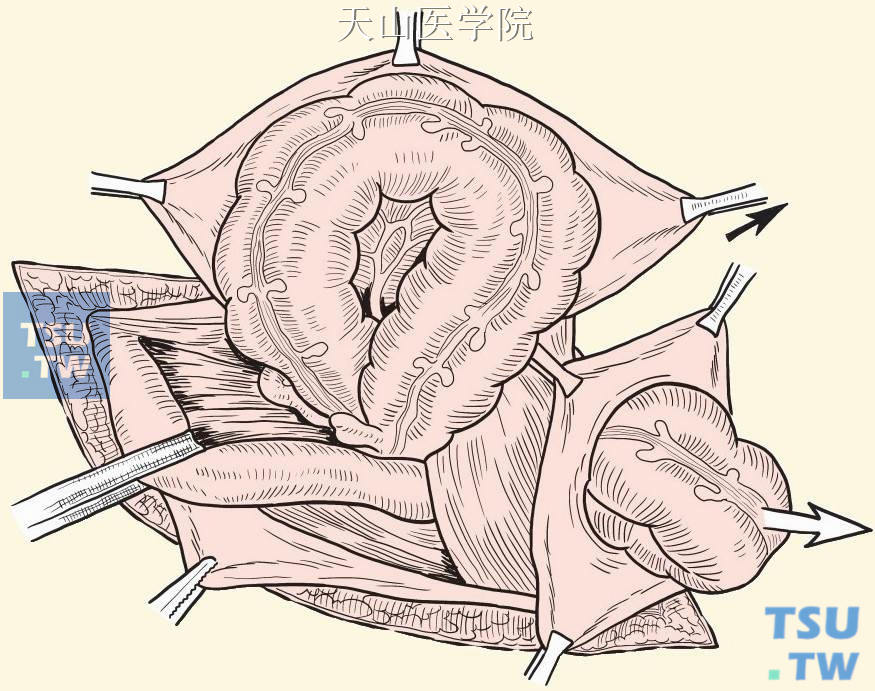
图3-1-17 乙状结肠置于疝囊外侧面
缝合裸露的外侧面,形成新的肠系膜(图3-1-18)。将乙状结肠还纳入腹腔。
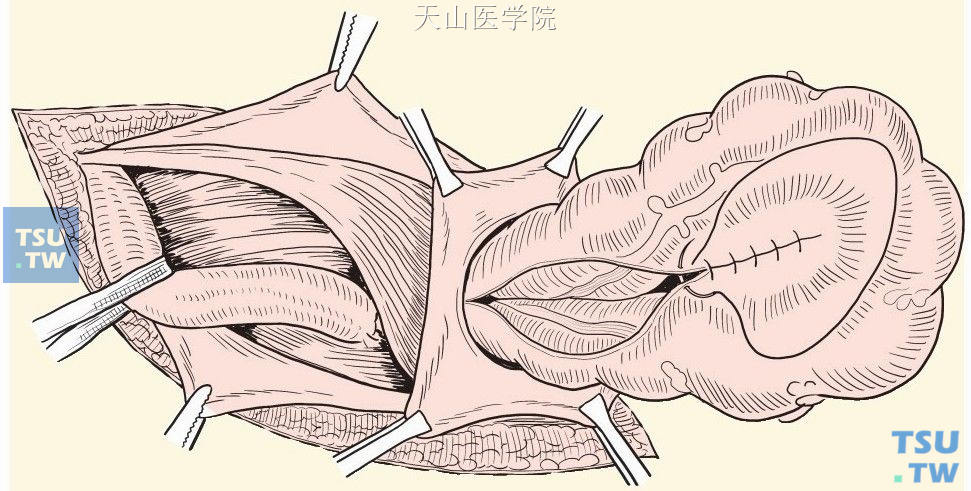
图3-1-18 缝合裸露的外侧面,形成新的肠系膜
分层缝合内环上方切口处的腹膜与肌层(图3-1-19)。
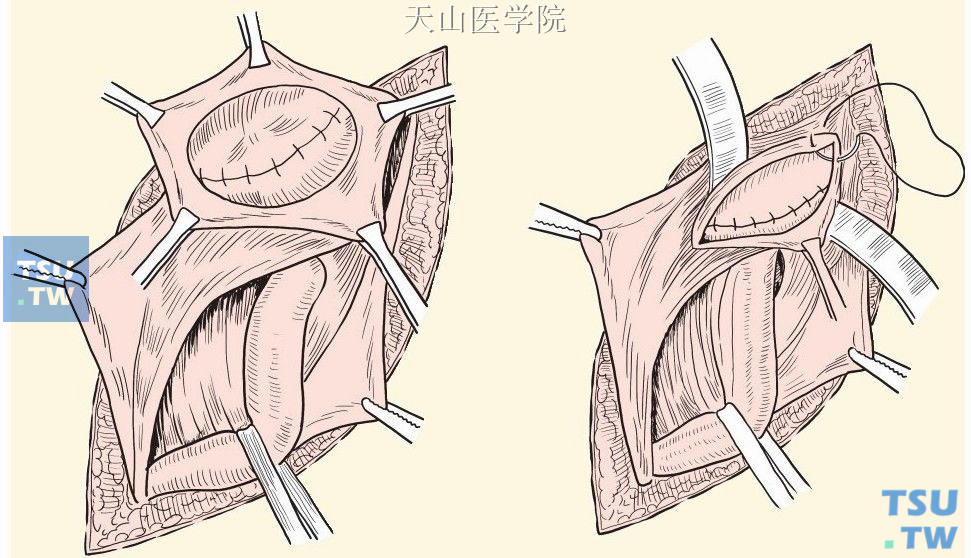
图3-1-19
缝紧内环,按Bassini法或Mc Vay法修补腹股沟管。
