手术指征
1.结肠多发性腺瘤或家族性结肠腺瘤病、结肠内腺瘤较多,而直肠内腺瘤极少或没有。
2.右侧和左侧结肠多发原发癌。
术前准备 麻醉 体位
同本章第十五节“全结肠切除和永久性回肠造口术”。
手术步骤
取腹部正中或旁正中切口,自耻骨联合至上腹剑突与脐孔之中点。进腹后放置切口保护圈,全面探查确定有无肉眼或触及可疑的原发病灶与转移灶(图8-16-1)。
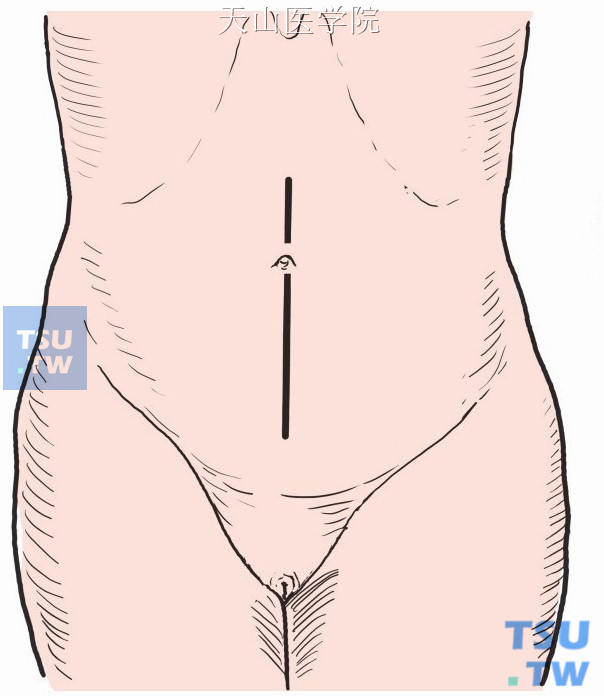
图8-16-1
沿乙状结肠和降结肠系膜根部切开后腹膜,进入骶前间隙,紧靠直肠系膜分离,游离直肠尽量抵达肛提肌平面,后方超越尾骨尖(图8-16-2)。
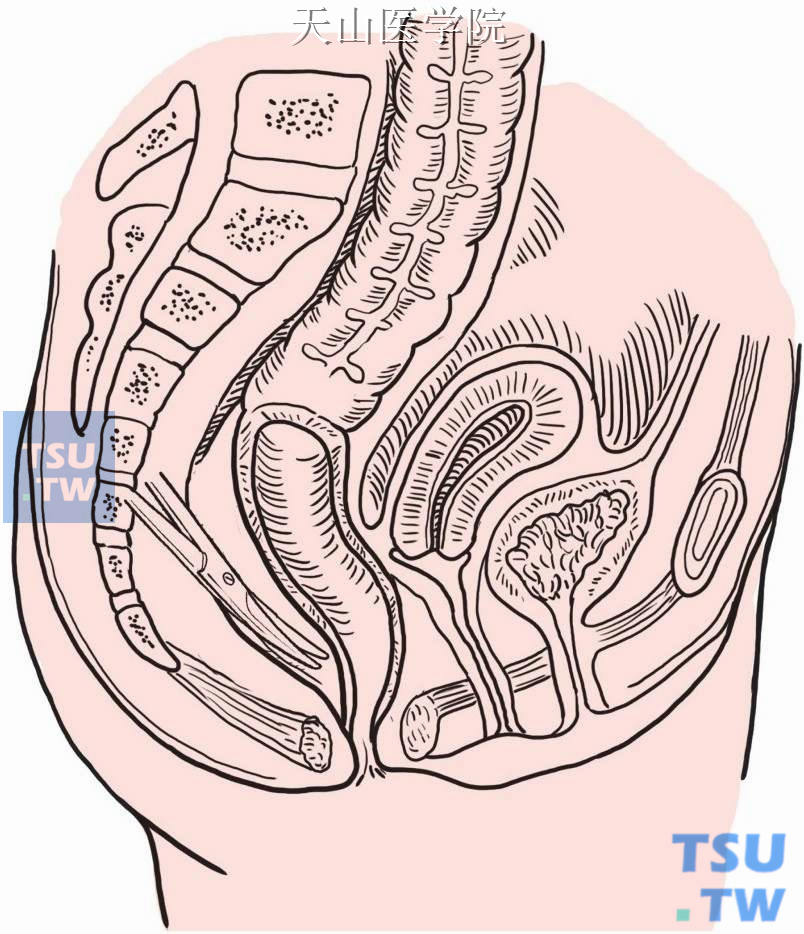
图8-16-2 骶前间隙游离直肠达肛提肌平面
紧贴直肠切断双侧侧韧带,完成直肠、乙状结肠的游离(图8-16-3)。
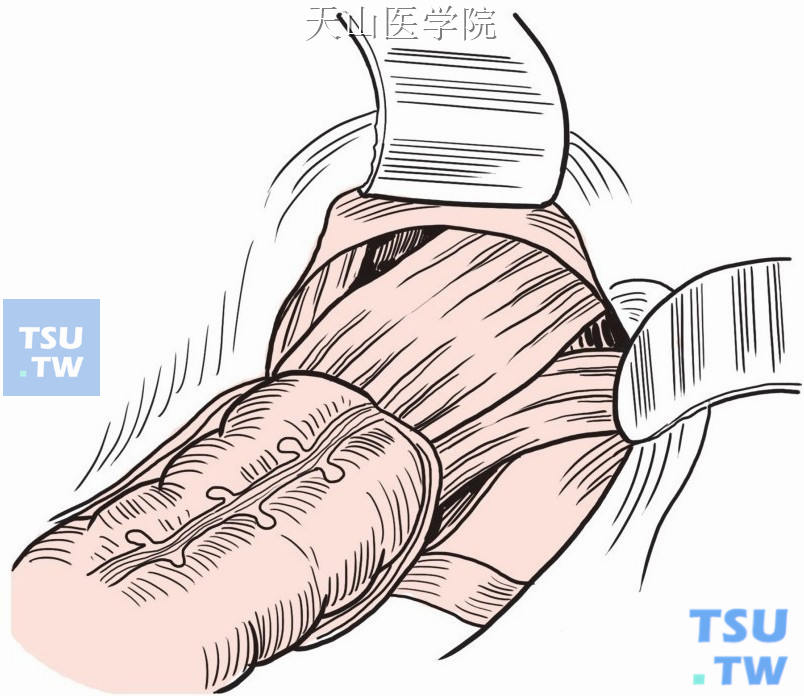
图8-16-3 游离直肠、乙状结肠
沿降结肠向上游离脾曲(图8-16-4);沿胃大弯保留胃网膜血管弓,离断胃结肠韧带,向右游离结肠肝曲。
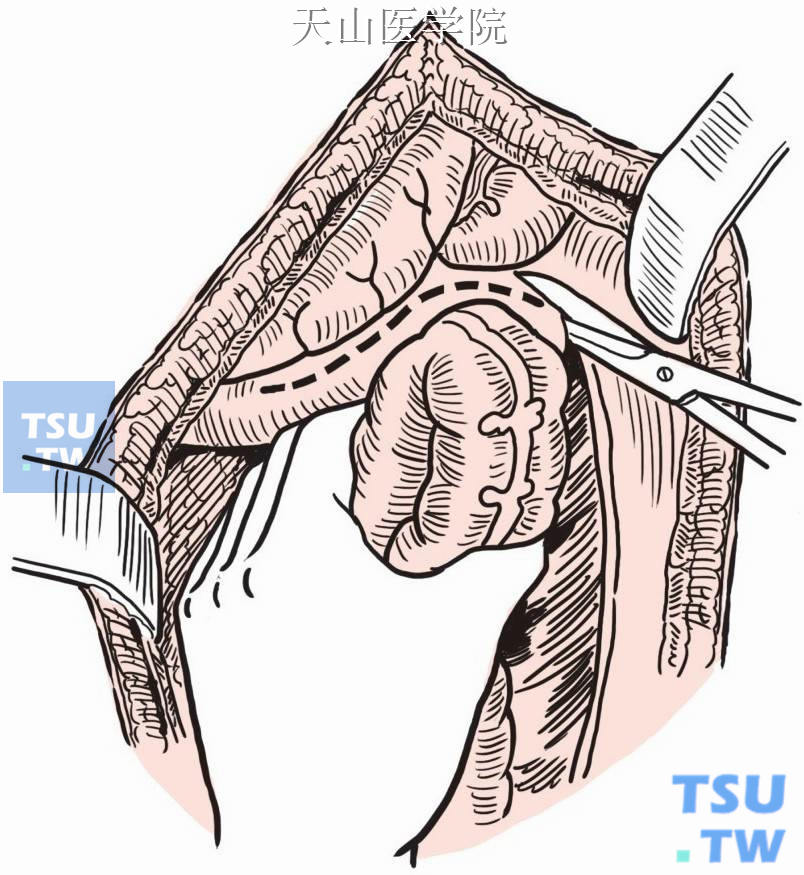
图8-16-4 游离脾曲
切开右侧结肠旁腹膜,游离右侧结肠和末端回肠(图8-16-5)。
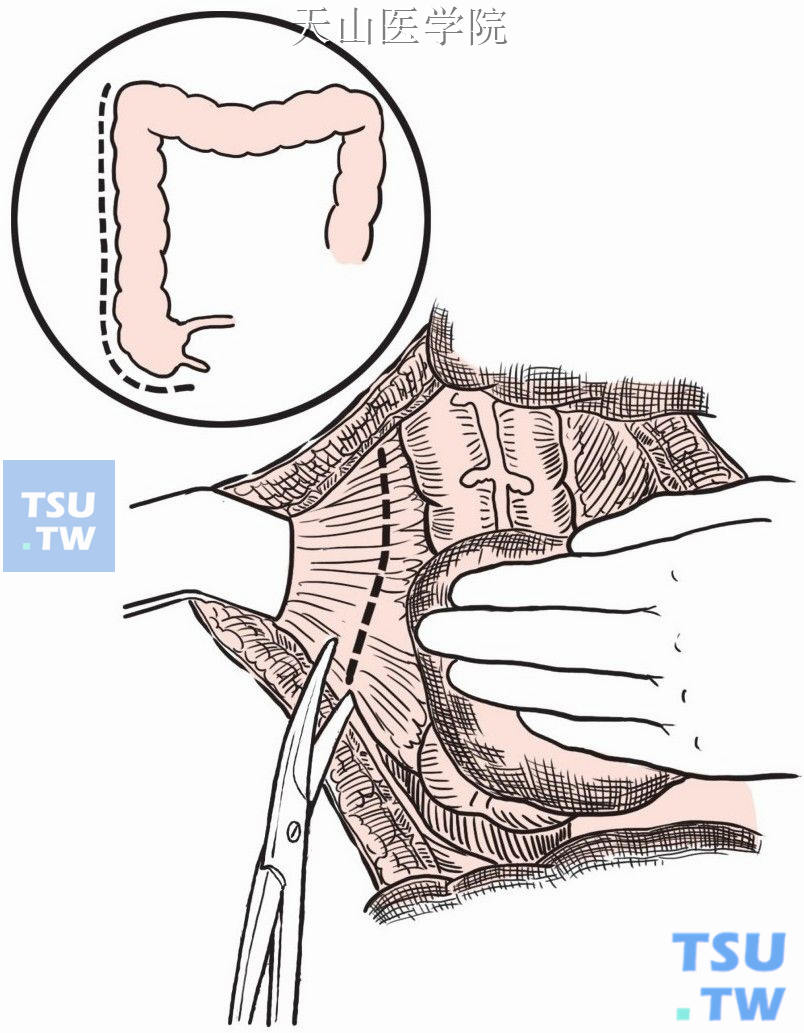
图8-16-5 切开右侧结肠旁腹膜
依次结扎、切断直肠上动(静)脉、乙状结肠、左结肠、结肠中、右结肠、回结肠动(静)脉(图8-16-6)。
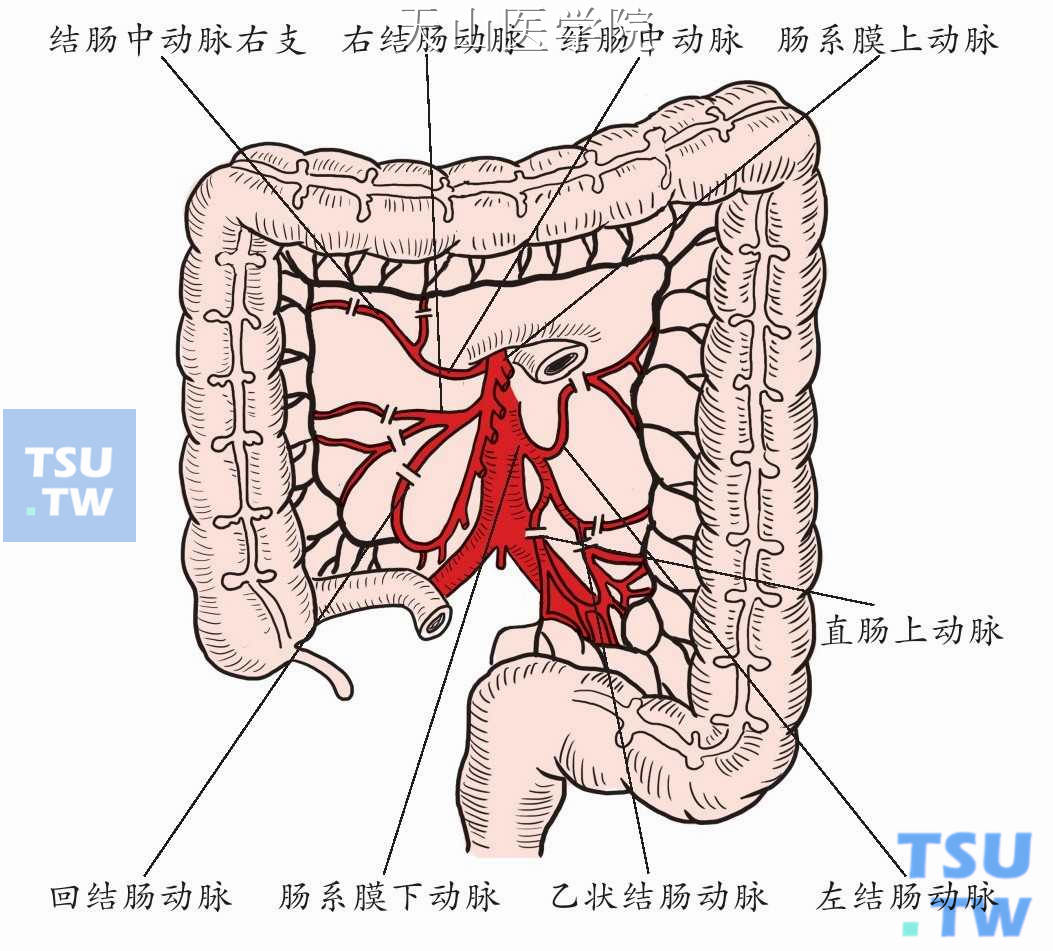
图8-16-6 离断结肠系膜血管
保留直肠约8cm(不宜过长,以减少复发和癌变的机会,并有利于术后功能恢复),在直肠拟离断平面结扎、切断系膜血管,并清除直肠周围脂肪、血管。用两把细齿无损伤直角钳阻断直肠腔,离断直肠(图8-16-7)。
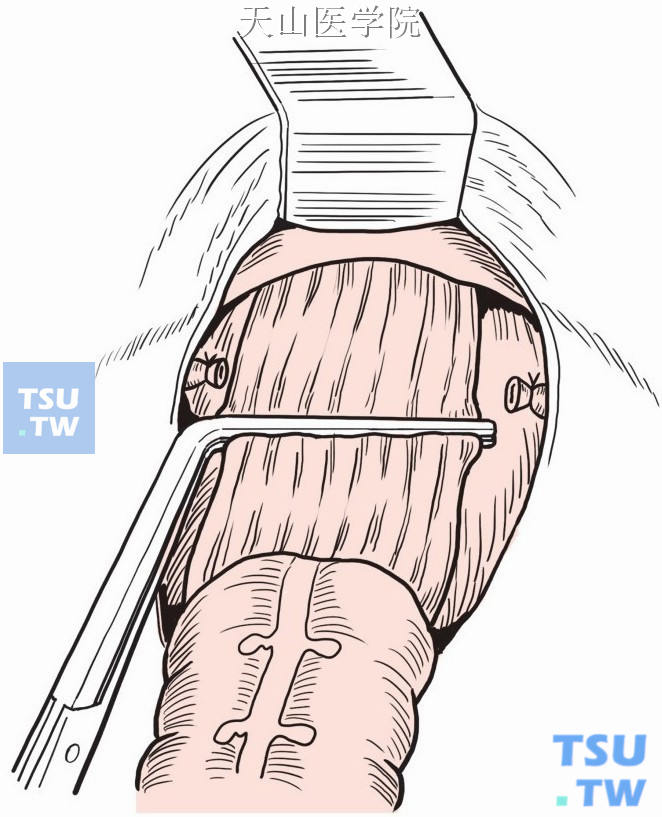
图8-16-7 直角钳阻断直肠腔
在离断直肠前应先充分扩肛至4~6指,维持5分钟,然后以稀释之碘伏溶液500ml灌洗保留段直肠腔。再在距回盲瓣5~6cm处切断末段回肠,移去标本(图8-16-8)。
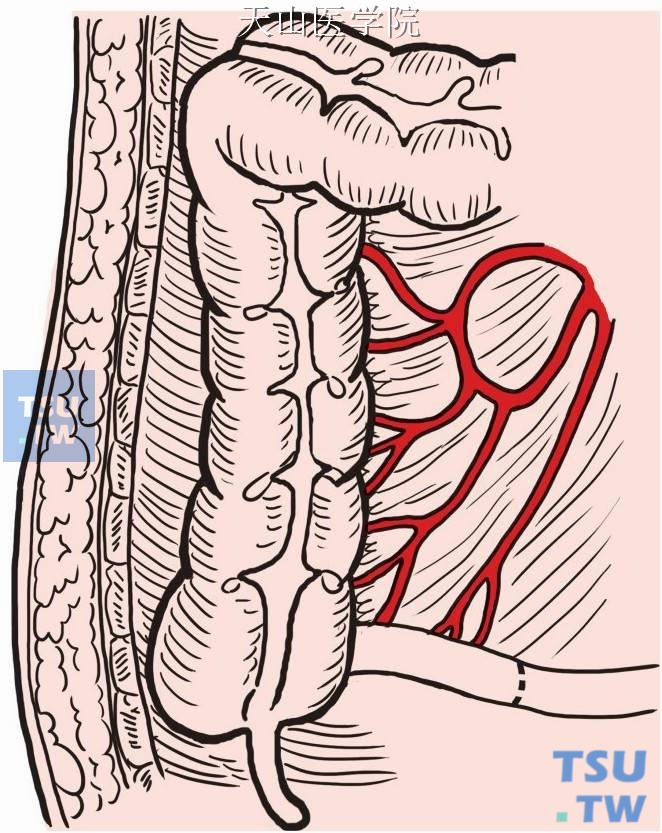
图8-16-8 距回盲瓣5~6cm处切断末段回肠
保留段直肠经肛门外翻,直视下电灼清除所有腺瘤,然后将直肠回纳入盆腔。将末端回肠拉下与直肠做端端吻合,以1号丝线做一层间断内翻缝合(图8-16-9),也可用吻合器进行吻合。
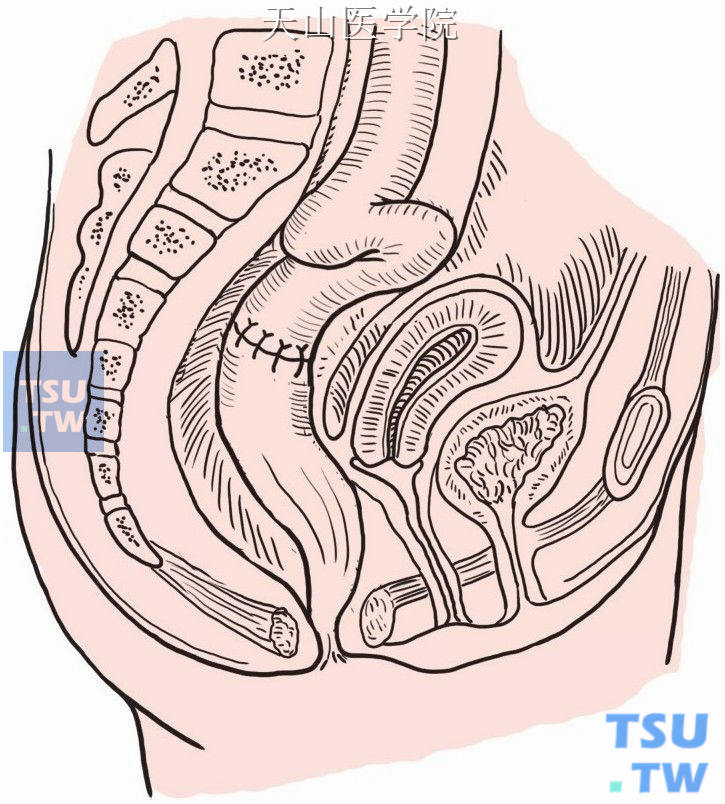
图8-16-9 回肠直肠端端吻合
盆腔内灌满生理盐水,经肛门插入粗导尿管,注入空气100~200ml,确证吻合口无渗漏,缝闭肠系膜后裂隙。盆腔内留置双腔引流管,由腹部切口下端引出,切口分层缝合(图8-16-10)。
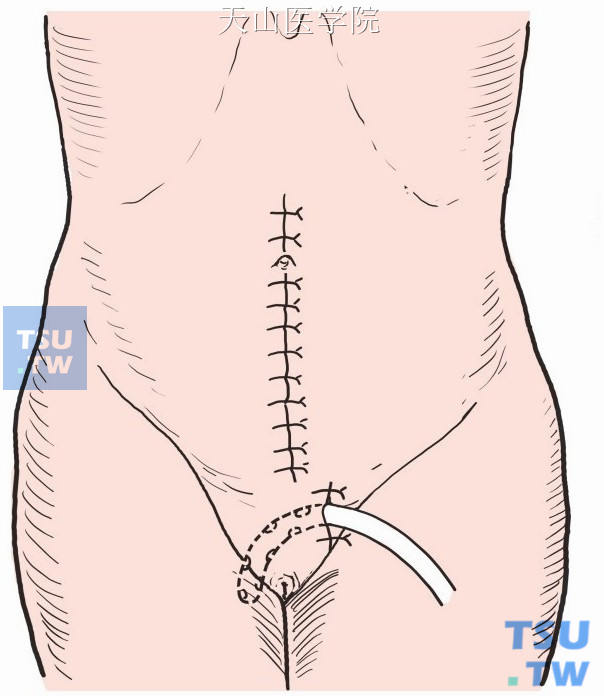
图8-16-10 引流管自腹部切口下端引出
手术意外的处理
同本章第一节“Swenson结直肠拉出切除术”。
术后处理
同本章第十五节“全结肠切除和永久性回肠造口术”。
临床经验
1.结肠多发原发性癌患者如病变均出现在结肠内时可做全结肠切除,回肠直肠吻合术;如结肠和直肠内均有病变,应做全结肠切除加直肠低位切除或超低位前切除吻合术;如肛提肌也受累,则须做腹会阴切除术。
2.不应做分段切除而保留一段看似正常的结肠,否则将留下再次发生癌肿的隐患。
