手术指征
1.无恶变的慢性溃疡性结肠炎年轻患者。
2.无恶变的家族性结肠腺瘤病患者(直肠内腺瘤不多的腺瘤病患者不宜选用此术)。
3.经结肠全切除回直肠吻合术或结直肠次全切除、升结肠直肠吻合术后反复、广泛复发者。
4.肛管明显挛缩敏感的患者不宜选用此术。
术前准备 麻醉 体位
同本章第十五节“全结肠切除和永久性回肠造口术”。
手术步骤
1.第一期手术
(1)腹腔部分取腹部正中切口,自耻骨联合至上腹剑突与脐孔之中点。进腹后放置切口保护圈,全面探查腹腔,确定有无肉眼或手感可疑的腺瘤癌变处与癌变引起的播散(图8-18-1)。
图8-18-1
沿乙状结肠和降结肠系膜根部切开后腹膜,进入骶前间隙,紧靠直肠系膜分离,游离直肠至盆底,后方超越尾骨尖(图8-18-2)。
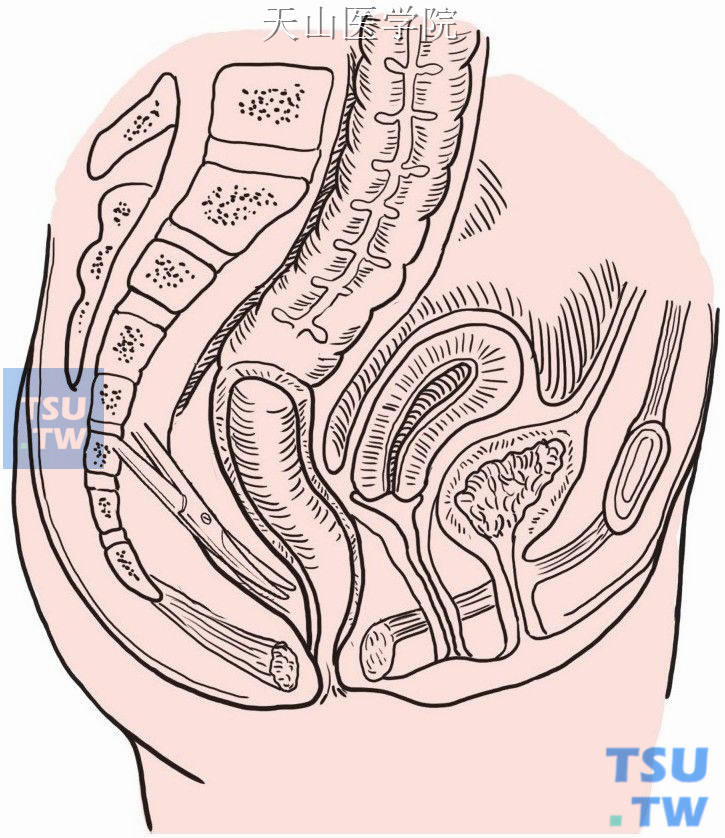
图8-18-2 骶前间隙游离直肠至盆底
紧贴直肠切断双侧侧韧带,切开直肠前腹膜反折,沿Denonvillier筋膜与直肠固有筋膜间进行分离至前列腺平面,完成直肠的游离,然后以细齿无损伤直角钳在盆腔内尽量低位阻断直肠(图8-18-3)。
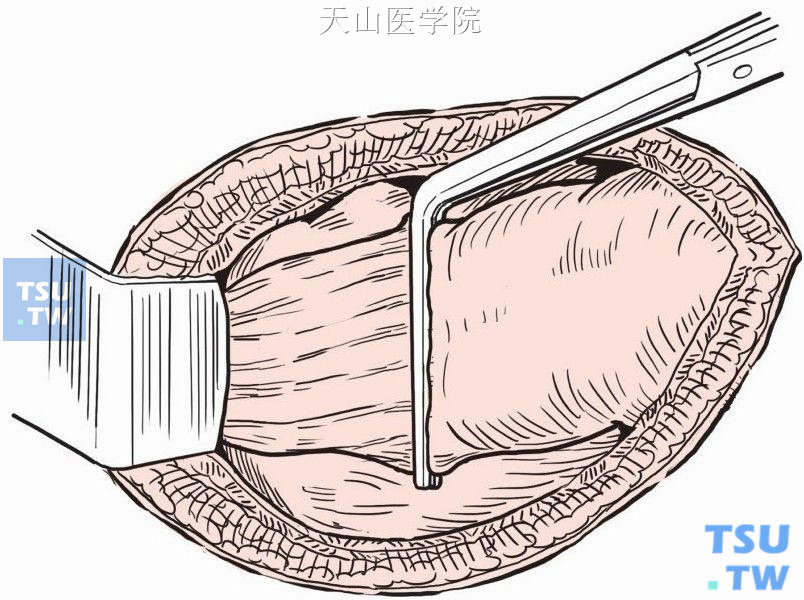
图8-18-3 直角钳在盆腔内尽量低位阻断直肠
沿降结肠向上游离脾曲;沿胃大弯保留胃网膜血管弓,离断胃结肠韧带,向右游离结肠肝曲、升结肠、盲肠及末段回肠(图8-18-4)。
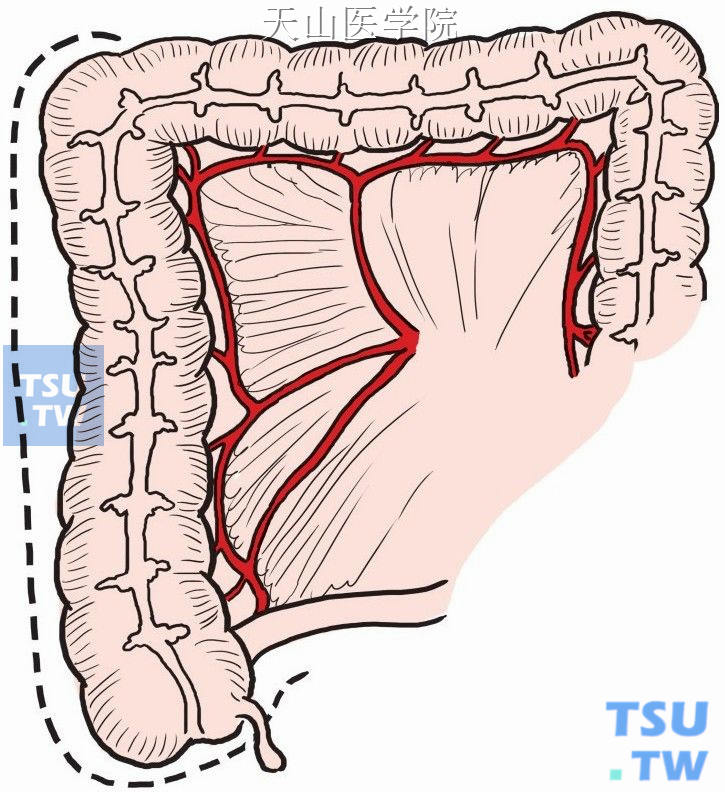
图8-18-4 游离结肠肝曲、升结肠、盲肠及末段回肠
依次结扎切断直肠上动(静)脉及乙状结肠、左结肠、结肠中、右结肠、回结肠动(静)脉(图8-18-5)。
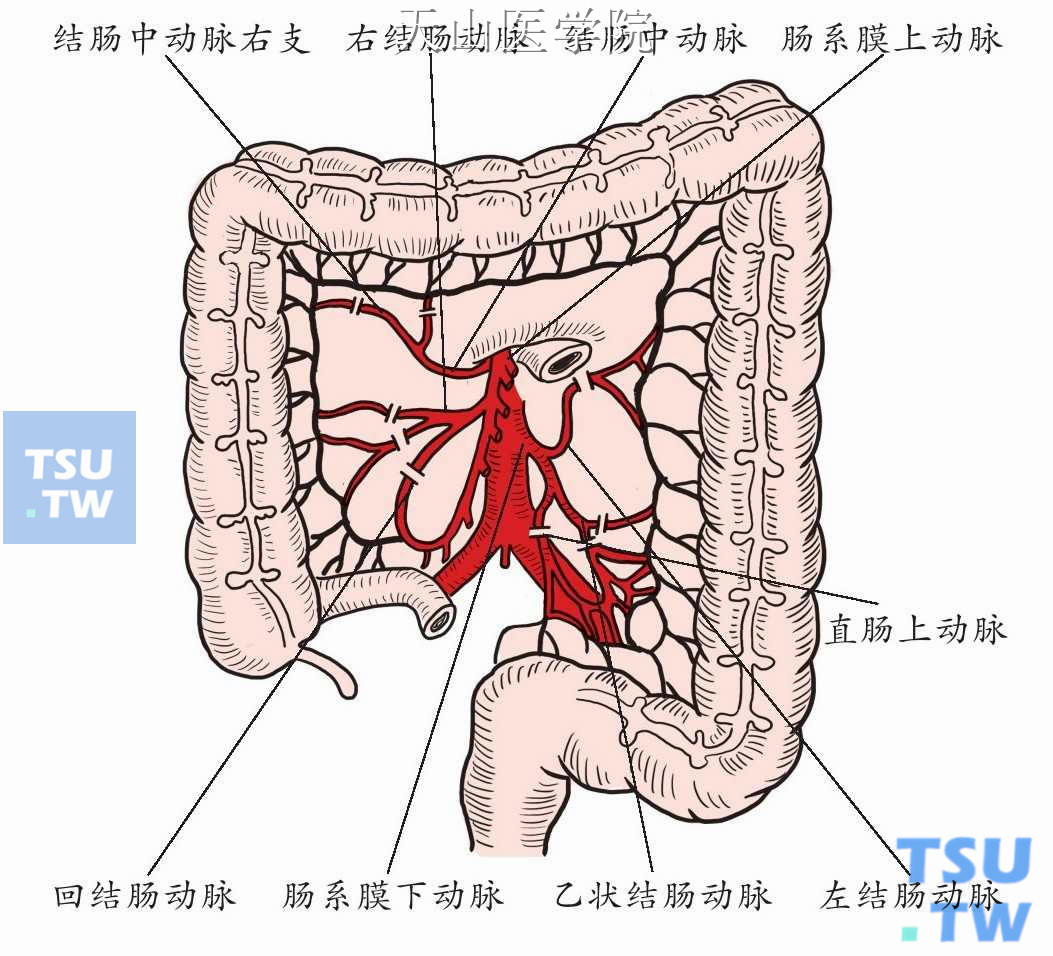
图8-18-5 离断结肠系膜血管
距回盲瓣2~3cm处离断回肠,移去标本,回肠残端内翻缝闭(图8-18-6)。
图8-18-6 距回盲瓣2~3cm处离断回肠,移去标本
常用的回肠袋成形有以下几类。
“J”形袋:将40cm末段回肠(其系膜充分游离,避免吻合时有张力)折叠成两段,沿对肠系膜缘纵形切开肠腔,以3-0Vicryl可吸收缝线分别将切开肠段的内侧壁和外侧壁连续缝合,形成一个大腔,呈“J”形。然后由肛门将此“J”形袋经直肠肛管肌鞘拉下至肛管内(图8-18-7)。
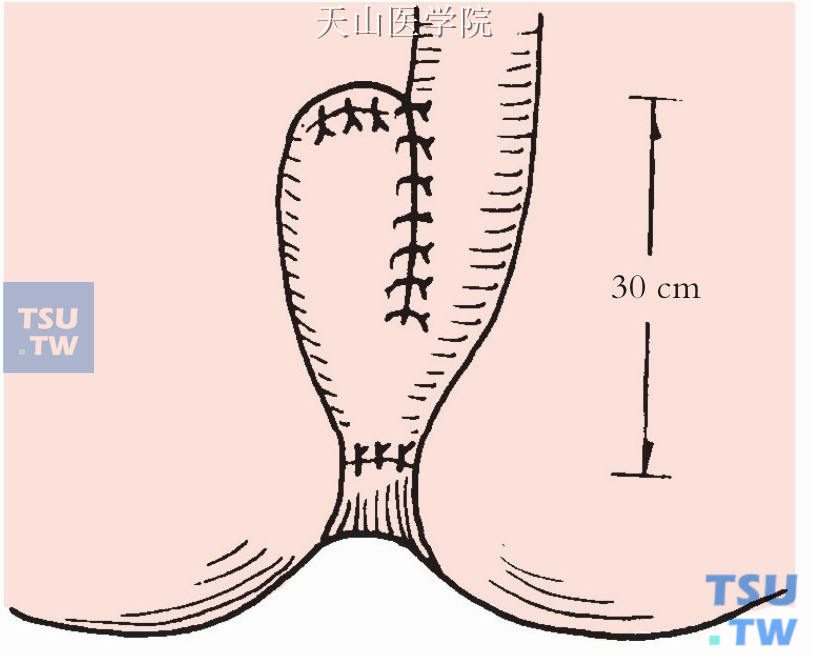
图8-18-7 “J”形袋
“S”形袋:取末段回肠38cm,折叠成12cm长肠管三段及2cm长输出管一段(不宜长于4cm,以减少术后滞留和插管排空率)。三段肠管并列,纵形切开其对肠系膜缘,以3-0Vicryl可吸收线将切开肠壁连续相互缝合,形成一个大腔。然后由肛门将“S”形袋之输出管经直肠肛管肌鞘拉下至肛管内(图8-18-8)。
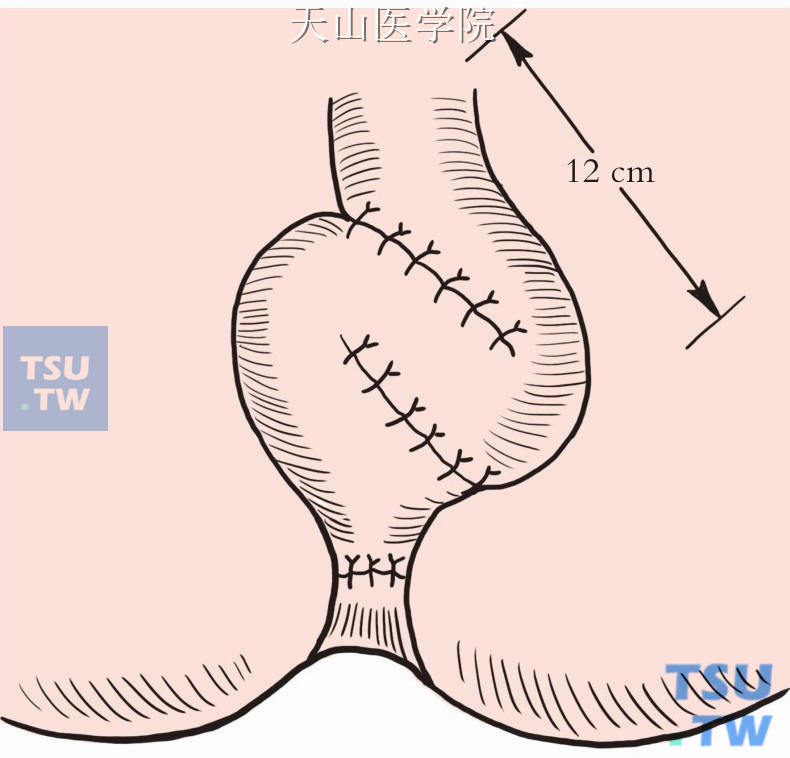
图8-18-8 “S”形袋
改良“J”形袋:取45cm末段回肠折叠成两段,对折处肠腔离断,注意保留两断端血供,近侧端缝闭,远侧端肠管下移3cm。两肠管并列,纵形切开其对肠系膜缘,以3-0Vicryl可吸收线将内、外侧肠壁分别做全层连续缝合,使之形成一大腔和一3~5cm长的输出管,然后由肛门将此输出管经直肠肛管肌鞘拉下至肛管内(图8-18-9)。
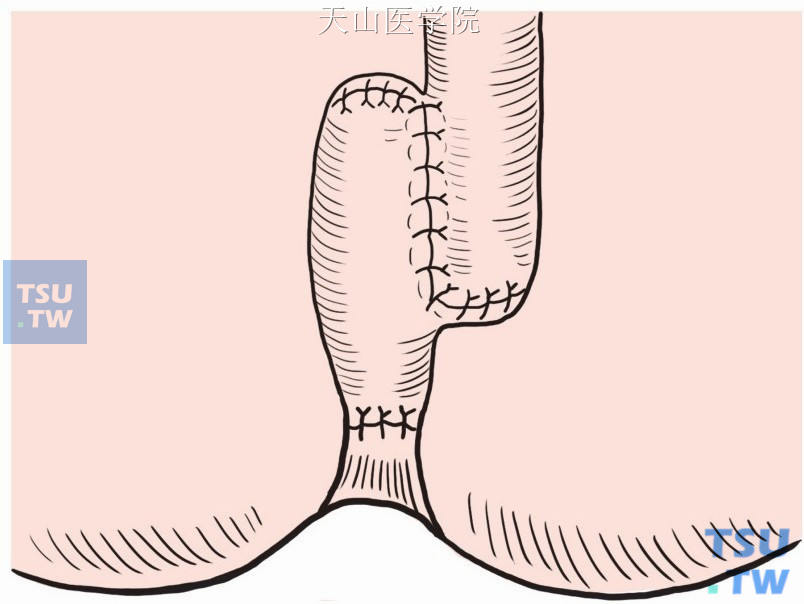
图8-18-9 改良“J”形袋
“W”形袋:取48cm长末端回肠折叠成12cm四段,并列、纵形切开对肠系膜缘,以3-0Vicryl可吸收缝线将切开肠壁相互全层连续缝合,形成一大腔。然后由肛门将“W”形袋经直肠肛管肌鞘拉下至肛管内(图8-18-10)。
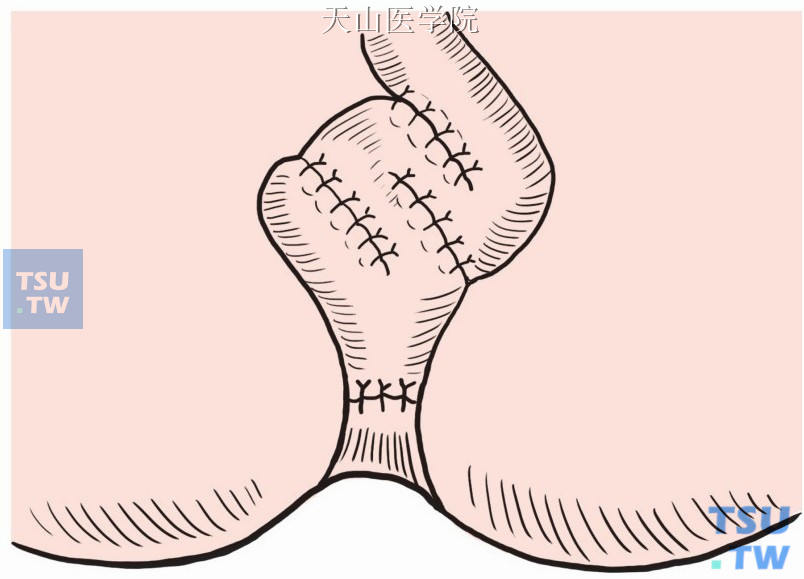
图8-18-10 “W”形袋
盆腔冲洗。缝合盆腔腹膜。盆腔内留置双腔引流管,经切口下端引出(图8-18-11),切口分层缝合。
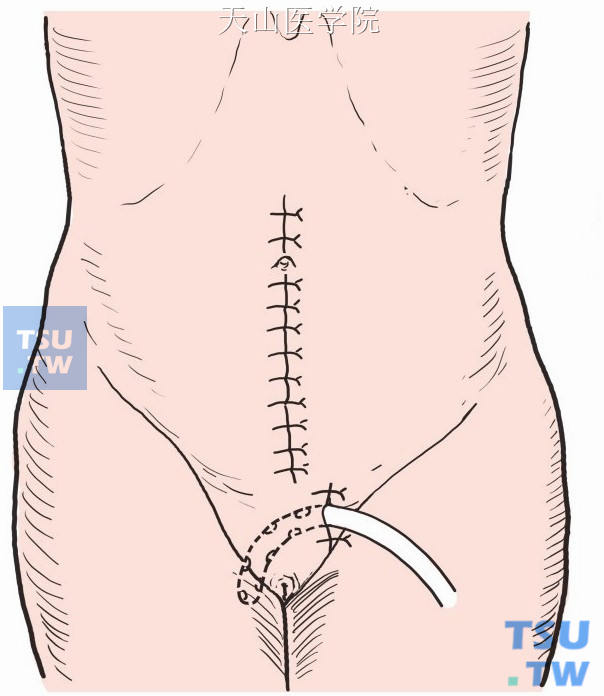
图8-18-11 引流管经切口下端引出
右下腹麦氏切口,取距回肠袋40~50cm处回肠一小段,提至切口处做一襻式造口(图8-18-12)。先将切口处腹膜与肠襻四周各做一针固定缝合,然后在拉出肠襻之对肠系膜侧做一弧形切开,近端呈凹面,粘膜外翻,以1号丝线将肠壁全层与切口皮肤做间断缝合。
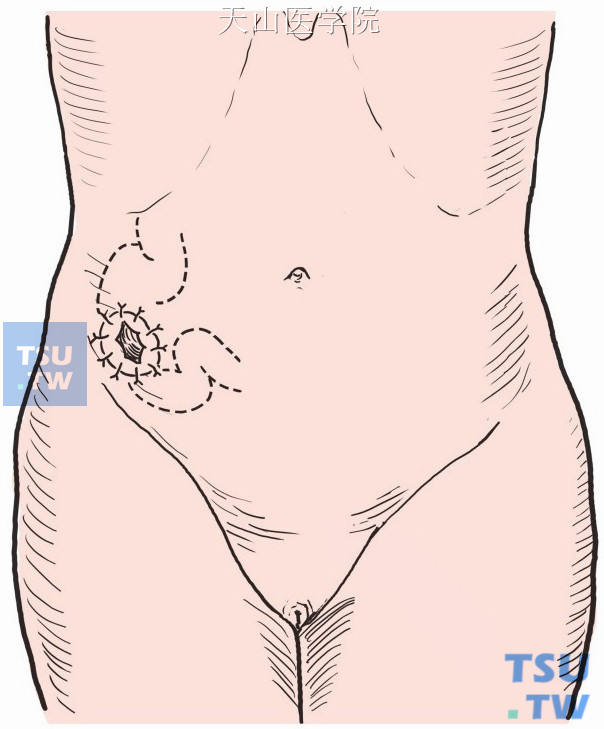
图8-18-12 在右下腹麦氏切口处行回肠造瘘
(2)会阴部分充分扩肛至5~6指。以洗必泰液(1:4000)500ml灌洗肛管。自齿状线平面向上于粘膜下注入肾上腺素(1:40万)生理盐水,至肛提肌平面上约1cm(图8-18-13)。
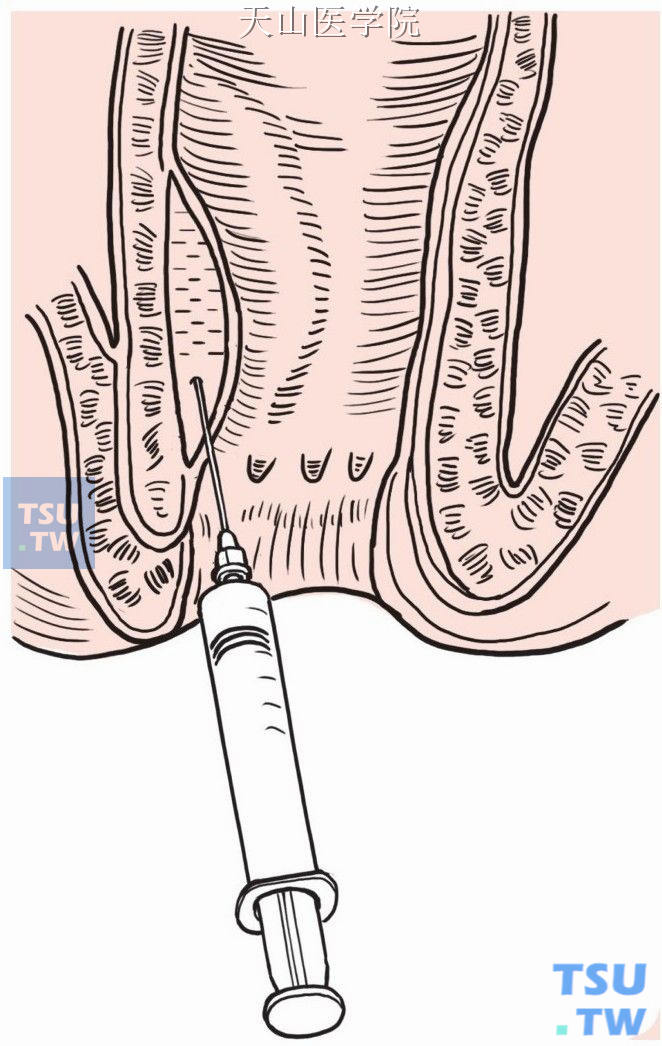
图8-18-13 粘膜下注入肾上腺素
在齿状线平面做环形切口,切开粘膜,沿粘膜下层向上进行分离至肛提肌平面上约1cm处,将粘膜剥除,以减少术后复发和癌变的危险(图8-18-14)。环形切断肠壁肌层,进入盆腔。直肠离断后,标本自腹部切口移去。
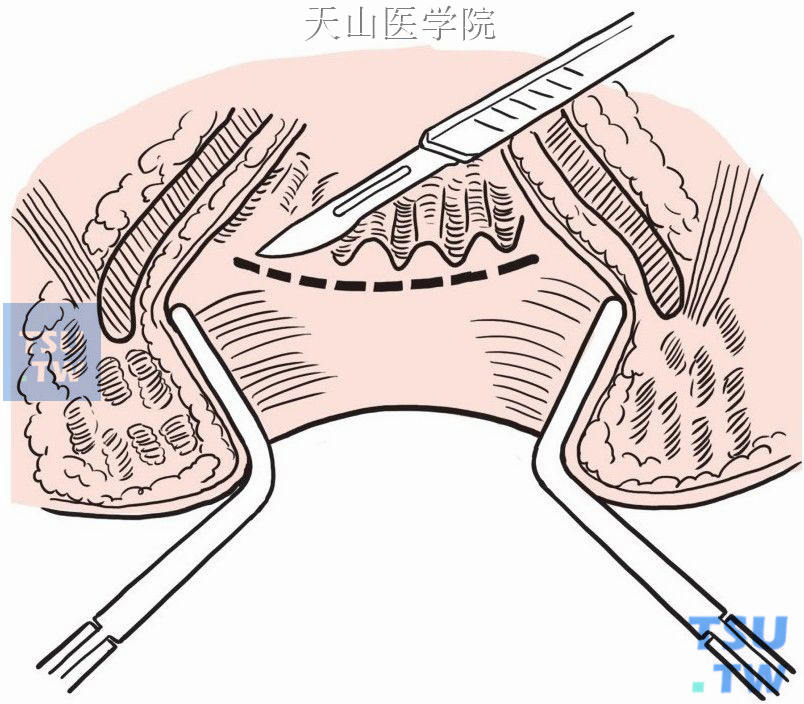
图8-18-14 在齿状线平面做环形切口
在肛管内将成形回肠袋的输出管或其底部拉下与齿状线平面肛管做吻合。沿肠轴纵形切开袋底2.5cm,以3-0Vicryl可吸收缝线先做前后左右4针全层牵引缝线,然后分别做4个1/4圈的连续缝合,完成一圈缝合(图8-18-15)。
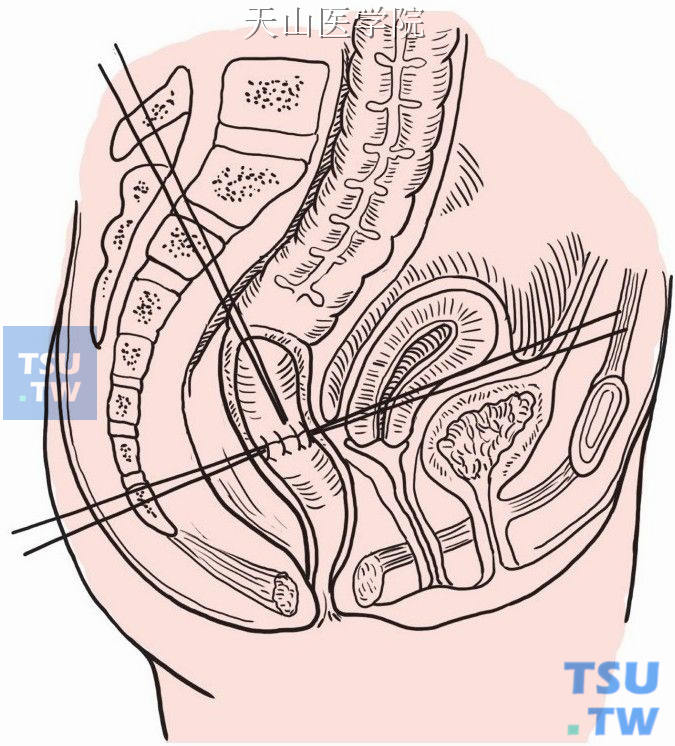
图8-18-15 成形回肠袋与齿状线平面肛管做吻合
2.第二期手术第一期手术后3~6个月,确证回肠袋肛管吻合口愈合良好时进行。
原麦氏切口,沿造口旁切开,分离造口肠段与切口周围粘连,进入腹腔。游离造口肠段,修剪造口处肠壁组织,以0号丝线做造口处肠壁横形一层间断缝合。检查无出血,切口逐层缝合(图8-18-16)。
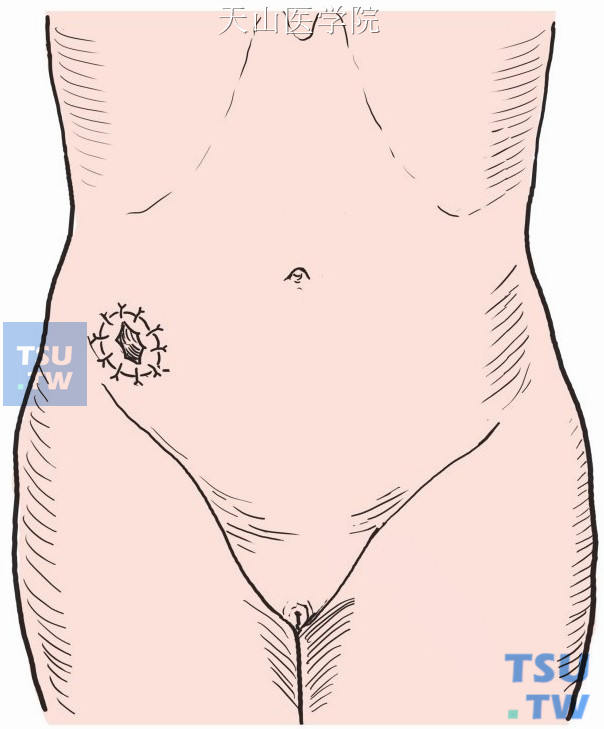
图8-18-16 二期造口关闭回纳
手术意外的处理
同本章第一节“Swenson结直肠拉出切除术”。
术后处理
同本章第十五节“全结肠切除和永久性回肠造口术”。
临床经验
当前选做结直肠全切除和回肠袋肛管吻合术以选做“J”形回肠袋为最广泛,因为操作相对比较简单,并发症较少,疗效也较好。但操作时有几点须注意:①回肠袋大小要适中,不宜太大也不能太小,太大会发生内容物滞留,排空不全而致储袋炎,严重者可最终不得不将回肠袋再切除,变为永久性回肠造口,这是此手术最严重的并发症之一;太小则达不到做回肠袋的目的,排便频繁,严重者可导致失禁。故一般以取25~30cm长一段末端回肠来成形为宜。②回肠拉入盆腔与肛管进行吻合并非想象中那么容易,既不能有张力,又须注意不能随意结扎系膜血管,以免发生末端回肠缺血坏死,故整个小肠系膜的游离往往须从肠系膜上动脉根部开始向下,逐步慢慢地将系膜松解延长出来。最终保证回肠袋与肛管的吻合口没有张力。③回肠袋成形时必须保证缝合的严密,切不能有一小点疏漏,以免出现吻合口漏与盆腔炎,因为这是非常严重的并发症。为了预防这一并发症的出现,在行回肠袋肛管吻合术的患者中均常规加做近端回肠辅助性造口,3~6个月后予以回纳关闭。
