术前
手术指征
诊断明确的先天性巨结肠症,患儿体力能耐受手术,通常在1岁以后行此术。本术式目前已很少采用。
术前准备
1.努力改善病儿的全身情况,包括纠正水、电解质失衡,术前14天起给予富含营养的低渣饮食,必要时输血100~200ml,纠正贫血。
2.术前5天起进流质,术前7天起每天用生理盐水灌肠,彻底清除结肠内粪便,术前2天口服甲硝唑、卡那霉素。
3.做肝、肾功能常规检查。
麻醉
全身麻醉。
体位
仰卧头低截石位。
手术步骤
取下腹部正中或左侧旁正中切口,按层进腹。将扩张的乙状结肠提出切口外,检查其逐渐变狭窄的直肠段即为病变所在部位(图8-1-1)。
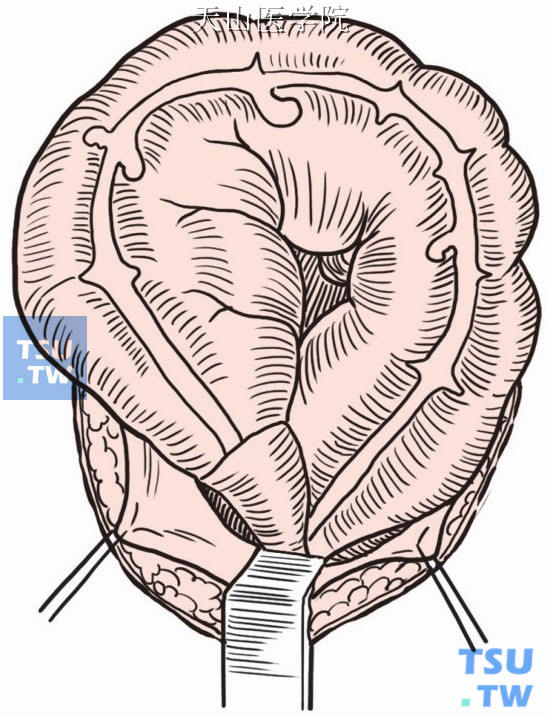
图8-1-1 扩张的乙状结肠提出切口外,狭窄的直肠段为病变部位
游离乙状结肠。如需切除大部分降结肠,有时还需结扎切断左结肠动脉(图8-1-2)。
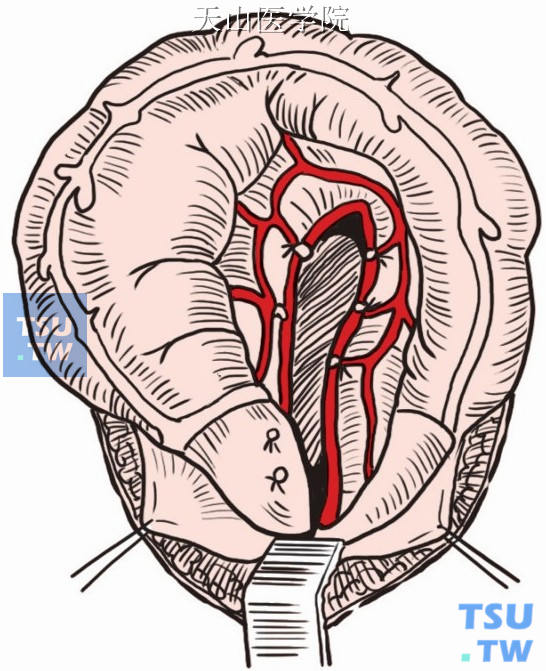
图8-1-2 结扎切断左结肠动脉
向下游离直肠壁,直至肛提肌平面(图8-1-3)。
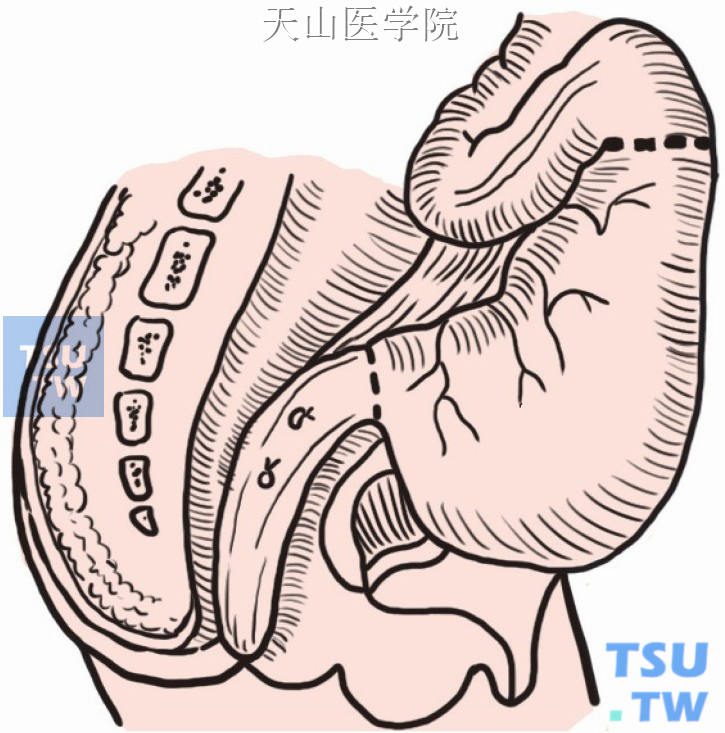
图8-1-3
切除病变的乙状结肠、直肠段(包括狭窄段以上10~15cm的结肠),封闭两切端(图8-1-4)。将切除肠段的上端送冰冻切片检查,以证实近端结肠确有神经节细胞。
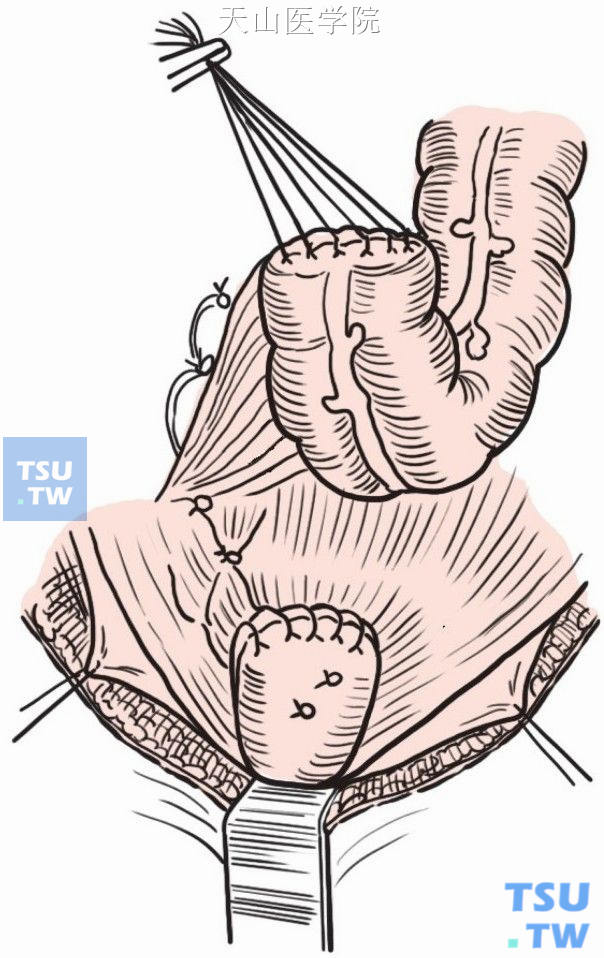
图8-1-4 切除病变肠段,关闭两侧断端
经肛门插入血管钳夹住直肠残端封闭处。将远端直肠自肛门翻转拉出(图8-1-5)。如直肠游离充分,从侧方和后方可清楚看到粘膜皮肤交界处。
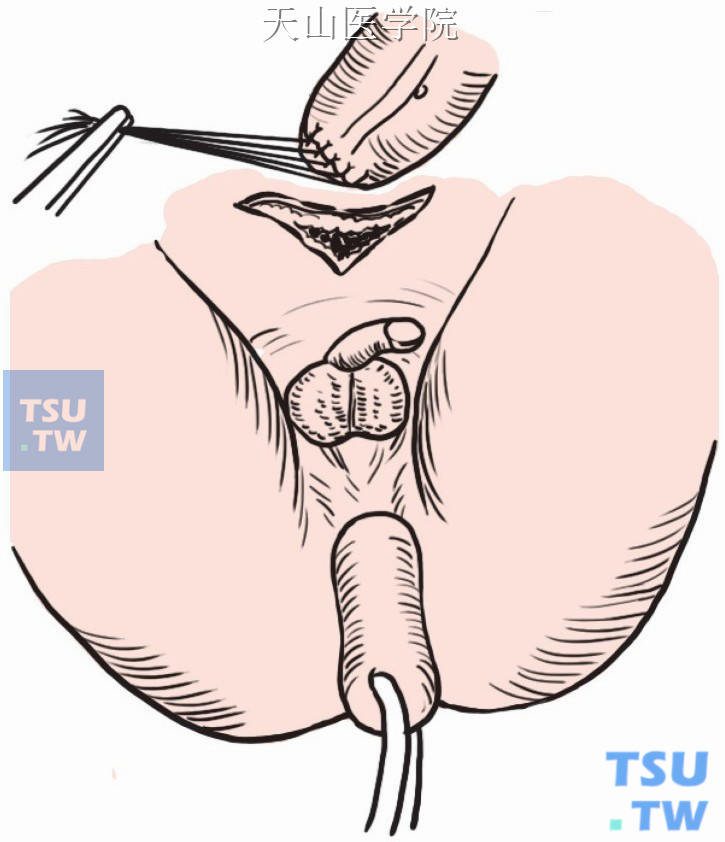
图8-1-5 经肛门将远端直肠翻转拉出
在翻转的直肠前壁上,距齿状线2.5~3cm处做一1.5cm横切口,以保留足够的肛管长度。将近端结肠在无张力下由此切口拉出2~3cm(图8-1-6)。
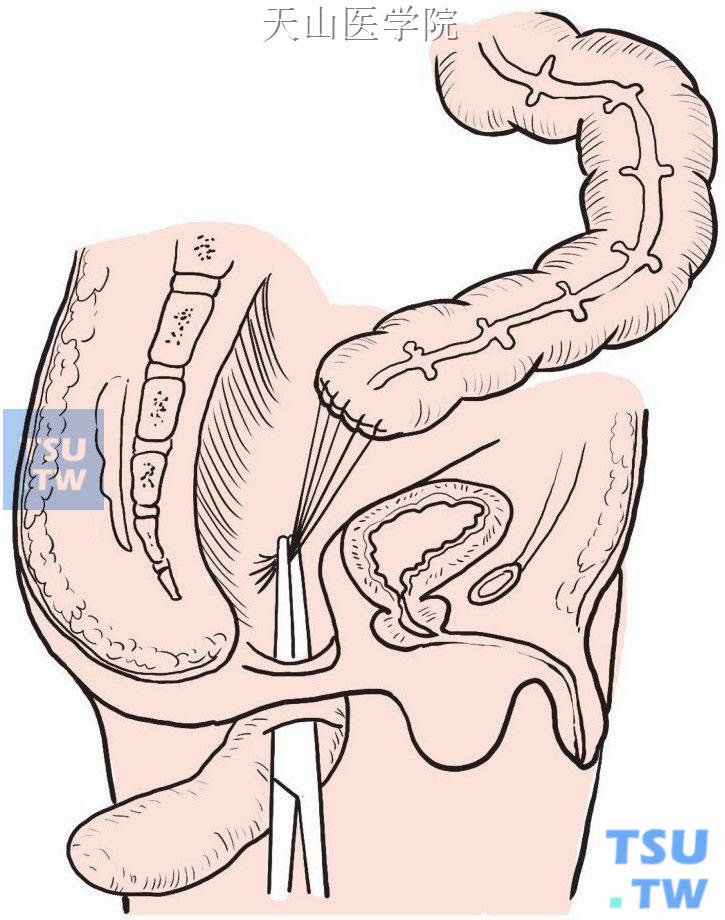
图8-1-6 近端结肠经直肠前壁切口拉出
间断缝合内外两个肠管的前半部分浆肌层(图8-1-7)。
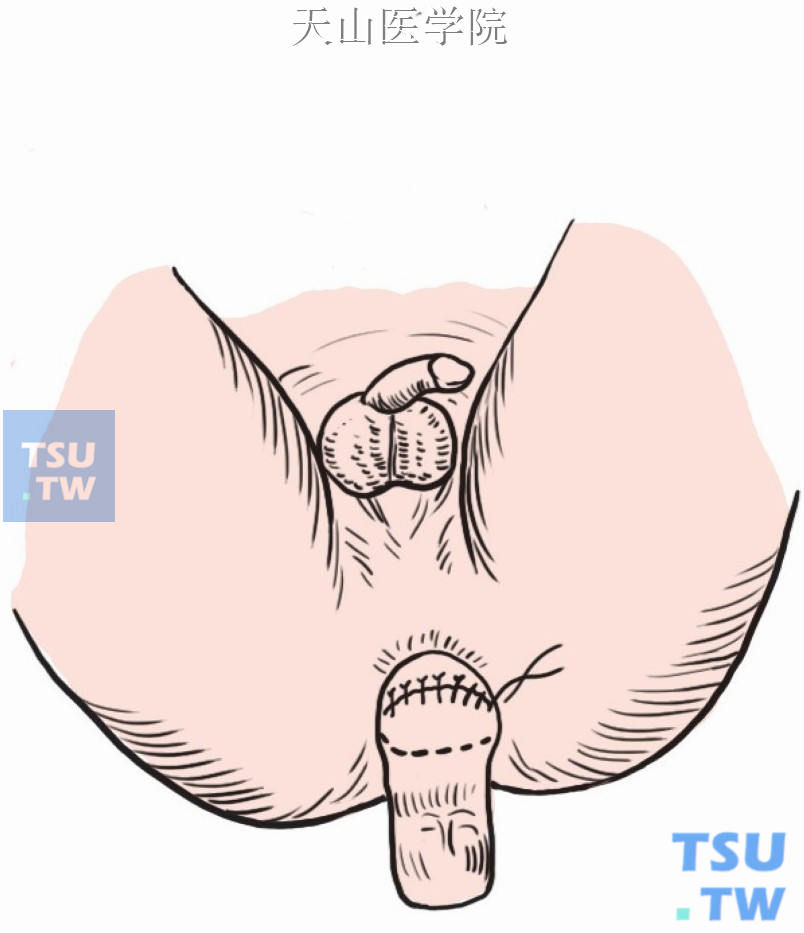
图8-1-7
向上翻转结肠近切端,完全切断直肠,做两断端的右半部分浆肌层间断缝合(图8-1-8)。
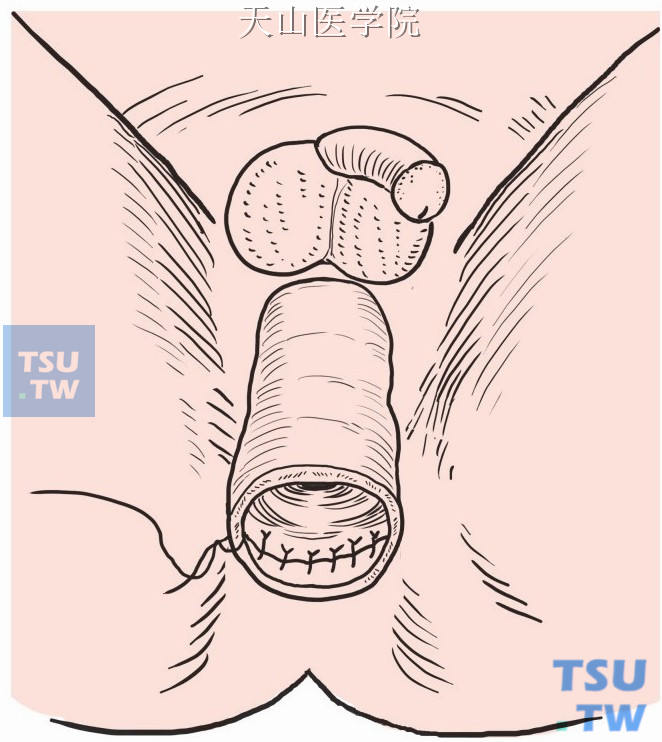
图8-1-8 结肠直肠断端缝合
剪除多余的结肠,做内外肠管的全层间断缝合(图8-1-9),将吻合后的肠管回纳盆腔。缝合盆底腹膜。按层缝合腹壁。
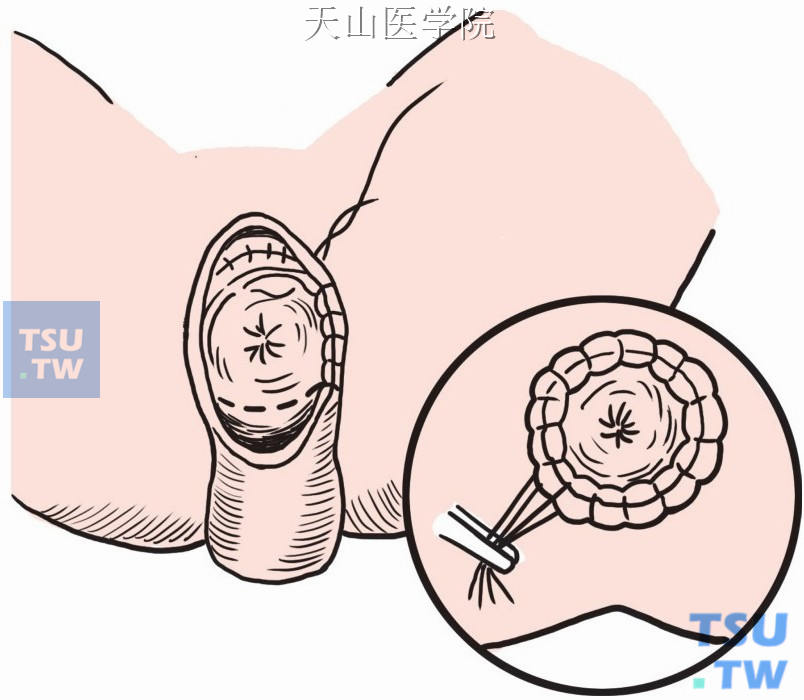
图8-1-9 内外肠管的全层间断缝合
手术意外的处理
1.骶前静脉破裂大出血是直肠手术中最严重、最应避免发生的意外,一旦发生死亡率极高。因为骶前静脉丛在骶骨上被骶前筋膜壁层覆盖固定,一旦破裂出血,血管无法收缩,数分钟即可导致出血性休克,故遇到这种情况时首先不要惊慌,可先用一块干纱布直接压迫止血,按住不动。然后开放两路静脉输液,备好血源和各种止血材料,同时对好灯光,充分显露。经验不多的外科医师此时应赶快请上级医师或有经验的医师来帮忙。发生出血后切忌盲目钳夹止血!一般初次压迫止血至少维持5分钟,在完成上述准备工作后开始第一次检查和止血。通常有2~3次这样的机会就必须把血止住,否则后果非常严重,危险性很大。至于具体方法视出血情况可选用凝血材料、止血钉或二者结合。
2.输尿管损伤是直肠切除术中易发生的误伤、意外。小则切开、破裂,大则结扎、离断。发生后可以当场发现,也可以术后短期发现,更有术后两年甚至更长时间无意中才发现。解剖学上输尿管有三个部位是最易发生误伤的,一是左侧输尿管在肠系膜下动脉起始部,因为当左侧输尿管从左肾出来往下行至肠系膜下动(静)脉起始部时,它就紧靠在肠系膜下动(静)脉的背侧。当看到肠系膜下动(静)脉进行结扎离断时,如不小心就有可能将血管后面的左侧输尿管误当血管予以结扎离断。所以要强调裸化血管,动(静)脉分别进行结扎、离断,切忌大块结扎。二是两侧输尿管下行在骨盆入口跨越髂动脉处。三是两侧输尿管在直肠后进入膀胱前,因此处输尿管常紧贴直肠行走,在分离直肠时如不注意就会发生误伤,故分离时必须将直肠与其周围组织牵开并保持张力再行锐性分离,这样就不易发生误伤。术中发现输尿管有损伤时应立即进行修补,用5-0Vicryl可吸收缝线进行缝合,并留置输尿管导管支撑引流减压3~4周。输尿管修补缝合时须注意每一针均不能缝入和穿透粘膜,以免日后形成结石。如术中未发现,术后出现尿漏则视有无腹膜刺激征象和全身感染、发热来决定是否应立即再次手术。无症状和体征者可先通过静脉肾盂造影和输尿管逆行造影来进一步了解情况,再决定是否需立即手术或先行保守治疗、放置输尿管导管引流减压。对漏口大或完全断裂的病例宜立即再次行手术修补。对延迟发现病例的处理目标应为解除肾盂积水和保护肾功能,故具体需根据静脉肾盂造影和输尿管逆行造影检查的结果来决定是否手术以及手术的术式。
术后处理
1.术后禁食、胃肠减压至肛门自行排气时止。
2.饮食恢复从流质开始,2天后可进低渣软食。第一次排便后,如无吻合口漏,即可改为低渣普食。
3.禁食、胃肠减压和进流质期间,应予静脉补液,维持水、电解质平衡。
4.应用抗生素(包括抗厌氧菌药物)预防和治疗感染。
5.记录尿量,术后7天测残余尿,如残余尿大于100ml,应更换导尿管,继续留置;如残余尿小于100ml,即可拔除,但需保持定时排尿,每4小时一次,并每2~3小时饮水一杯,以利排尿。
6.术后排便频繁、稀薄者,给予口服复方苯乙哌啶2片,日服3次;蒙脱石1包,日服3次,并鼓励病员尽早恢复低渣普食,饮水和喝汤宜在进食前半小时,进食时和进食后1小时不宜饮水和喝汤。
临床经验
1.应强调近端结肠须在无张力下拉出,以避免重建的吻合口因张力过大而造成结肠末端血运不良、局部发生感染、吻合口破裂,甚至导致死亡。
2.骶前间隙游离直肠后壁时要注意解剖的层次,避免手术分离过深或范围过大损伤盆腔神经丛,导致术后排尿障碍。
3.在充分游离远端直肠后并自肛门翻转拉出时,应避免操作过猛而损伤肛门括约肌,造成术后不同程度的大便失禁。
4.在翻转的直肠前壁上做横切口时,应保留足够的肛管长度。保留肛管过少可能损伤括约肌,造成术后肛门括约肌控制不良;保留肛管过多则可造成术后便秘。
5.肛门周围分离或缝合时,应避免操作粗暴。局部的严重损伤、吻合口破裂感染、瘢痕形成均可导致肛门狭窄。
