移植物抗宿主病(Graft Versus Host Disease,GVHD)是由于移植物抗宿主反应所引起的一种免疫性疾病。可发生于有先天性细胞免疫缺陷的胎儿与母亲之间在子宫内的血液交换,患有原发性细胞免疫缺陷的新生儿及婴儿输血或血制品,免疫系统受抑制的恶性肿瘤患者输血,以及含有淋巴样组织(如骨髓、胸腺、胚胎肝)的移植等。
病因及发病机制
移植物抗宿主反应是一种特异的免疫现象,是由于移植物组织中的免疫活性细胞与免疫受抑制的、组织不相容性抗原受者的组织之间的反应。因此,移植物抗宿主病的发生必须具备以下条件:
- 移植物必须具有免疫活性的淋巴细胞;
- 宿主必须含有移植物中所没有的移植抗原,因此宿主对移植物来说是异己的;
- 宿主必须是无力对移植物发动一个有效的免疫攻势。
移植物抗宿主病发生皮肤损害的机制还不十分清楚,目前有两种假说:
- 特异性免疫机制学说:本学说认为皮肤作为一个特异性的靶器官,可直接受植入的淋巴样细胞的攻击,因为皮肤上有同种异体抗原。
- 无辜旁观者学说:此学说认为皮肤不是直接受到植入的免疫活性细胞的攻击,皮损是由于移行至皮肤的受者的淋巴样细胞与供者的同种淋巴样细胞之间发生冲突而引起。皮肤则为此种冲突的无辜受害者。
急性移植物抗宿主病的发病机制最可能是移植物中成熟的T细胞所介导的细胞毒性与宿主细胞的同种异体抗原相对抗的结果。而慢性移植物抗宿主病是由于T淋巴细胞亚群(CD4、CD8及自然杀伤细胞)之间出现平衡失调之故。
移植物抗宿主病皮疹与一些皮肤病很相似,如硬皮病、扁平苔藓、麻疹、猩红热、剥脱性皮炎、TEN、皮肤异色症和病毒疹等,对其皮疹的多样性还不能很好地解释。表皮基底细胞的损伤为扁平苔藓和移植物抗宿主病皮疹所共有,也是最早出现的病理表现,说明它们有共同的病理变化。Saurat等认为它们的皮肤表现可能都是抗宿主表皮的慢性免疫对应。根据Peck等报道,GVHD可以引起TEN。Spielvogel等和Masters等都提出慢性GVHD皮疹和硬皮病、LE、其他胶原血管病变之间的相似性,除了同属免疫性疾病外,它们可能都有相同的病理发生,并提出移植物抗宿主病可能为研究这些疾病免疫学上的复杂关系提供最好的研究模型。
此外,病毒、细菌、放射线及药物也对GVHD的发生和发展有一定的影响。
临床症状
移植物抗宿主病(GVHD)分急性和慢性,前者发生在移植后100天以内,后者在100天以后,但急性期可发展为慢性损害,而慢性损害也可以在100天以前出现。
急性期
急性期GVHD平均发生在移植后7~30天,有发热、食欲不振、腹泻、腹痛、呕吐和肝脏损害,因而可有黄疸、氨基移换酶及碱性磷酸酶升高,同时可有白细胞及血小板减少。
皮疹最初表现为轻微的弥漫性红色斑疹或丘疹,压之退色,有痒感。多初发于躯干,以后数日内扩展至面部和四肢。病情继续发展,有的可呈麻疹样或猩红热样。猩红热样皮疹被认为是较严重的GVHD的皮肤损害,为大片融合的红斑,可有大片脱屑,遗留明显的色素沉着。
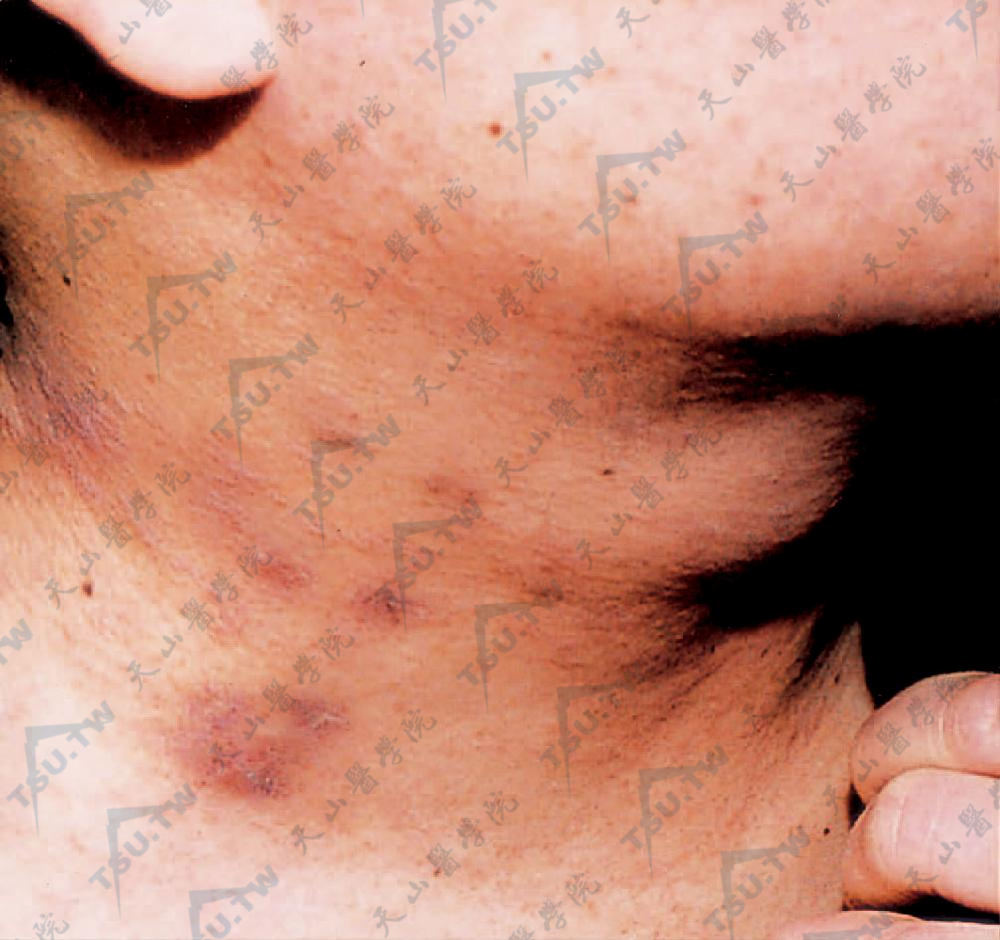
颈部暗紫红色苔藓样丘疹,渐累及前胸、躯干、四肢
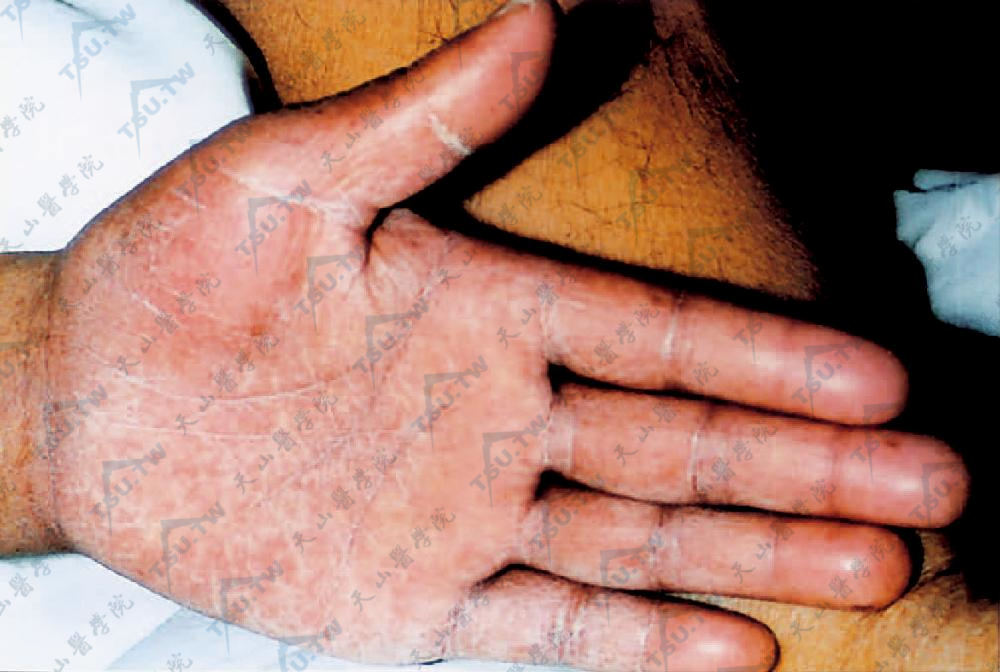
急性GVHD 手掌部出现红斑,上有帽针头大红色小丘疹密集
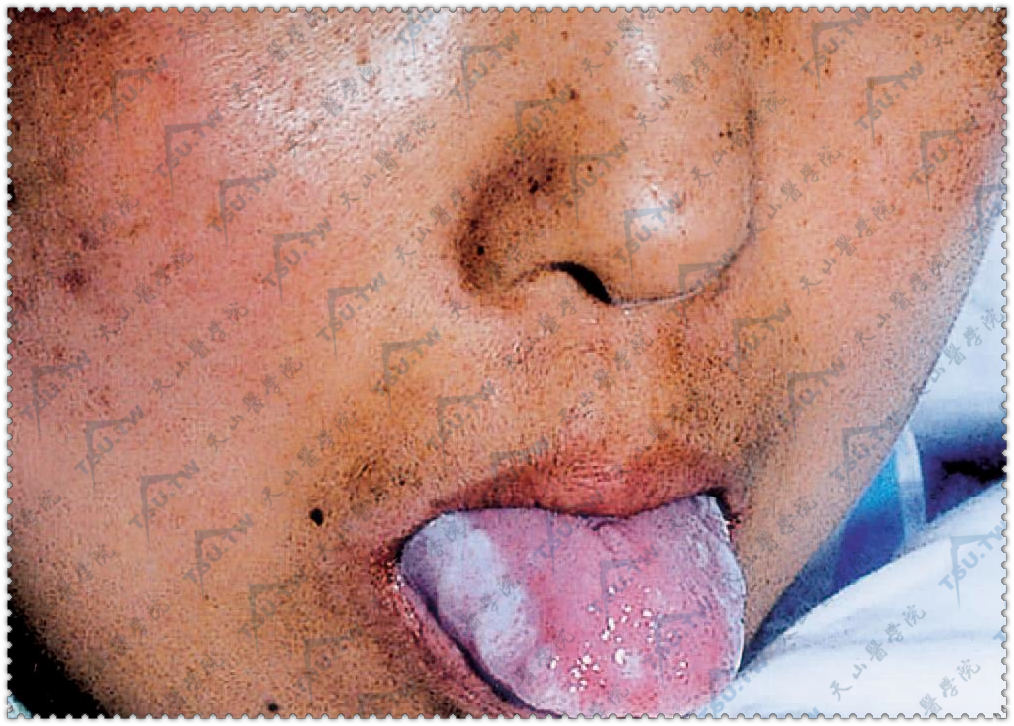
急性GVHD 面部有水肿性红斑,舌黏膜变粗,舌缘白斑
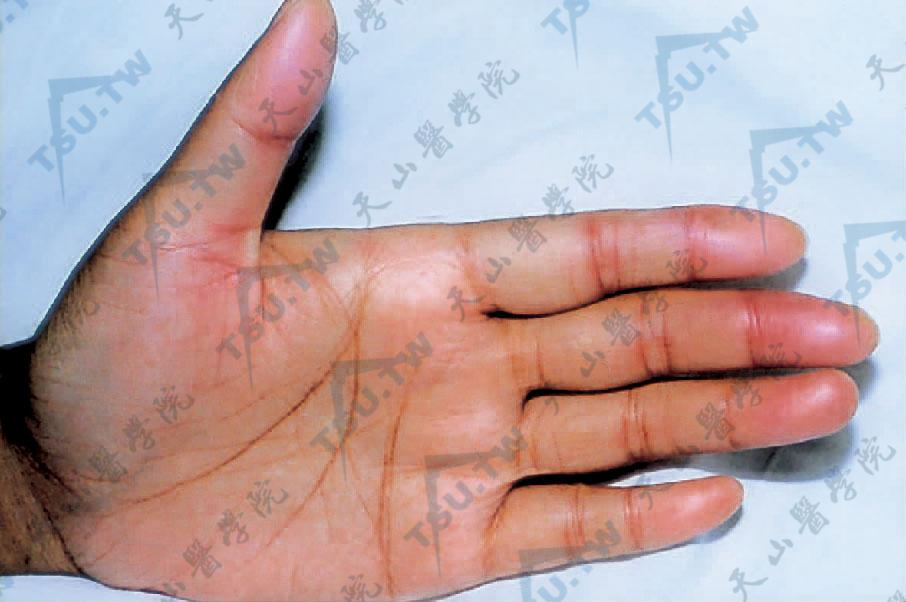
急性GVHD 手掌指部水肿性红斑
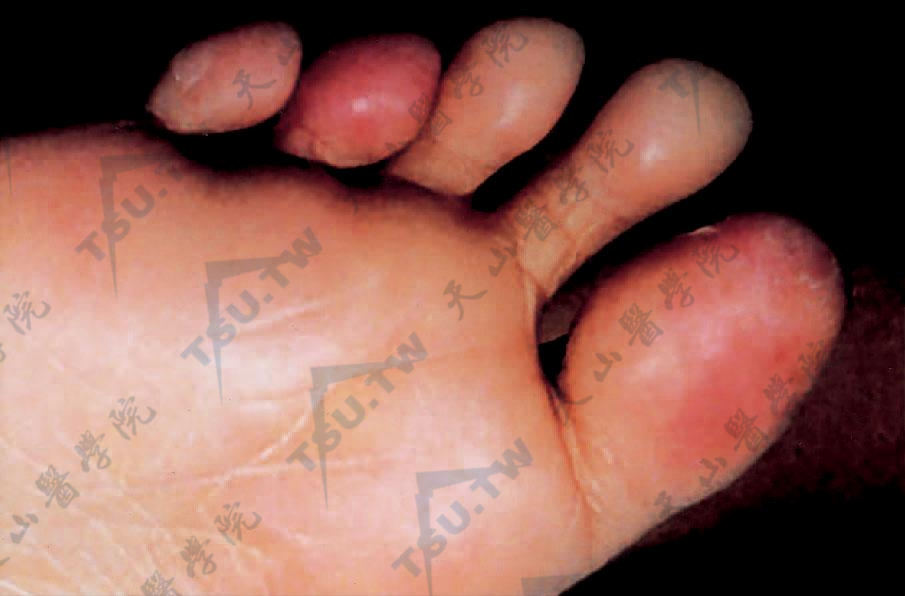
足趾及跖部水肿性红斑
急性GVHD最严重的皮肤损害是剥脱性皮炎及中毒性表皮松解坏死症(TEN)。此型损害开始时可为斑丘疹及猩红热样皮疹,但迅速蔓延加重并有水肿,终至发生表皮坏死,多发生松弛性大疱,尼氏征阳性。大片表皮脱落,表皮分离在基底层之下。黏膜也常受累,唇、口腔、生殖器黏膜糜烂、疼痛。
慢性期
慢性移植物抗宿主病发生在移植后数月到1年。慢性GVHD分为局限性与广泛性两类,后者为泛发性皮肤损害或有其他器官的侵犯。慢性GVHD皮疹表现多样化。
扁平苔藓样皮疹:可见各种不同的扁平苔藓样损害,与特发性扁平苔藓难以鉴别。初发病损常见于口腔黏膜,也可见于外生殖器黏膜。皮损可以只有少数多角形紫色丘疹,或大片融合成类似金盐所引起的苔藓样红皮病。也可出现毛囊性丘疹,似毛囊扁平苔藓。
硬皮病样皮疹:是较常见的皮损表现,可呈局限性硬化性损害,呈硬斑样,或为泛发性皮损。主要发生在上肢、面部或躯干,为弥漫性斑片状红斑水肿,以后萎缩硬化,指变尖,面部皱纹消失,因皮肤变紧使关节和嘴的活动受限,常伴有网状红斑和网状色素沉着。
皮肤异色病样皮疹:常与硬皮病样皮疹并发,但没有明显的毛细血管扩张。
无论以上哪型皮疹,最后常一致出现皮肤硬化和网状色素沉着,常并发慢性皮肤溃疡和斑秃。慢性GVHD的肝和肠道症状轻微。
有报道慢性移植物抗宿主病皮疹常发生在患过皮肤病变的部位,说明先前的皮肤损伤处对GVHD的发生特别敏感。病毒感染可能促进GVHD的发生。
组织病理
急性期表皮各层均可见到局灶性淋巴细胞浸润。在细胞浸润的部位,可见表皮细胞间水肿和散在的棘层松解。在其间隙中可见一个或几个角化不良或坏死的细胞,即变性的角质形成细胞。这种细胞核固缩,胞质嗜酸性玻璃样变,称为“干尸化细胞”(mummified cell),常紧密地与一个或几个卫星状分布的淋巴细胞相邻,称为“卫星样细胞坏死”(satellite cell necrosis),现称卫星状细胞,具有特异的诊断学意义。表皮基底细胞灶性空泡和液化变性。真皮乳头和表皮真皮交界处散在的弥漫性单核细胞浸润,主要为淋巴细胞,少数为组织细胞。血管周围有淋巴细胞浸润。毛囊部可见与表皮相似的变化(图3-17-15)。
慢性期早期的皮肤组织学改变与扁平苔藓相似,如角化过度、棘层肥厚,表皮中有类似胶样小体的嗜酸性角质形成细胞,表皮与真皮交界处有锯齿样改变,也可出现裂隙。基底细胞层空泡化,表皮内有或无卫星状细胞坏死,真皮上部有带状淋巴细胞浸润。晚期硬化阶段,表皮萎缩,真皮增厚,胶原束玻璃样变并延伸至皮下组织,毛囊、汗腺萎缩。
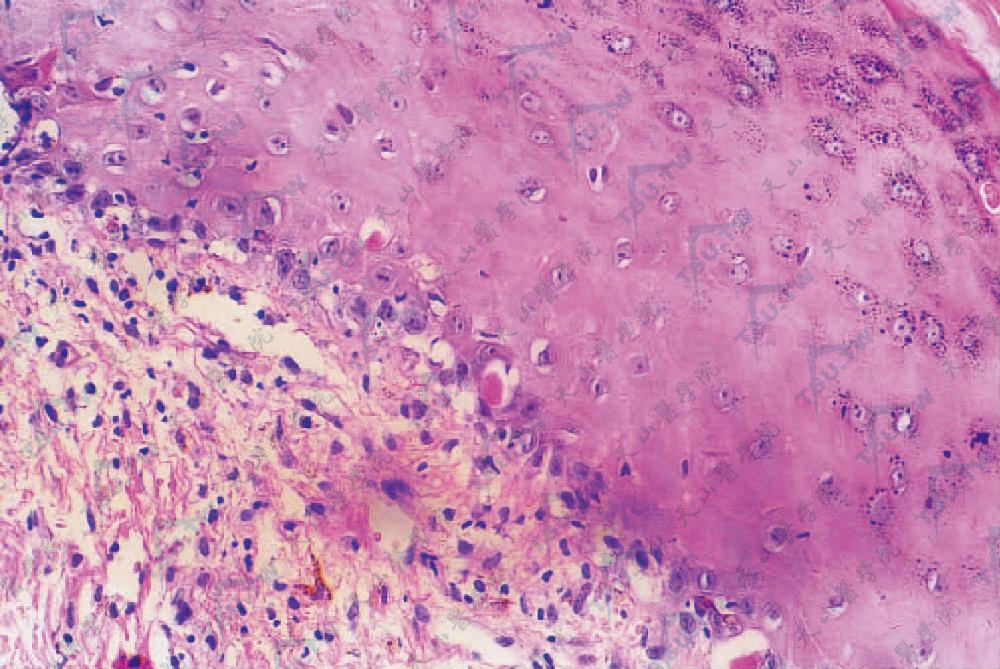
表皮角化过度,棘层肥厚,基底细胞液化变性,见胶样小体
真皮上层散在淋巴细胞、组织细胞、载色素细胞,呈带状浸润,见表皮下裂隙(HE染色×400)
免疫荧光检查,显示基底膜带有IgM沉积,急性期约39%,慢性期约86%。此外在真皮血管壁上可见IgM和C3的沉积。
超微结构观察,表皮内有淋巴细胞外移,淋巴细胞内含有显著的核仁,胞质内有丰富的核糖体和线粒体。基底层和棘层出现明显的裂隙,浸润的淋巴细胞胞质延长,呈伪足样,偶与邻近变性的角质形成细胞紧密相接。变性角质形成细胞桥粒消失,胞质内充满聚集的张力原纤维。
诊断及鉴别
移植后发生急慢性皮疹,组织学上见“卫星样细胞坏死”,是诊断本病的主要依据。因移植物抗宿主病的皮疹可与许多皮肤病相似,但不可轻率地把移植后的所有皮疹均考虑为移植物抗宿主病。临床上需要与急性移植物抗宿主病鉴别的有其他原因引起的TEN、剥脱性皮炎、药疹、病毒疹(如麻疹和巨细胞病毒疹)、细菌感染(如猩红热)、组织细胞增生症X、脂溢性皮炎等。
与慢性移植物抗宿主病相鉴别的有扁平苔藓、硬皮病、皮肤异色症等。也要与放射治疗引起的皮炎、早期蕈样肉芽肿以及其他的胶原血管病相鉴别。
预防及治疗
防治移植物抗宿主病的发生重要的是在于预防,尽量减少移植物抗宿主病的危险因素是最重要的措施。对免疫缺陷或免疫抑制者输血及血制品时,要先将血液或血制品经过放射线照射后再应用。此外,对骨髓移植者用抗淋巴细胞血清或抗胸腺细胞球蛋白或血清,有一定的预防作用。
全身使用糖皮质激素及免疫抑制剂仍是治疗GVHD的传统方法。急性GVHD标准治疗为甲泼尼龙联合局部支持治疗。慢性GVHD治疗为联合使用泼尼松和环孢素A、甲氨蝶呤等免疫抑制剂。近几年来一些新的免疫抑制剂如霉酚酸酯(MMF)、他克莫司(tacrolimus)、西罗莫司被广泛运用于治疗GVHD并取得较满意疗效;一些单克隆抗体如英利昔单抗(Infliximab)、CD52单抗正在试用。
光疗包括UVB、PUVA以及体外光照免疫疗法(ECP)等,为最近几年研究较多的非药物性治疗方法。ECP是通过血液透析采集单个核细胞,利用紫外线A和补骨脂素的生物学效应进行处理,然后回输的新的治疗手段。
