副银屑病也称类银屑病,是一组原因不明的以红斑、丘疹、浸润为特征的慢性鳞屑性炎症性皮肤病,一般无自觉症状或轻度瘙痒,不易治愈,好发于青壮年,以男性多,其临床表现与银屑病相似,故称副银屑病。
病因及发病机制
未明。小斑块型副银屑病在皮损中炎症性浸润细胞主要是CD4+T淋巴细胞及少量CD4+淋巴细胞。表皮及真皮中朗格汉斯细胞增加,推测发病同免疫学有关。大斑块型副银屑病在皮损中表皮广泛表达HLA-DR,单克隆T细胞受体基因重排检测与蕈样肉芽肿相同。急性痘疮样苔藓样糠疹病理变化为淋巴细胞性血管炎改变。直接免疫荧光检查,发现真皮乳头的血管壁及表皮真皮交界处有IgM及C3沉积,推测表皮及真皮的改变为继发性改变,并认为本病可能是由于机体对某感染性病原体引起超敏反应的一种血管炎性免疫复合物疾病。患者用抗生素及免疫抑制剂治疗有效也支持这种观点,但未能证实分离出细菌、病毒或弓形虫等致病物。
临床症状
本病在1902年由Brocq命名,副银屑病分为点滴状、斑块状和苔藓样三型。1950~1970年间,副银屑病主要分为两型:苔藓样糠疹和斑块状副银屑病,并认为斑块型可发展成为蕈样肉芽肿。1981年Lambert等把斑块型副银屑病分成大斑块型和小斑块型副银屑病。目前,根据临床表现将副银屑病分为点滴型、斑块型、苔藓样型和痘疮样型四种类型。有人认为斑块型副银屑病和苔藓样型副银屑病实际上是一个类型,因两者可互相转化并均可演变成为蕈样肉芽肿。
点滴型副银屑病
(parapsoriasis guttata):本病又称慢性苔藓样糠疹(pityriasis lichenoides chronica),较为常见。病因不明,发病可能与感染有关,有些病例发疹前曾有上呼吸道感染或链球菌性咽炎史。推测抗体对一种感染因子(细菌或病毒)的过敏反应或免疫学反应所致。
皮损为多数淡红色或红褐色针头至豌豆大小的丘疹、斑丘疹,互不融合。初发为丘疹,颜色较鲜红、光滑、微有浸润,较久者色淡红,上覆少量不易剥掉的细薄鳞屑,用力刮除鳞屑后无点状出血现象。以后丘疹变平,炎症逐渐消退,留有灰白色鳞屑性斑疹。皮损隐匿出现,圆形或椭圆形,直径3-10mm。皮损主要发生于躯干两侧、四肢、颈部等处,尤以屈侧为多。一般不发于头、面、掌跖及黏膜,或偶见累及这些部位。皮疹长期存在,几乎变化不大,单个损害经过4~6周或数月可自然消退,留有暂时性色素减退斑,一般不遗留萎缩性瘢痕。但新皮损可陆续出现。因此,常可见到新旧皮损同时存在的多形性表现。病程缓慢,约经数月或1年后可自愈,但亦有数年不愈者。常好发于青少年或青春期开始发疹,男性患者较多,男女之比为3:2。发病无地区性差异,有些病人夏天以红色微有浸润的丘疹多些,而冬天以鳞屑性斑疹明显些。一般不引起自觉症状,也不影响健康。
苔藓样型副银屑病
(lichenoid parapsoriasis)本病又称网状副银屑病(parapsoriasis retiformis)、杂色性副银屑病(parapsoriasis variegata)、苔藓样网状副银屑病(lichenoid and retiform parapsoriasis)。此型较少见。皮损主要为红色至棕红色类似扁平苔藓的粟粒大扁平丘疹,表面覆盖细薄鳞屑,丛集成网状斑片或斑马线样带状分布,伴毛细血管扩张,可有明显点状皮肤萎缩与血管萎缩性皮肤异色症样改变。好发于颈部两侧、躯干、四肢近端及乳房处,有时甚至可泛发全身,但颜面、掌跖及黏膜极少侵犯。无自觉症状或轻度瘙痒。病程慢性,不易自愈,如经数年或更长时间后有剧痒发生,可能是将演变为蕈样肉芽肿的先兆,一旦变为蕈样肉芽肿则痒又减轻或消失。也有发生剧痒若干年后而不演变为蕈样肉芽肿者。有人否认此型的存在,认为所报道的病例不过是早期蕈样肉芽肿或非典型的扁平苔藓或点滴型副银屑病之变型。近来有人将此型归于大斑型副银屑病中网状亚型而不再单独另立一型。
斑块型副银屑病
(parapsoriasis en plaques):斑块型副银屑病多见于中年人和老年人,发病年龄高峰在50~60岁,偶尔见于儿童,多见于男性,男女之比为3:1,世界各地及各种族均可发病。此型分为大斑块与小斑块型副银屑病。
1.大斑块型副银屑病(large-plaque parapsoriasis)
本病又称皮肤异色症样副银屑病(poikilodermatous parapsoriasis)、萎缩性副银屑病(atrophic parapsoriasis)。本病以慢性大的萎缩性红色斑块或斑片为特征。通常位于躯干,约11%的病例可发展成为蕈样肉芽肿型皮肤T细胞性淋巴瘤。许多学者认为本病是蕈样肉芽肿的斑片或斑块期或前驱期,故又称蕈样前期副银屑病(premycotic parapsoriasis)。
本病损害为椭圆形或不规则形的斑片或很薄的斑块,边缘清楚,大小不等。通常直径在5~10cm或更大。无自觉症状或轻度瘙痒。皮损大小较稳定,数目可逐渐增多。好发于躯干、臀部及四肢的屈侧,女性乳房部易受累,浅棕红色或橙红色,表面覆盖少量细小鳞屑,呈卷烟纸样细小皱纹,伴有程度不等的表皮萎缩(下图)。损害有明显表皮萎缩、毛细血管扩张及斑驳状色素沉着三个症状时,此称皮肤异色症样副银屑病或血管萎缩性皮肤异色症样副银屑病(poikilioderma atrophicans vasculare parapsoriasis)。慢性进行性发展,经多年至数十年后可发展成为蕈样肉芽肿或恶性网状细胞增生症,尤其是斑片状损害中形成硬化区是不祥的预兆。
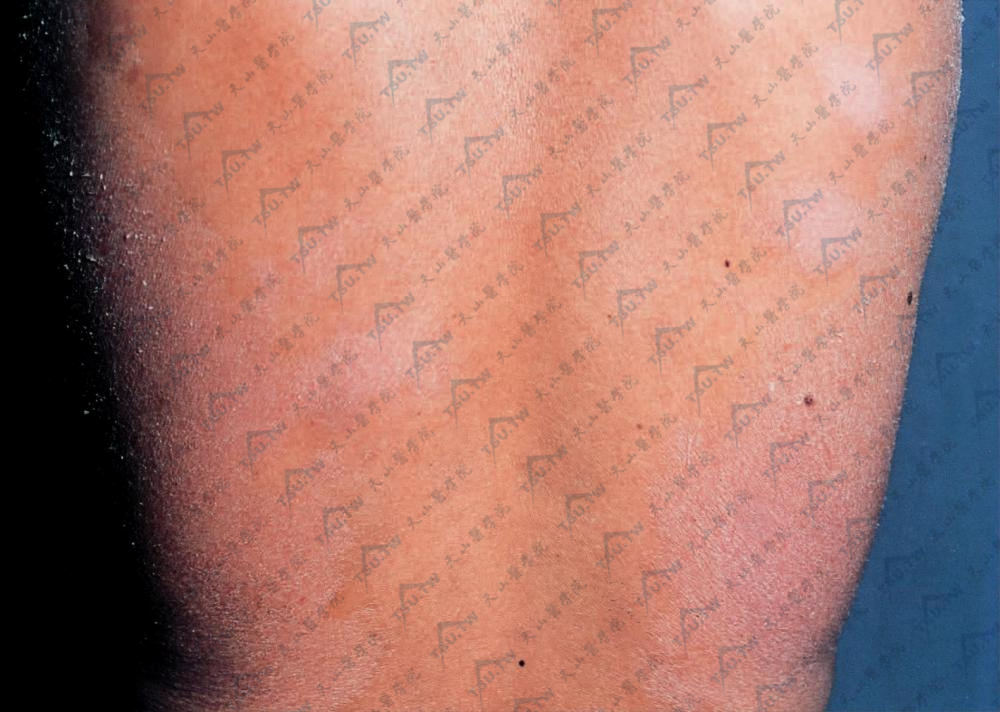
界限清楚的大片斑块,有轻度浸润,色淡红,上附着细薄鳞屑,相互融合,好发于躯干及四肢远端
2.小斑块型副银屑病(small plaque parapsoriasis):本病又称慢性浅表性鳞屑性皮炎(chronic superficial scaly dermatitis)、慢性浅表性皮炎(chronic superficial dermatitis)、持久性浅表皮炎(persistent superficial dermatitis)、持久性黄色红皮症(xanthoerythrodermia perstans)。本病为无症状性持久性小的鳞屑性斑片或斑块的良性慢性炎症性皮肤病。有作者认为本病属湿疹皮炎类疾病。
小斑块性副银屑病的皮损通常隐袭性出现,表现为红色或淡黄色或色素减退性圆形、卵圆形或长条状散在的斑片或很薄的斑块,边界清楚,质地软,有蜡样光泽。表面覆盖中等量黏着性细薄鳞屑,直径为1~5cm,对称分布于躯干和四肢,沿着皮肤张力线排列。很少累及面部、掌跖。皮损在冬天比夏天更明显。无自觉症状或微痒,全身健康情况不受影响。指状皮病是本型的一变种,损害呈指印形状的斑片,好发于躯干,沿皮肤张力线排列,其长轴常超过5cm。因损害颜色为黄色或淡黄褐色,故又称持久性黄色红皮症。病程慢性,皮损除少数病人消退愈合外,多数为持久存在甚至终生不愈。皮损经日光或人工紫外线照射或适当的外用药治疗后可消退,停止治疗后可复发。本病不转变成为淋巴瘤。有些曾诊断为小斑块型副银屑病的病例,以后若皮损出现网状色素沉着和皮肤萎缩,则应归入大斑块型副银屑病。
(四)急性痘疮样苔藓样糠疹(pityriasis lichenoides at varioliformis acuta):本病又称痘疮样型副银屑病(parapsoriasis varioliformis)、Mucha-Habermann disease、急性点滴状副银屑病(acute guttate parapsoriasis)和急性苔藓样糠疹(acute pityriasis lichenoides),是一种起病急,好发于青少年,皮疹为鳞屑性红斑、丘疹、丘疱疹、水疱、坏死和结痂等多形性损害,愈后可留下痘疮样瘢痕为特征的自限性疾病(图3-19-17)。
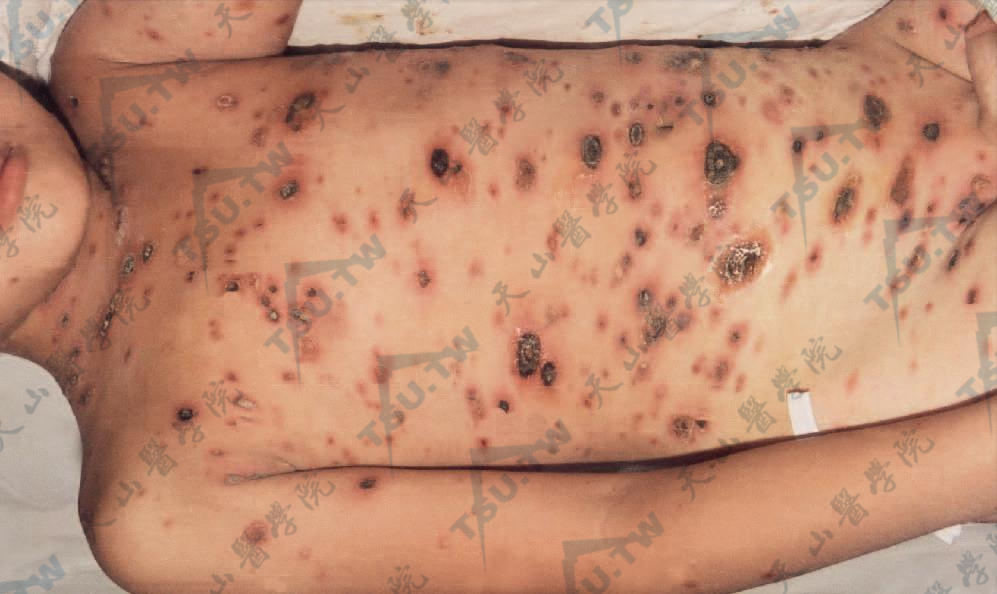
躯干、四肢分批出现淡红、红褐及红黑色豌豆大的圆形或椾圆形丘疹,有出血坏死及结痂,表面附有鳞屑或痂
本病少见。皮损形态为多形性,呈淡红或红褐色针头至豌豆大小的斑疹、丘疹、丘疱疹或水疱,圆形或椭圆形,中央易出血、坏死,暗红色或黑色结痂,而使症状如丘疹坏死性结核疹,表面覆盖鳞屑,有时可发生深在性水痘样水疱。皮损大都突然出现于躯干、四肢及腋部,屈侧多见,罕见于掌跖、面部和黏膜,也可泛发全身。皮损陆续成批出现,新老损害可同时存在。通常为密集或散在分布,互不融合,但也偶见部分皮损可融合为斑片状结痂。病程长短不一,可呈急性、亚急性或慢性经过,约经4周至半年而自然消退,有的亦可长达数年不愈。愈后留有色素沉着性光滑而微凹陷的萎缩性痘疮样瘢痕。预后良好,无恶变倾向。病人自觉症状不明显,有的病例在发疹前2~3天可伴有乏力、发热、头痛、咽痛、关节痛及淋巴结肿大等症状,一般不影响全身健康,但有文献报道本病有死亡病例发生。多见于青春期和青年男女,婴儿及老年人较少见。多见于男性。
组织病理
前三型副银屑病的组织学改变是相似的,皆显示为慢性炎症改变。但点滴型通常可见局灶性角化不全,轻度至中度棘层肥厚伴有表皮脊的轻度延长以及表皮水肿。苔藓样型于真皮上部偶见有带状浸润,甚至可侵及表皮,类似扁平苔藓,但有角化不全,可与扁平苔藓鉴别。大斑块型副银屑病淋巴细胞在表皮真皮界面浸润,并有亲表皮性。单个或聚集的淋巴细胞移入表皮,可合并轻度海绵形成,真皮乳头部可见淋巴细胞呈带状浸润。皮肤异色症样皮损显示表皮萎缩、血管扩张及较多噬黑素细胞。本病浸润的淋巴细胞形态学正常,表皮内无Pautrier微脓肿。免疫组化检查与早期蕈样肉芽肿相同。小斑块型副银屑病为慢性海绵形成性皮炎的一种类型,表皮灶性角化过度、角化不全、轻度海绵形成,淋巴细胞外移,轻度棘层肥厚。网篮状角质层的上方有淡红色浆液凝集的长条形碟状角化不全带,此为本病特征之一。真皮乳头部血管周围轻度淋巴细胞浸润,其形态为正常的CD4+细胞,未见亲表皮性异形细胞及Pautrier微脓肿。痘疮样型显东急性炎症和灶性坏死。在发疹初期,表皮细胞显示水肿变性,表皮内有水疱形成,可产生表皮坏死。真皮可见淋巴细胞性血管炎的变化。
诊断及鉴别
由于本病形态不一,病理又无特殊性改变,故有时鉴别诊断较为困难。若为慢性病程,有丘疹、红斑,伴有脱屑,而无自觉症状,为中青年患者,难以诊断为其他疾病时,应考虑为本病的可能。本病需与下列疾病相鉴别。
- 银屑病:鳞屑为银白色,较厚,刮除鳞屑可见点状出血,有痒感,虽可治愈,但易复发。
- 玫瑰糠疹:好发于躯干及四肢近心端,皮疹长轴方向与皮纹相一致,有不同程度瘙痒,病程一般短,不易复发。
- 扁平苔藓:损害为紫红色的多角形扁平丘疹,鳞屑少而紧贴,剧烈瘙痒,黏膜亦可被累。
- 蕈样肉芽肿浸润期:常为大的斑块状损害,浸润较著,自觉剧痒,常伴有消瘦、乏力及内脏损害。组织病理有特异性改变。
- 血管萎缩性皮肤异色症:好发于颈、胸及四肢,为局限性损害,皮肤有明显萎缩、毛细血管扩张和散在的色素沉着或色素减退的斑片。
- 丘疹坏死性结核疹:皮损好发于四肢伸侧,为绿豆至豌豆大丘疹、脓疱,鲜红或暗红色,部分中心坏死,覆暗褐色痂皮,痂下为浅溃疡,愈后留瘢痕。好侵犯青年。结核菌素试验阳性。
此外,本病需与二期梅毒、脂溢性皮炎、结核样型麻风、药疹、白细胞碎裂性血管炎、夏令水疱病相鉴别。
预防及治疗
本病无特效的治疗方法,治疗的效果也不理想。
(一)内用药治疗
- 维生素制剂:维生素D2开始每日5万U,口服,以后可增加至每日15万U。对某些病人有效。也可用维生素AD胶丸。使用期间应注意发生高钙血症。烟酰胺200~300mg,每日3次。维生素E、B族维生素(B1、B6、B12)、维生素C均可应用。
- 四环素或多西环素:用于急性痘疮样苔藓样糠疹,四环素0.25~0.5g,每日4次,口服,3~4周或直至皮损消退,病情稳定2周后逐渐减药至完全停药。对儿童患者应用红霉素治疗,有效后可减量维持数月。
- 糖皮质激素:对于较重的急性痘疮样苔藓样糠疹用泼尼松20~30mg/d或复方倍他米松(得宝松)1~2mL,深部肌肉注射,可在2~3周内有效控制病情严重的病例。
- 氨苯砜(DDS):50~100mg,每晚顿服,待皮疹消退后2周减药,每周减25mg至停药。应注意DDS易引起贫血及过敏等不良反应。与上叙3种药联合应用效果更好。
- 免疫抑制剂:一般只用于严重病例又对糖皮质激素治疗无效者。治疗期间,定期检测患者的血象和肝肾功能等指标,密切观察不良反应。① 甲氨蝶呤(MTX):一般小剂量开始,2.5~5mg,每12小时1次,每周连续用3次,有效。② 环孢素A(CyA):100mg,每日2次。
- 雷公藤多苷片或昆明山海棠片:雷公藤多苷片20mg,每日2~3次,或用昆明山海棠3片,用于治疗严重的病例。育龄妇女要慎用雷公藤,用药时间不能过长,以免致不可逆的停经。
- 其他:抗组胺药、硫代硫酸钠亦可应用。可用维胺脂25mg,每日3次,或异维A酸10mg,每日1~2次。
(二)外用治疗:可根据不同皮损分别选用5%硫磺水杨酸软膏、10%尿素软膏、维A酸软膏、糖皮质激素软膏或霜剂,各种焦油制剂软膏、维生素E霜及护肤霜等。局部外用氮芥(50mL的蒸馏水中加氮芥10mg)治疗皮肤异色症型副银屑病。
(三)物理疗法:光化学疗法(PUVA)、UVB光治疗或窄谱UVB照射,3~4次/周,有疗效,或可选用自然紫外线照射。有时需要维持治疗。
(四)沐浴疗法:硫磺浴、矿泉浴及糠麸浴等亦可配合应用。
