应用解剖
选择性贲门周围血管离断术范围如图11-1-76所示。
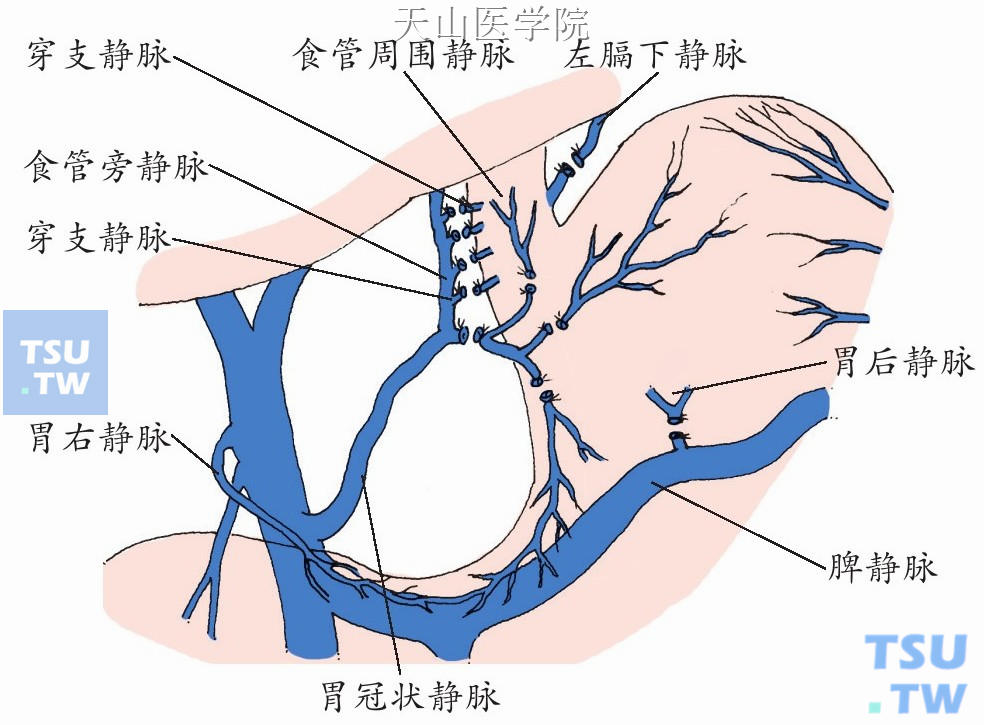
图11-1-76 选择性贲门周围血管离断术范围示意图
此术式要求:①保留胃左静脉的主干和它的食管支(食管旁静脉),而逐一离断食管旁静脉进入食管下段的穿支静脉;②保留胃左静脉主干,而离断胃左静脉的胃支和它进入胃壁的分支,这样既能达到彻底断流的目的,又不过多地破坏门奇静脉之间的自发性分流,能降低门静脉的压力;同时附加大网膜覆盖后腹膜,建立更多的门体交通支,从而在一定程度上降低门静脉压力和缓解胃的淤血状态。
手术指征 术前准备 麻醉
同“非选择性贲门周围血管离断术”。
体位
仰卧位,右肩背垫高10cm。
手术步骤
上腹正中切口或左上腹直肌切口,或左上腹“L”形切口。
为保留大网膜的血供,用做大网膜包肾和避免损伤横结肠,可自弓内离断胃大弯侧网膜上的血管(图11-1-77),包括胃网膜左动(静)脉和所有胃短血管,保留胃网膜右动(静)脉。
图11-1-77 弓内离断胃大弯侧网膜上的血管
离断胃左静脉的胃支和进入胃壁的分支:将胃小弯拉向左前方即可显露胃胰襞,其中可触摸到胃左动脉的搏动,这是胃左动(静)脉的解剖学标志(图11-1-78)。切开胃胰襞可显露胃左静脉主干,沿胃左静脉主干向左前下方分离可显露胃左静脉的胃支。笔者多不主张解剖胃胰襞,以减少损伤。
图11-1-78 显露胃胰襞,是胃左动静脉的解剖学标志
以手指钝性分离胃左动(静)脉的胃支(图11-1-79)。
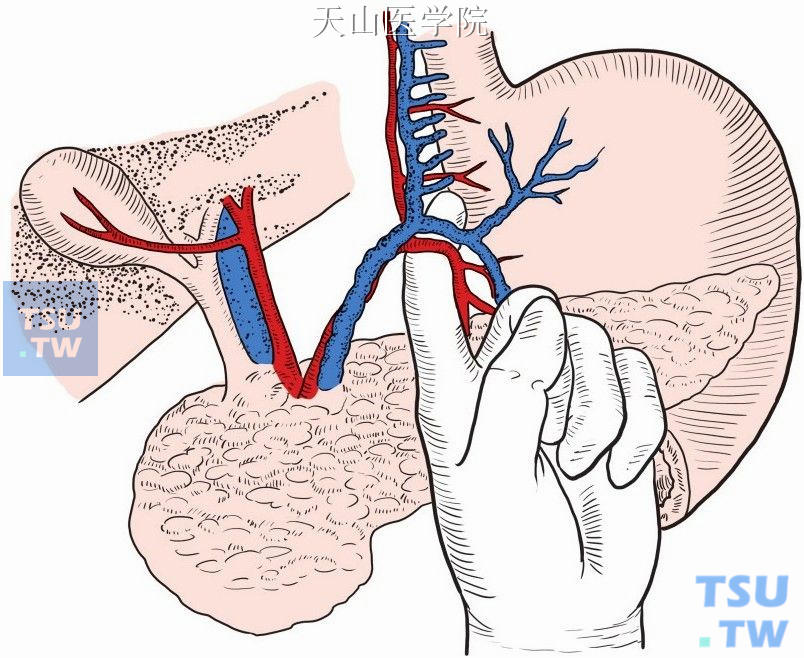
图11-1-79
靠近胃小弯的右侧壁分离、切断、结扎胃左静脉的胃支及伴行的胃左动脉分支(图11-1-80、图11-1-81)。
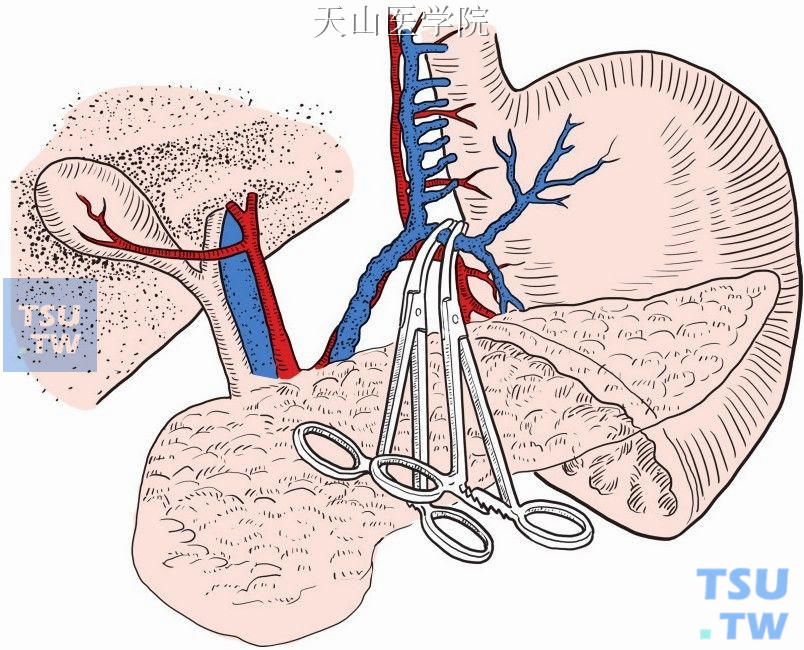
图11-1-80 切断结扎胃左静脉的胃支
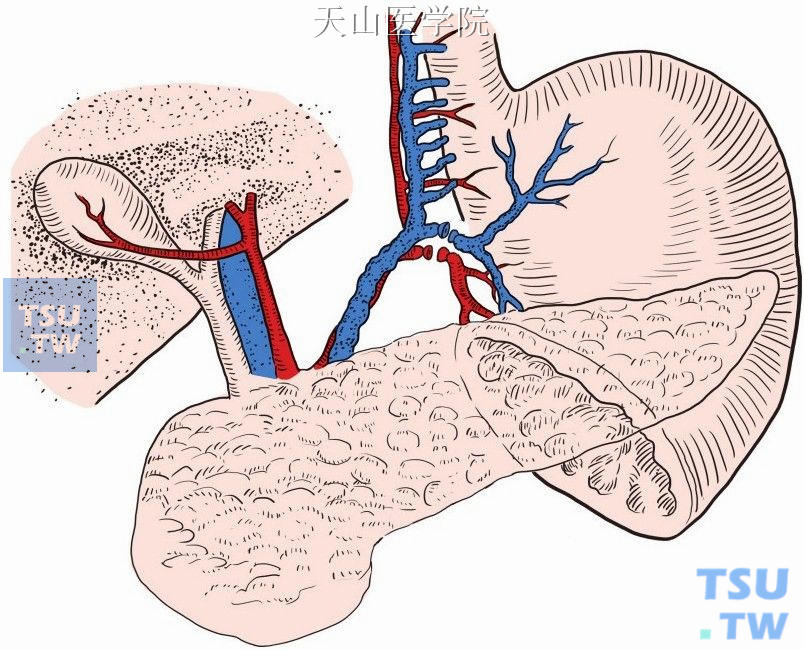
图11-1-81 切断结扎胃左动脉分支
逐一切断、结扎胃支进入胃壁的分支(图11-1-82、图11-1-83)。注意保护胃左动(静)脉主干,以免损伤可能存在的迷走肝左动脉。
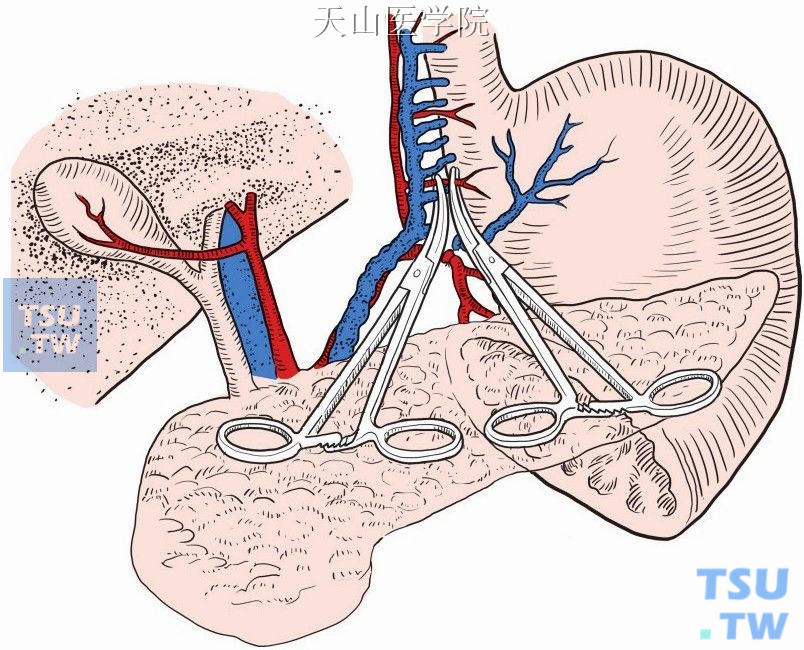
图11-1-82 切断结扎胃支进入胃壁的分支(一)
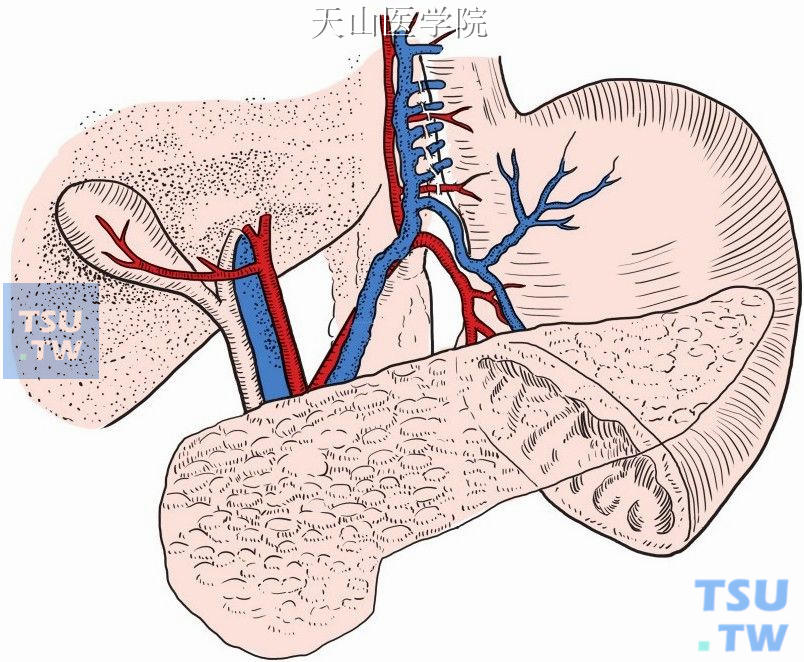
图11-1-83 切断结扎胃支进入胃壁的分支(二)
胃冠状静脉和食管旁静脉增粗迂曲、怒张(图11-1-84)。若胃小弯侧和食管下端的右侧组织极度增厚,为防止术中大出血,此时可用无创伤的血管钳(Satinsky)或肠钳暂时阻断胃胰襞内的血管,其中包含极度增粗的胃左动(静)脉,再逐步切断和结扎粗大的血管。
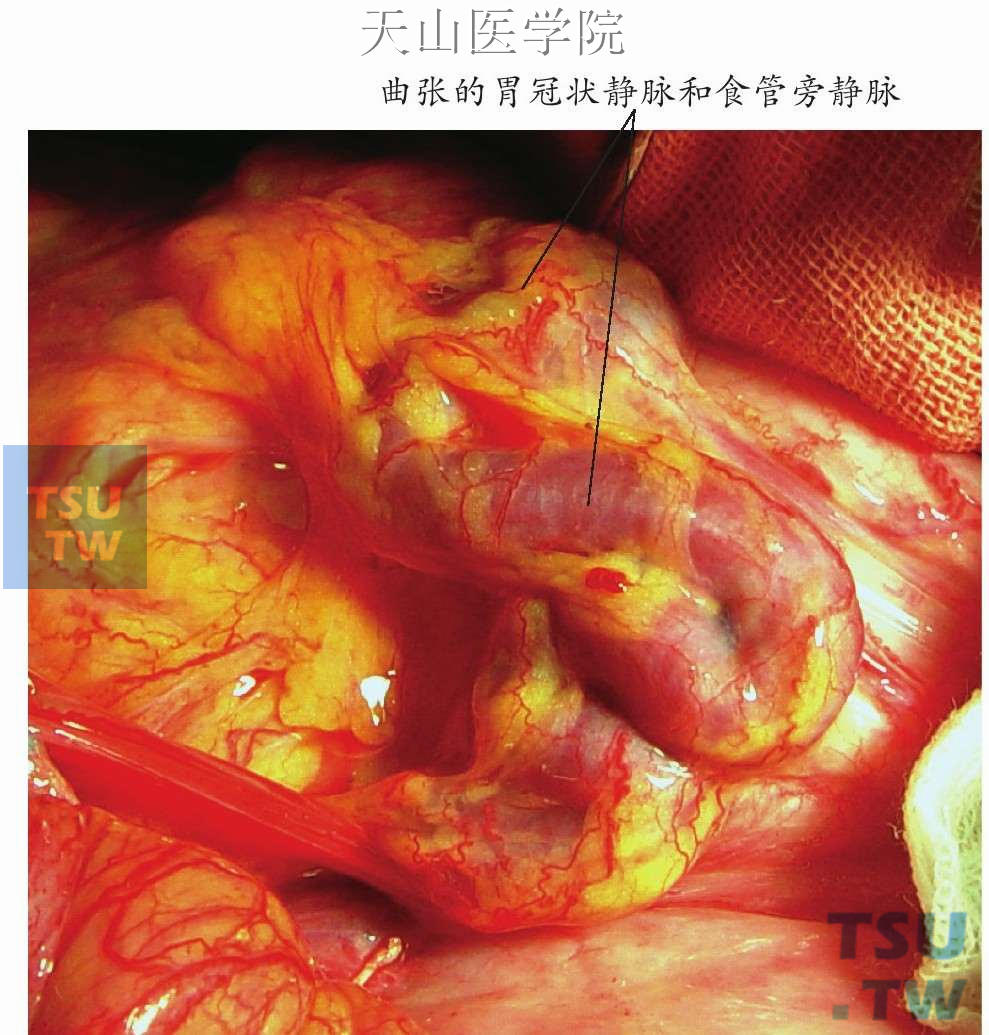
图11-1-84 胃冠状静脉和食管旁静脉曲张
以纱布带向左前下方牵拉贲门和食管下端,长弯血管钳钳夹胃左动(静)脉胃支的断端,并向右前下方牵拉,使胃左动(静)脉的胃支起始部与贲门食管下端向两侧分离,以显露和离断两者之间的穿支静脉(图11-1-85)。
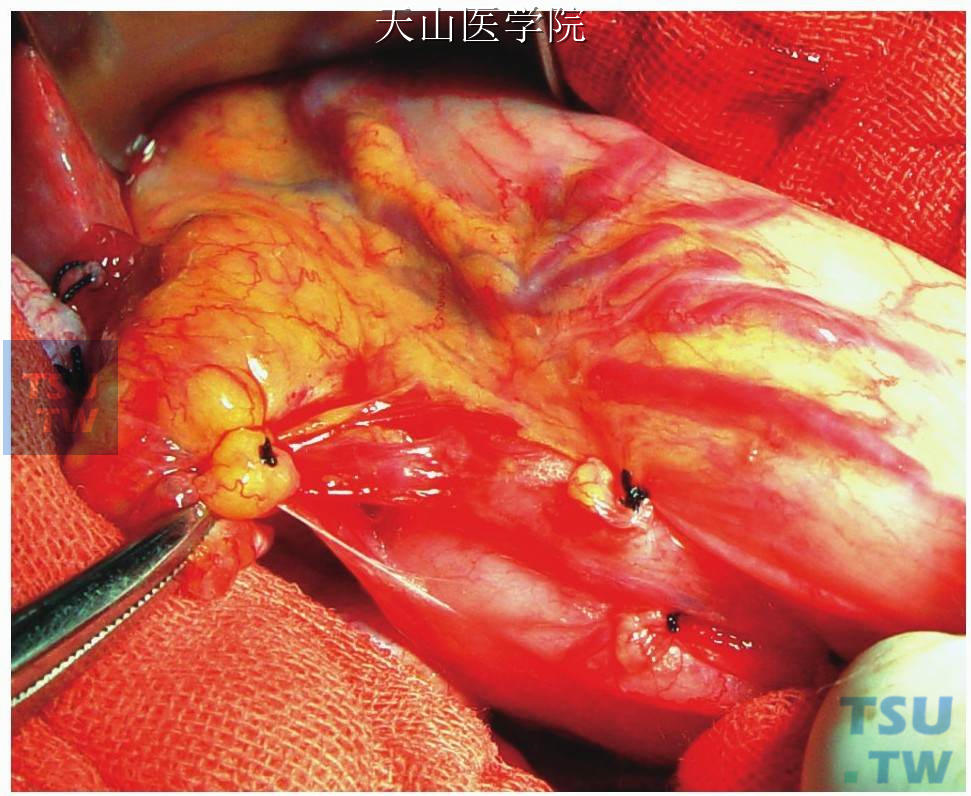
图11-1-85 长弯血管钳钳夹胃左动(静)脉胃支的断端,向右前下方牵拉
离断胃左静脉进入胃壁的穿支静脉(图11-1-86、图11-1-87)在分离时要保持小网膜与胃的紧张度,分离、钳夹、切断穿支静脉均应紧贴胃壁进行,离断时不宜过大,否则会造成结扎不牢和伤及胃壁。
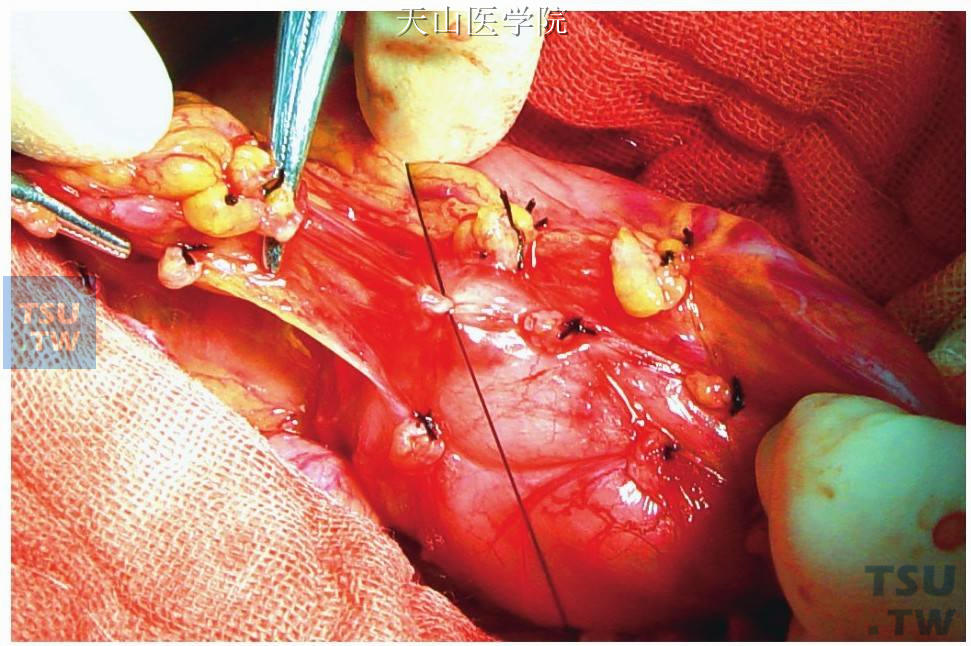
图11-1-86 紧贴胃壁分离穿支静脉
紧贴胃壁向左侧用尖头弯血管钳一束一束地分别钳夹、切断、结扎胃左静脉的胃支进入胃壁的穿支静脉。
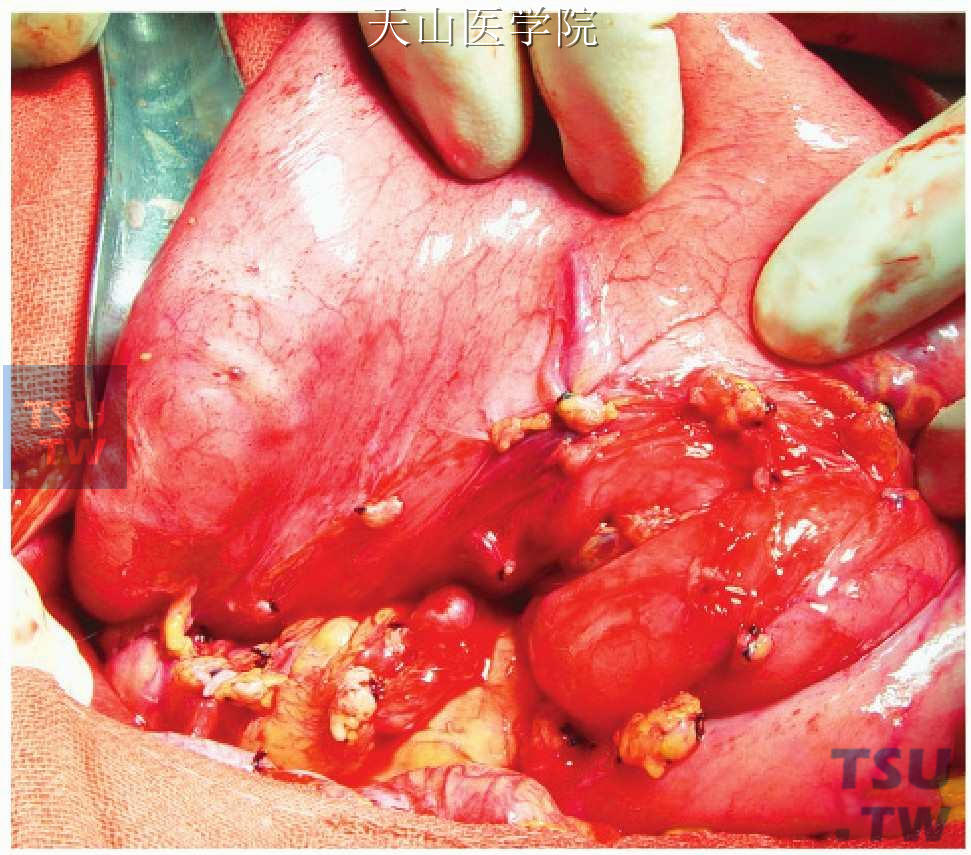
图11-1-87 离断胃左静脉进入胃壁的穿支静脉
切开食管贲门前浆膜,显露穿支静脉(图11-1-88)。
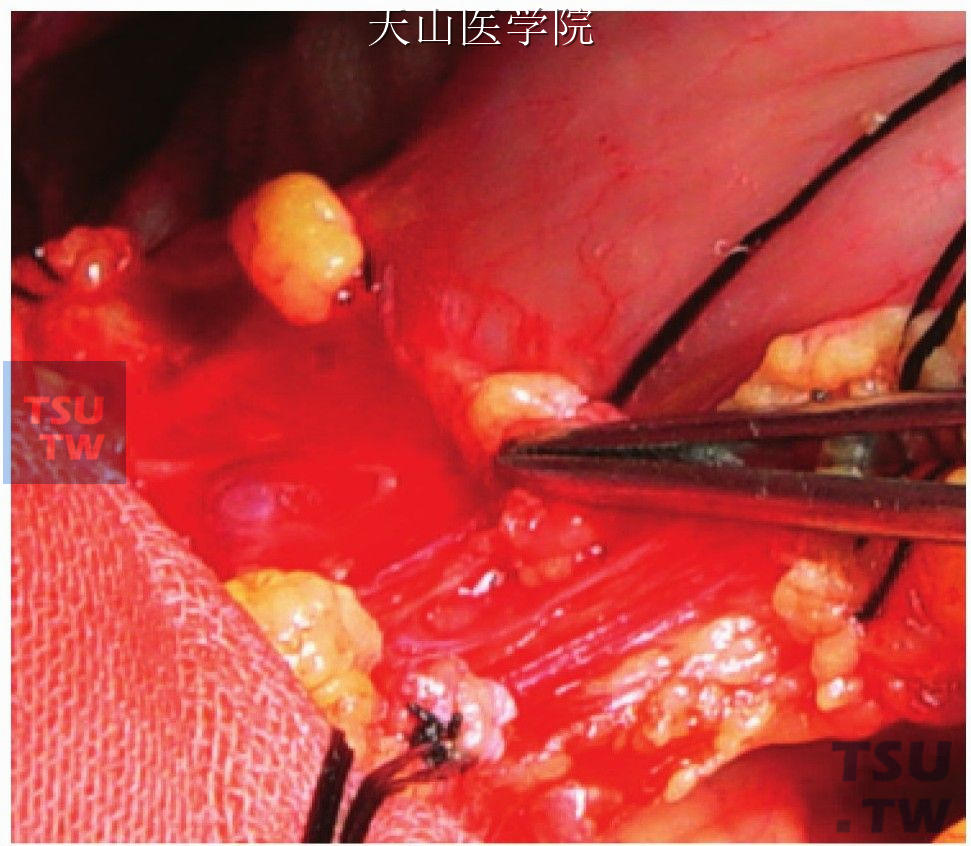
图11-1-88
宜小块组织钳夹食管旁静脉进入胃壁的穿支静脉,边切断边结扎,贯穿缝扎出血组织(图11-1-89)。
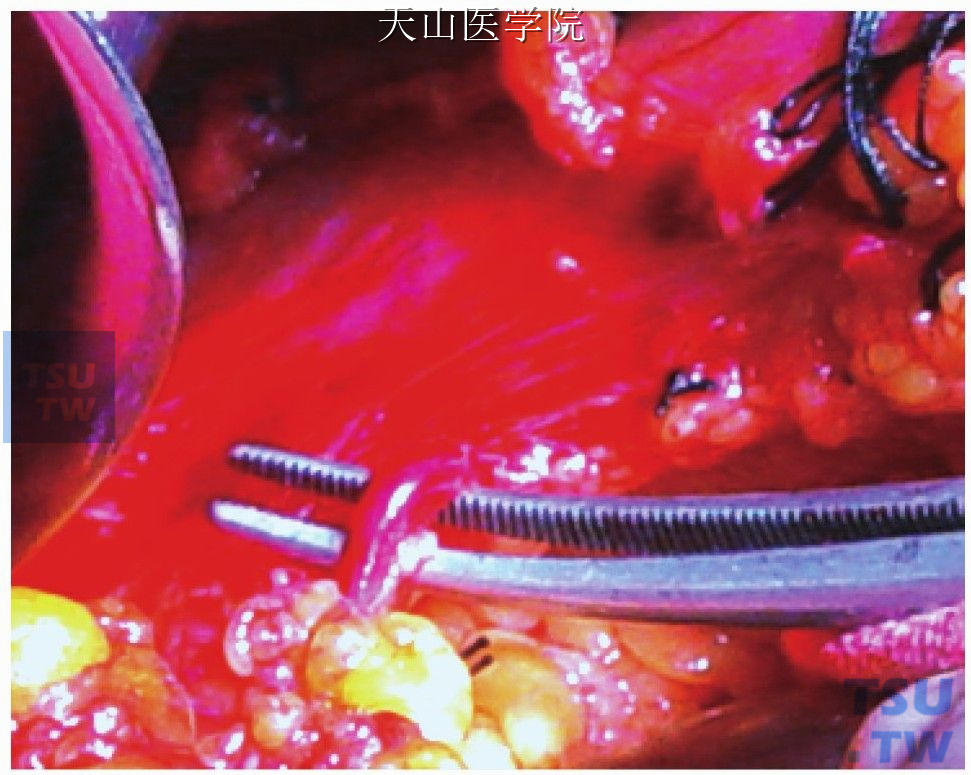
图11-1-89 分离胃壁的穿支静脉
离断食管旁静脉进入食管下段的穿支静脉,用湿纱布垫向右侧轻轻推开食管旁静脉主干,即可显露出食管旁静脉进入食管下段的穿支静脉,将其离断,并缝扎断端(图11-1-90)。
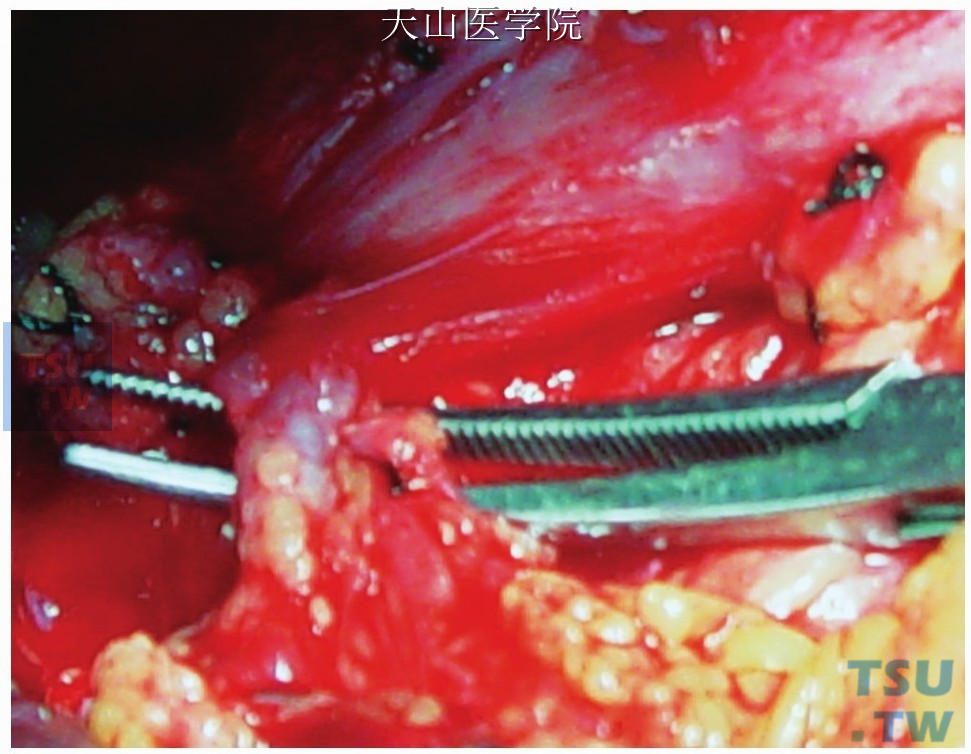
图11-1-90 显露食管旁静脉进入食管下段的穿支静脉
离断上述血管时坚持一束一束小块分离的原则,钳夹不宜过深,以防损伤食管肌层和粘膜,引起食管穿孔(图11-1-91)。
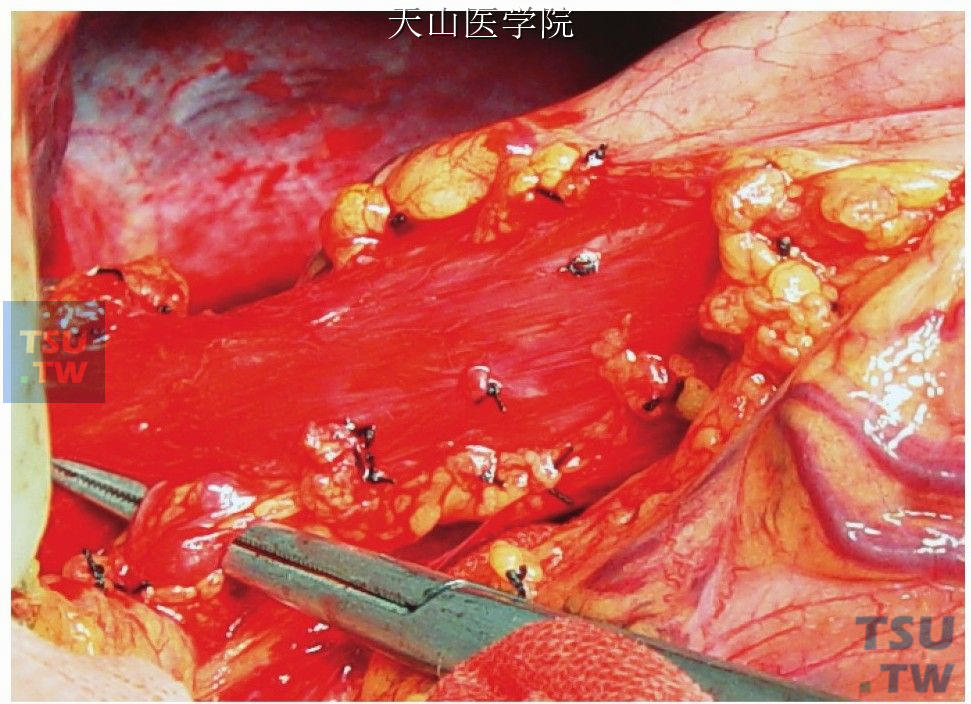
图11-1-91 离断时坚持小块分离结扎的原则,钳夹不宜过深
粗如小指的高位穿支静脉,务必将其离断。在靠近食管裂孔处往往有1~2支较粗的穿支静脉进入食管下端,我们将其称为高位的穿支静脉,这是引起食管静脉曲张和破裂出血的主要输入的静脉,应务必将其离断(图11-1-92)。
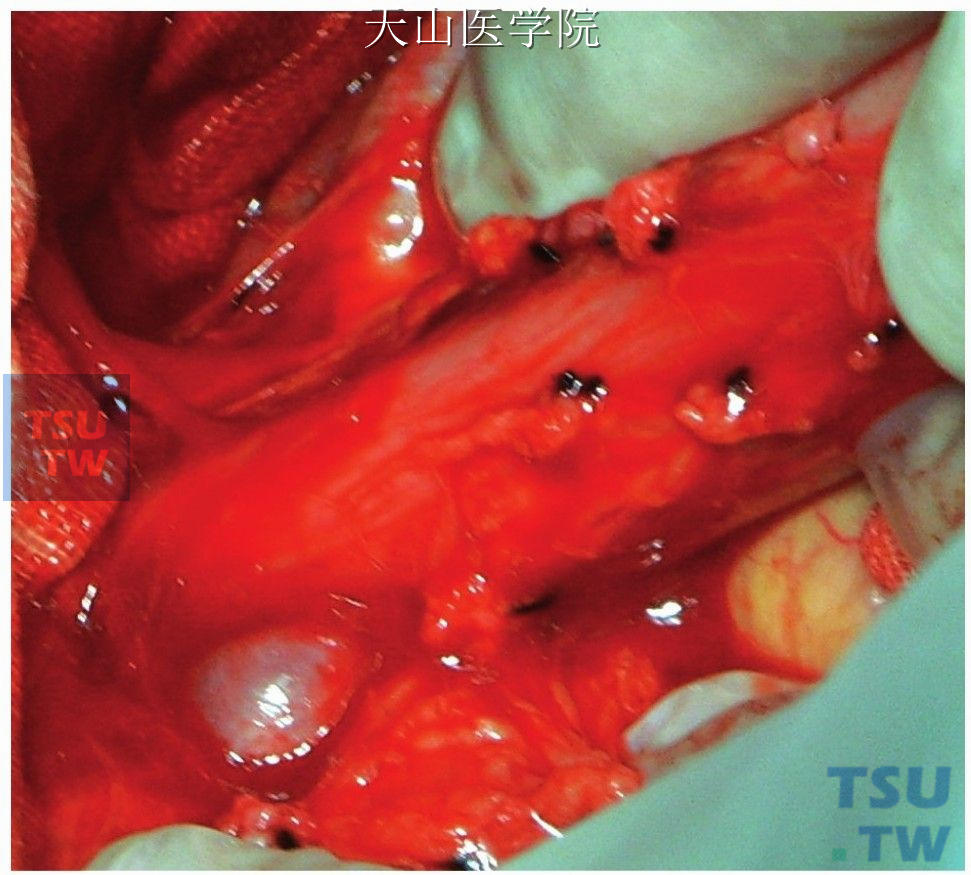
图11-1-92 高位穿支静脉,务必将其离断
用尖细的长弯血管钳从两者之间夹层的疏松组织进钳,略将血管钳尖端撑开,以扩大食管旁静脉与食管壁之间的距离,然后紧靠食管壁用尖头弯血管钳从下向上分层,一束一束地分别钳夹、切断、结扎穿支静脉(图11-1-93)。
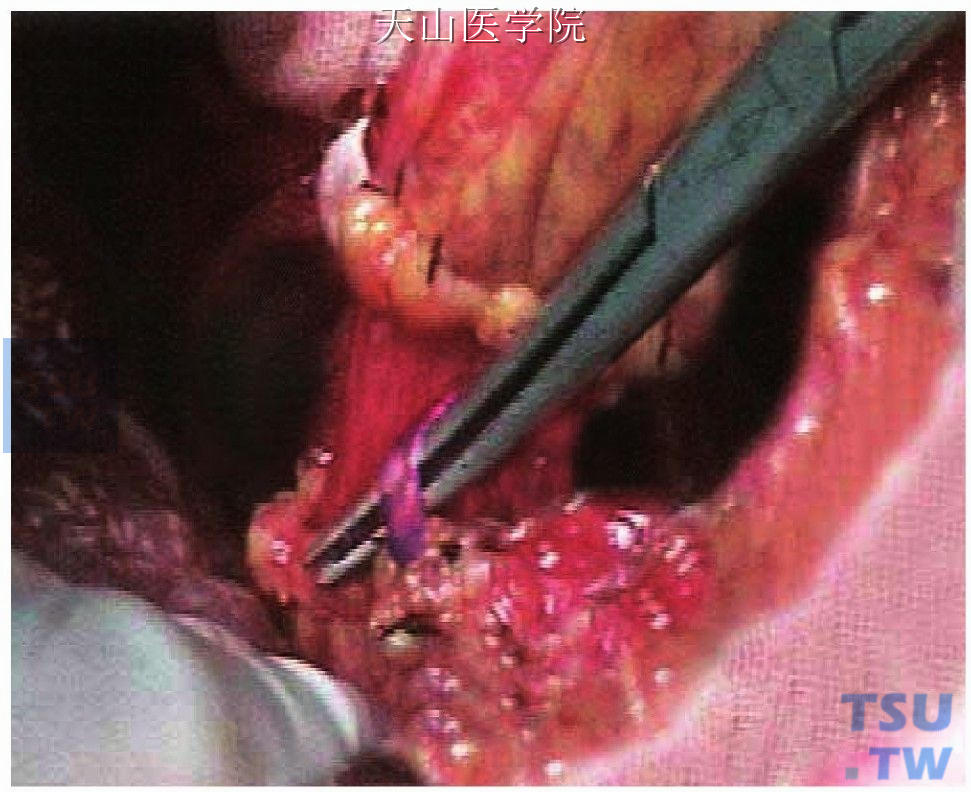
图11-1-93 游离穿支静脉
有5~10支穿支静脉,同时离断胃裸区和食管下端后壁的疏松组织及侧支血管(图11-1-94)。
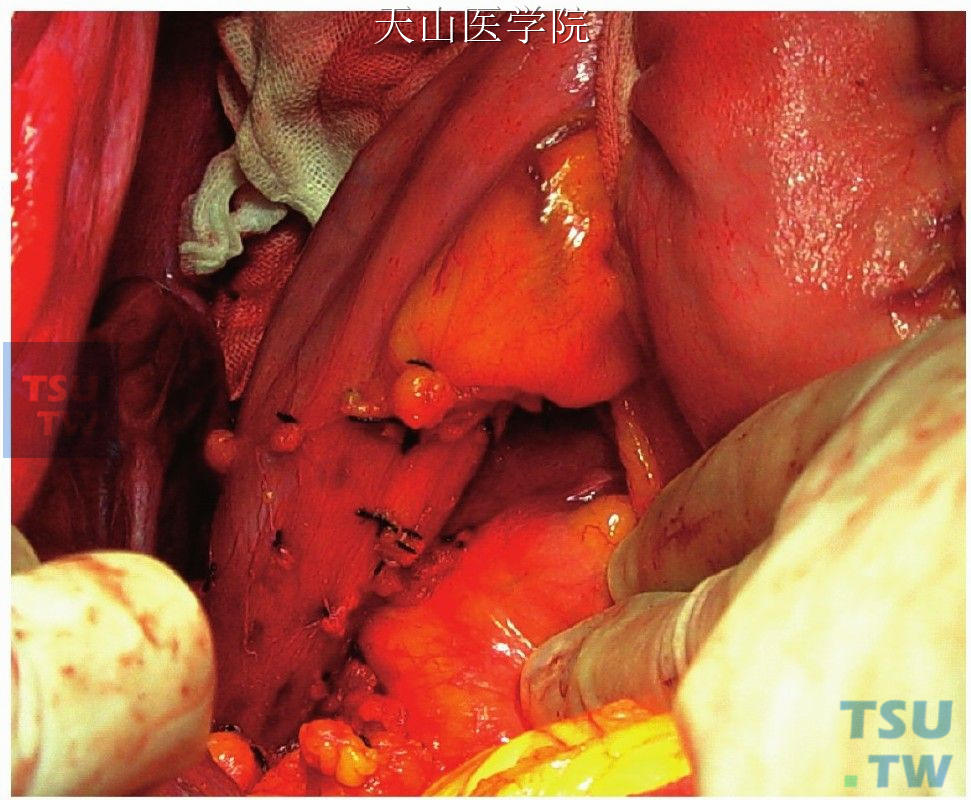
图11-1-94 离断胃裸区和食管下端后壁的疏松组织及侧支血管
显露离断高位穿支静脉(图11-1-95)。
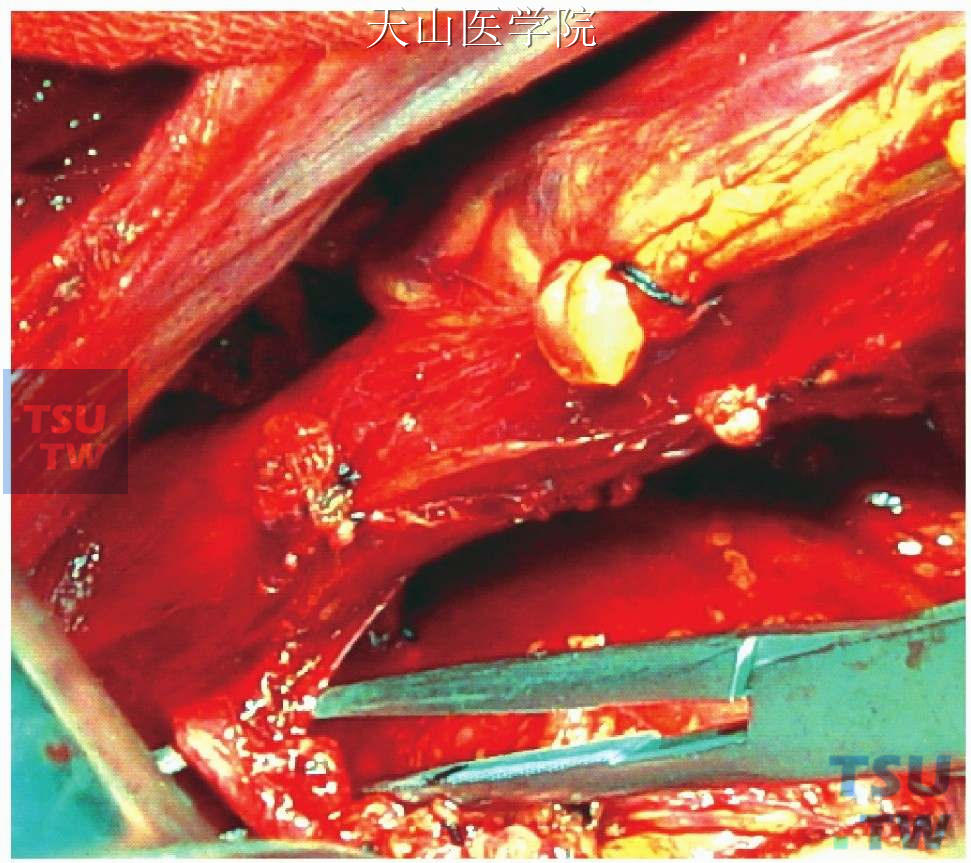
图11-1-95
食管下端需游离5~10cm的范围,直至食管裂孔处(图11-1-96)。
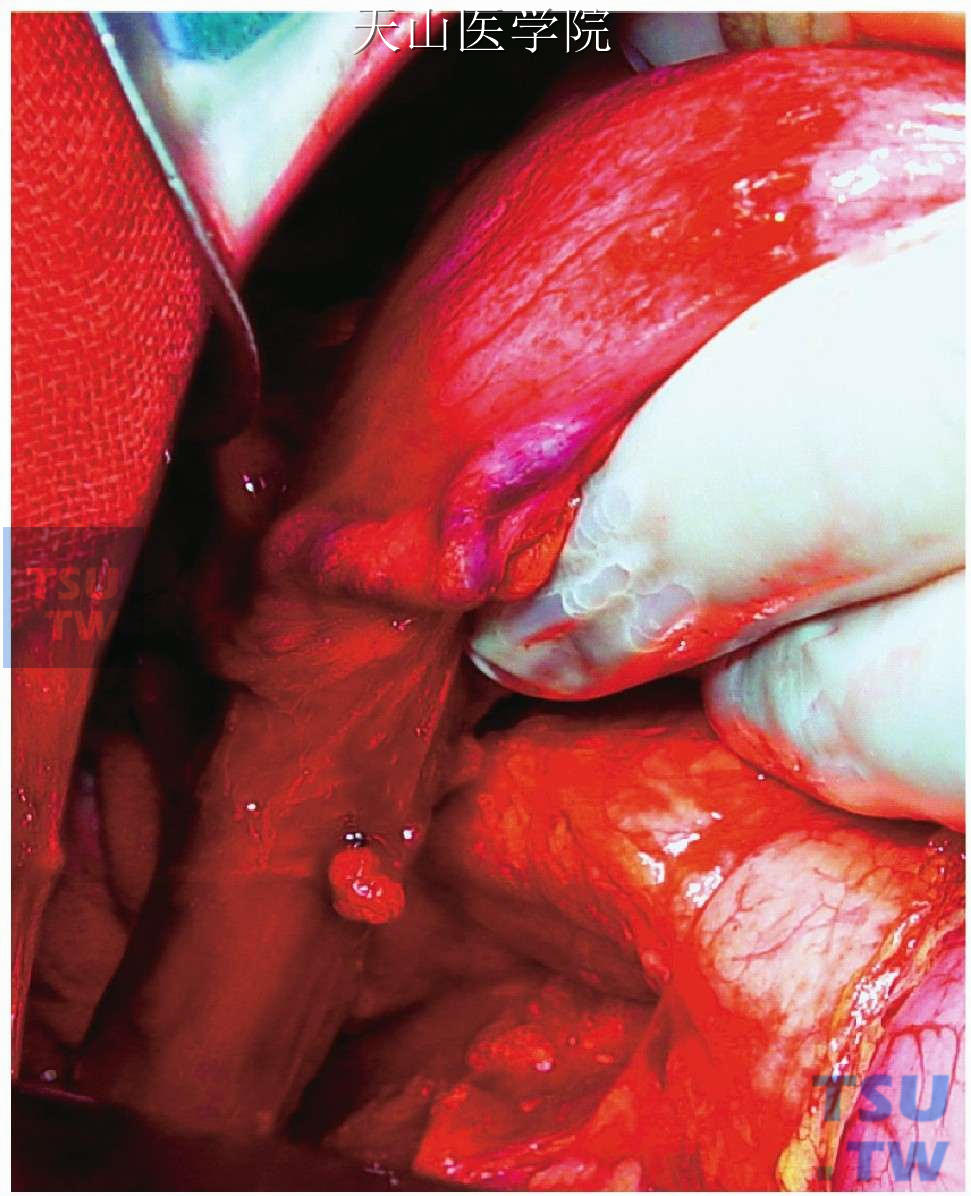
图11-1-96 食管下端游离
为了维持机体的自发性分流,应注意勿损伤和缝扎食管旁静脉(胃左静脉)(图11-1-97)。食管周围静脉紧贴食管壁,垂直状平行分布于食管下端,从胃底向上行走,经食管裂孔进入胸腔。
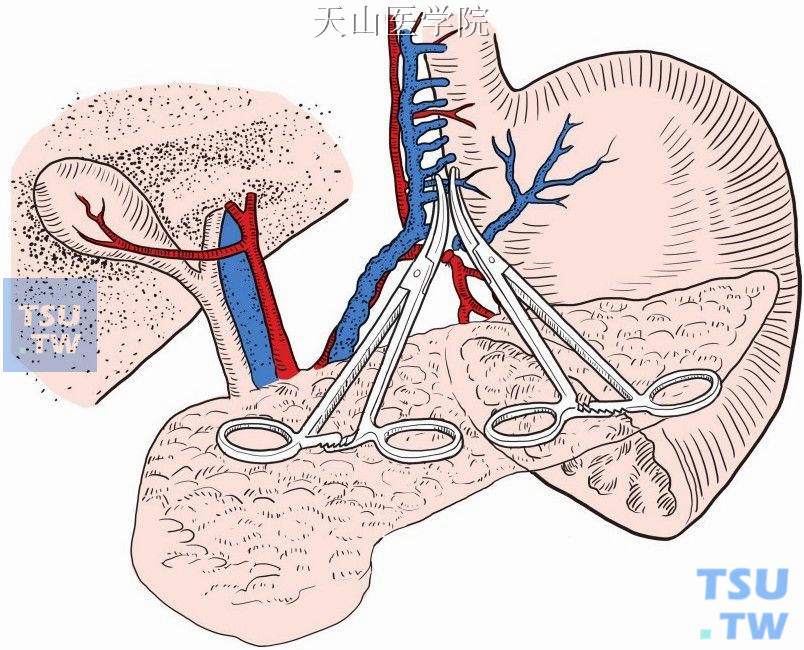
图11-1-97 勿损伤和缝扎食管旁静脉
剪开膈下食管前浆膜,分离出贲门,用细纱条或导尿管将贲门向左下方牵拉(图11-1-98)。为了充分显露食管裂孔,不一定要保留迷走神经干。
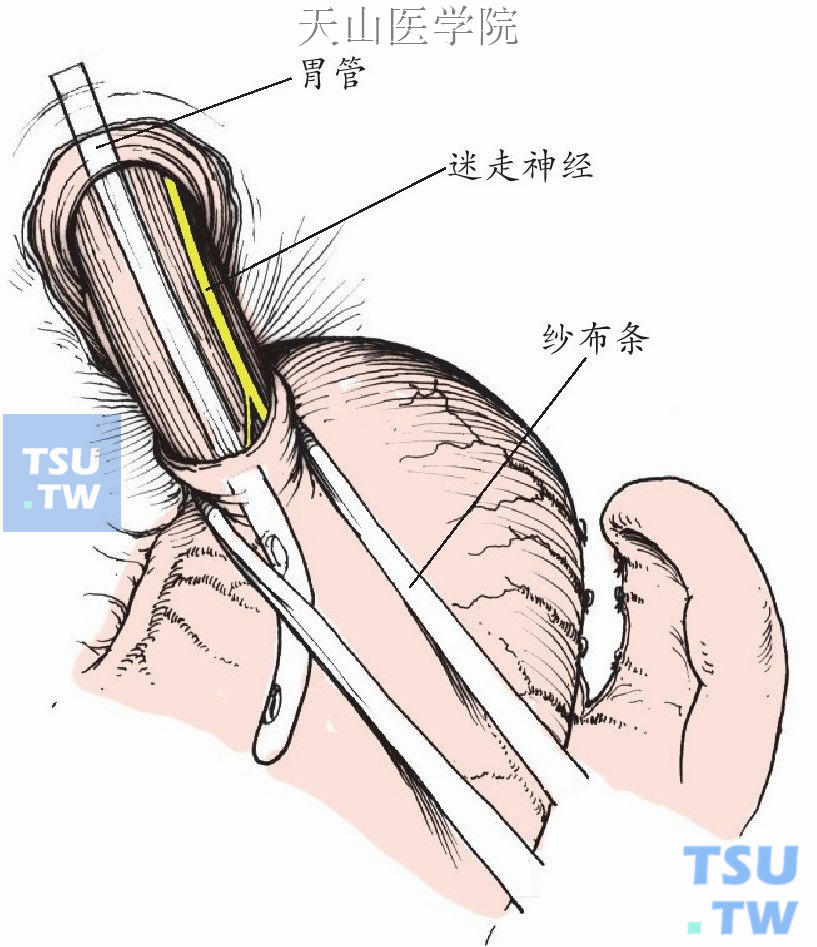
图11-1-98 剪开膈下食管前浆膜,分离出贲门向左下方牵拉
沿下段食管壁的右侧缘,逐一离断垂直进入食管壁的穿支静脉(图11-1-99)。多数病人在食管裂孔附近、紧贴膈肌下方有1~2支粗大的高位穿支静脉进入食管肌层,务必将其离断。食管下段至少游离6cm以上,以达到食管裂孔处为准。
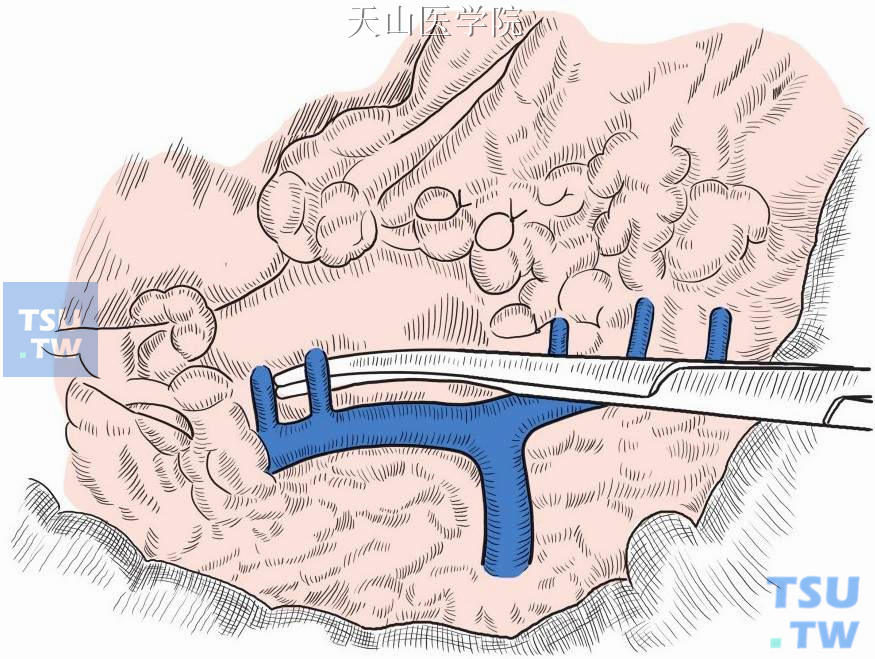
图11-1-99 逐一离断垂直进入食管壁的穿支静脉
离断上述血管时,可根据术中具体情况交替、配合进行,先处理易于显露的血管。在胃底贲门区的逐步离断过程中,手术视野亦随之扩大,有利于寻找高位食管支和胃后静脉,一旦发生术中出血,亦易发现出血点(图11-1-100)。
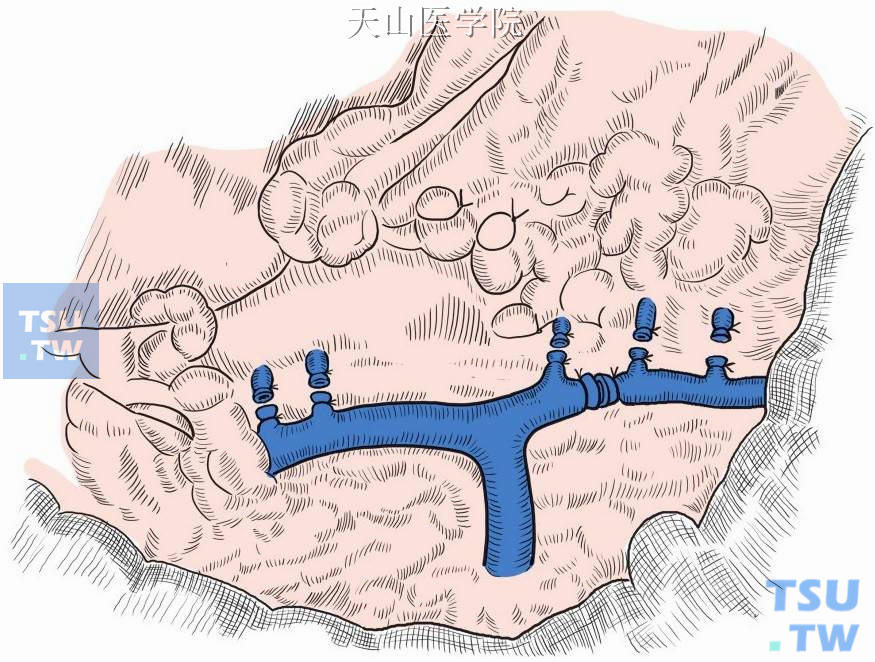
图11-1-100
用细针线缝补食管旁静脉左侧缘的前后壁浆膜层、缝补胃胰襞创面,包埋穿支静脉和胃支动(静)脉的断端,以防线结滑脱而出血,并防止新生血管重新长出和进入食管下端(图11-1-101)。
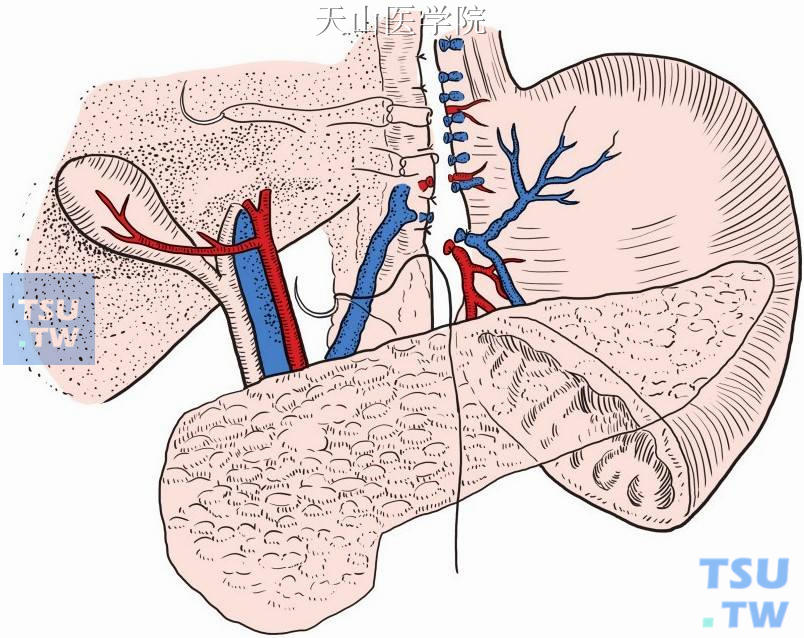
图11-1-101
选择性断流术后保留完整的食管旁静脉(即胃左静脉食管支)(图11-1-102)。
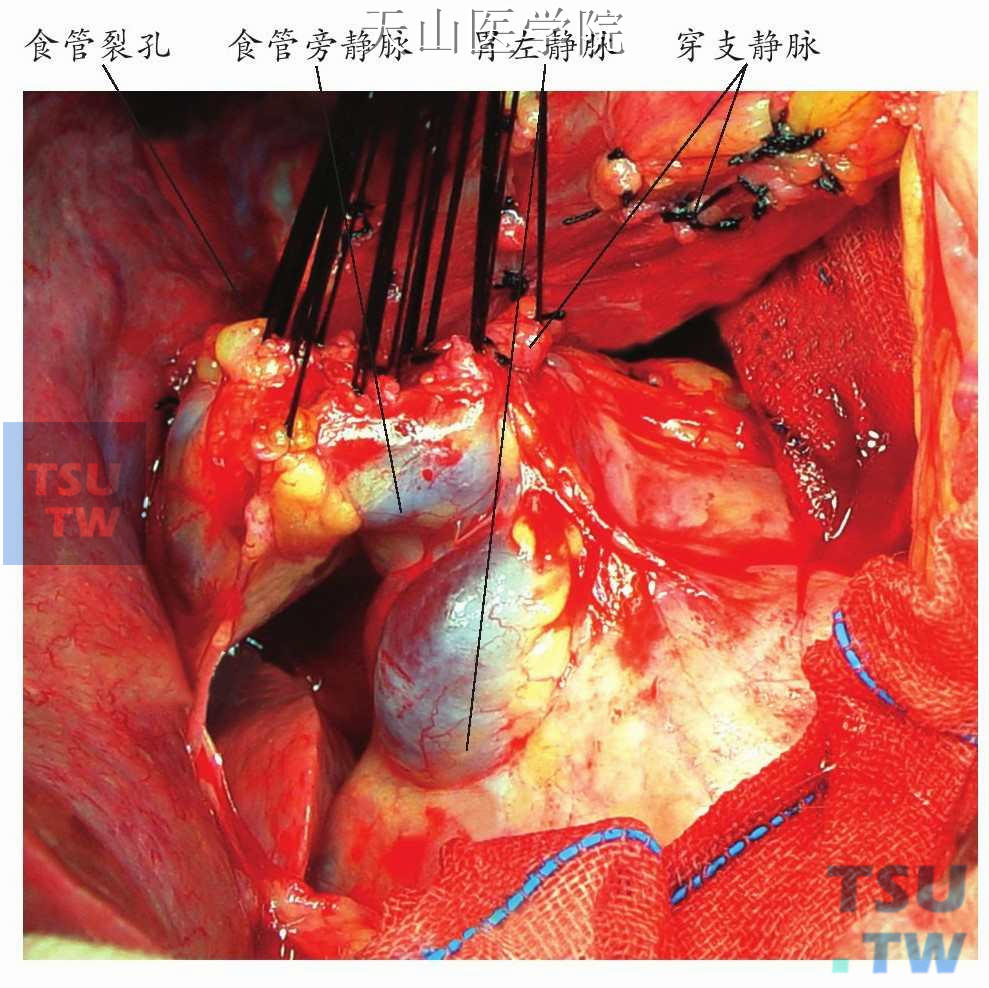
图11-1-102 选择性断流术后保留完整的食管旁静脉(即胃左静脉食管支)
胃大、小弯浆膜化,以细线间断贯穿缝合胃大小弯前后壁的浆膜,防止操作过程中因牵拉胃壁或抓捏时造成线结脱落出血(图11-1-103)。如有肌层损伤应修补创面,线结不牢的应加固。创面的浆膜化可预防出血、避免胃和食管漏,还可阻止胃底贲门区侧支循环形成。
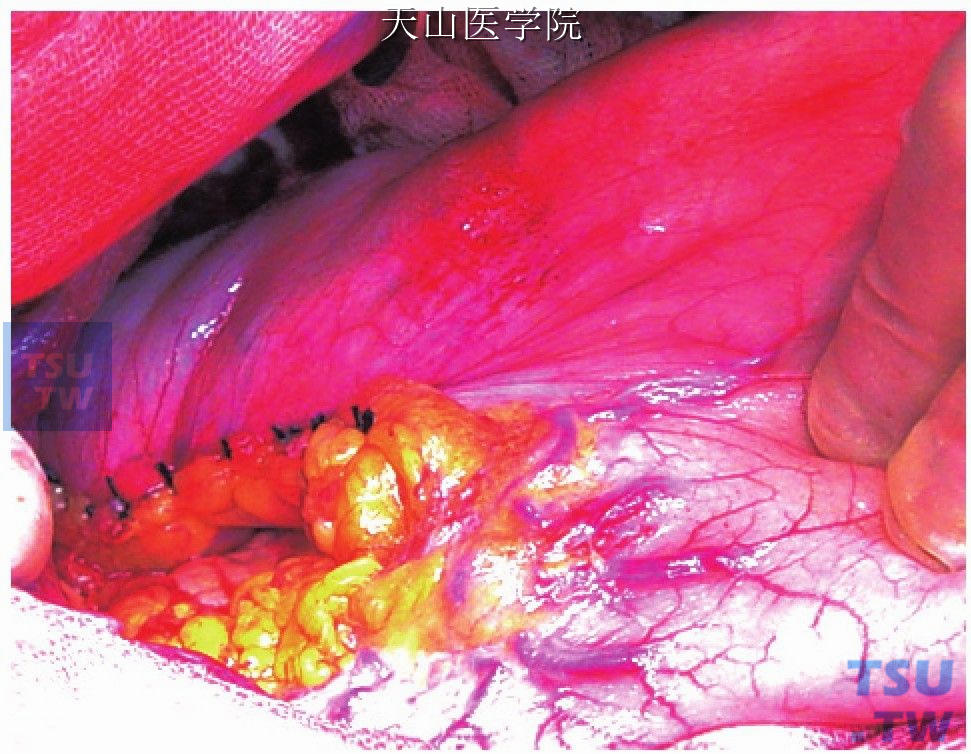
图11-1-103 胃大、小弯浆膜化
以细线间断缝合胃小弯前后壁的浆膜(小弯腹膜化)(图11-1-104)。
图11-1-104 胃小弯前后壁的浆膜化
用温热生理盐水冲洗腹腔的手术野(图11-1-105)。
图11-1-105 温热生理盐水冲洗腹腔
将大网膜覆盖脾窝和腹后壁腹膜的创面(图11-1-106)。大网膜固定术进一步增加机体的自发性分流量,通过肾周围和腹膜后的侧支循环,建立更广泛的门奇静脉间的交通支,操作简便,并发症少,有一定的效果,仍然值得推广应用。
图11-1-106 大网膜覆盖脾窝和腹后壁腹膜的创面
创面可喷洒纤维蛋白胶和覆盖止血纱布(图11-1-107、图11-1-108),这样既可止血,又可作为粘合剂使大网膜与后腹膜贴得更紧密、牢靠。大网膜建立的侧支循环还可缓解胃的淤血状况,并可吸收创面的渗液,防止膈下积液。
图11-1-107
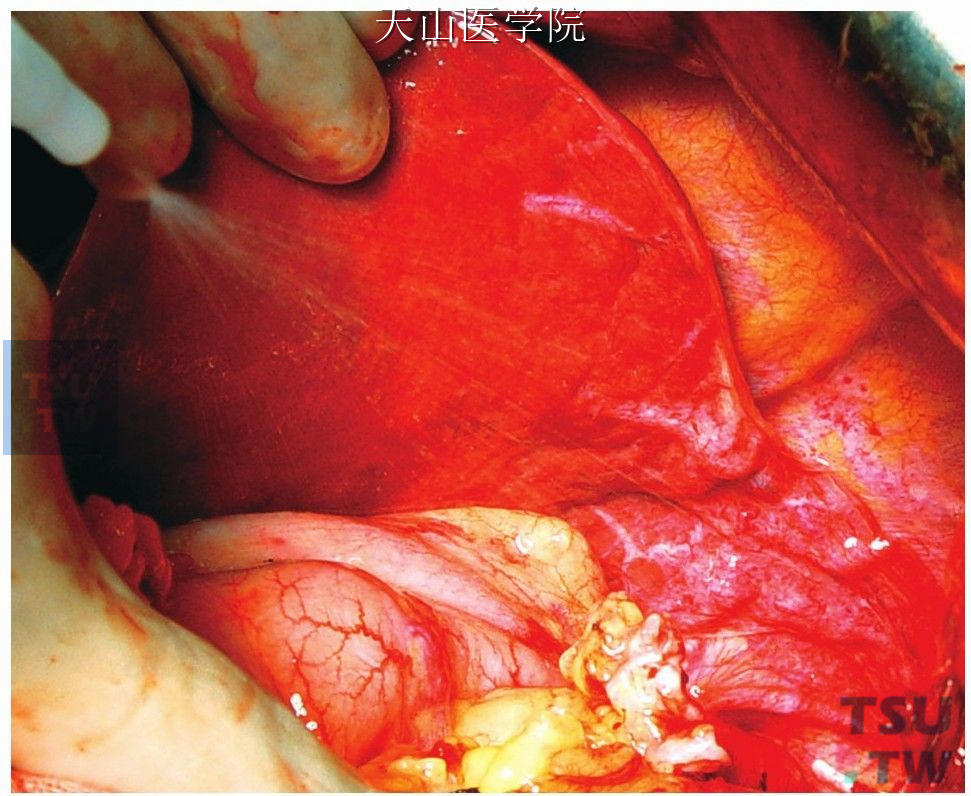
图11-1-108
肝面先用粗纱布裹指擦试使之近于出血,然后将大网膜翻转固定覆盖在横膈与肝面之间(图11-1-109、图11-1-110)。缺点为:不如分流术迅速有效。
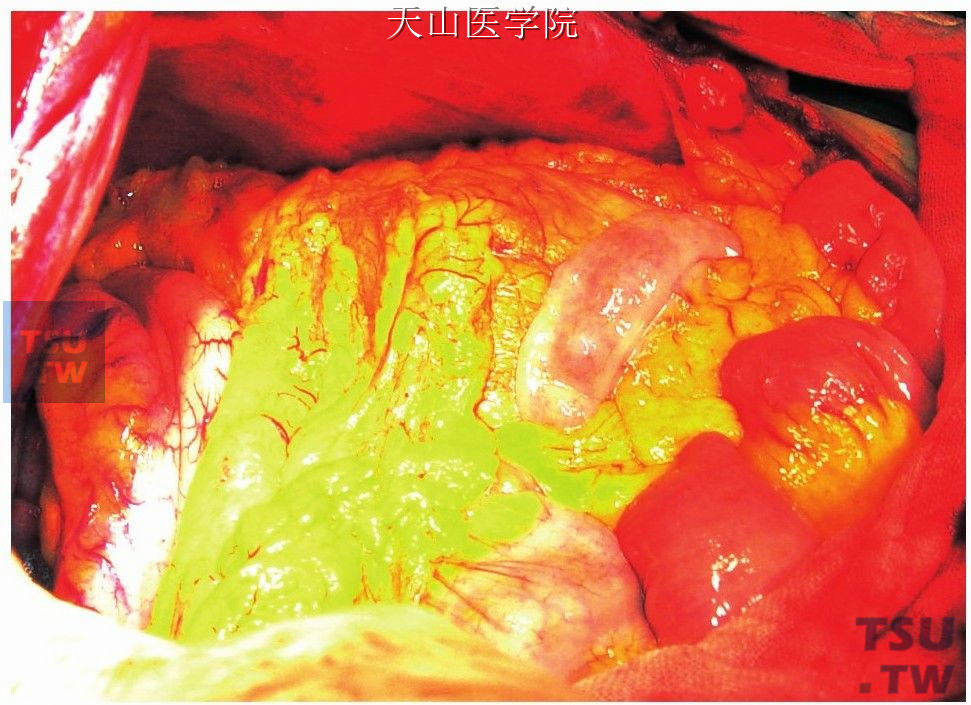
图11-1-109 大网膜包肝术
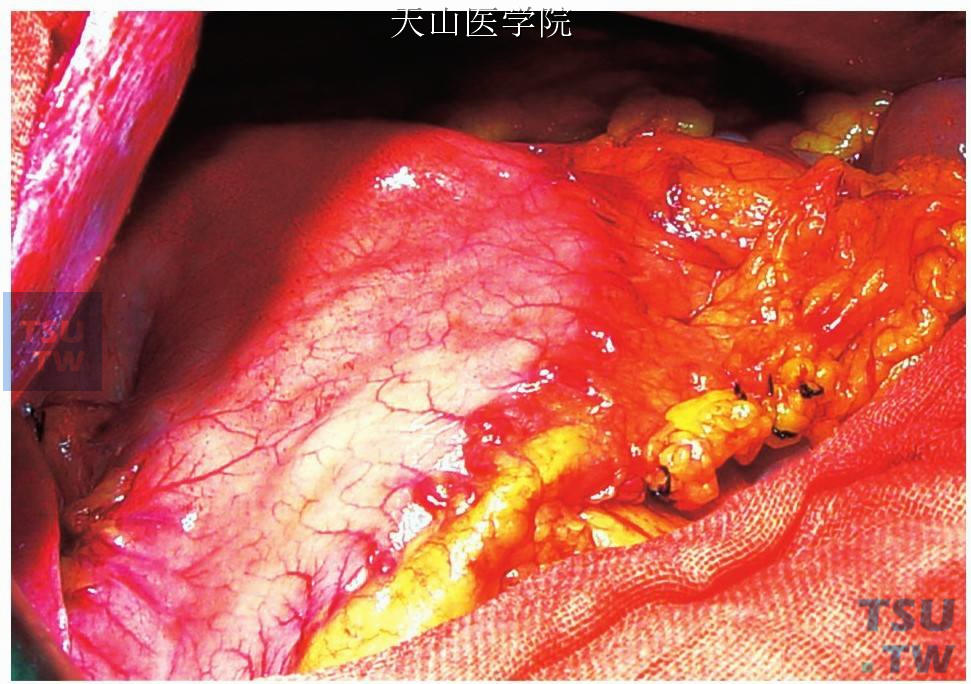
图11-1-110
肝组织活检,左膈下置橡皮管引流(图11-1-111)。手术结束后不要立即关腹,再次检查脾窝、脾蒂、血管离断处有无明显出血及食管胃游离区的色泽和血液循环。
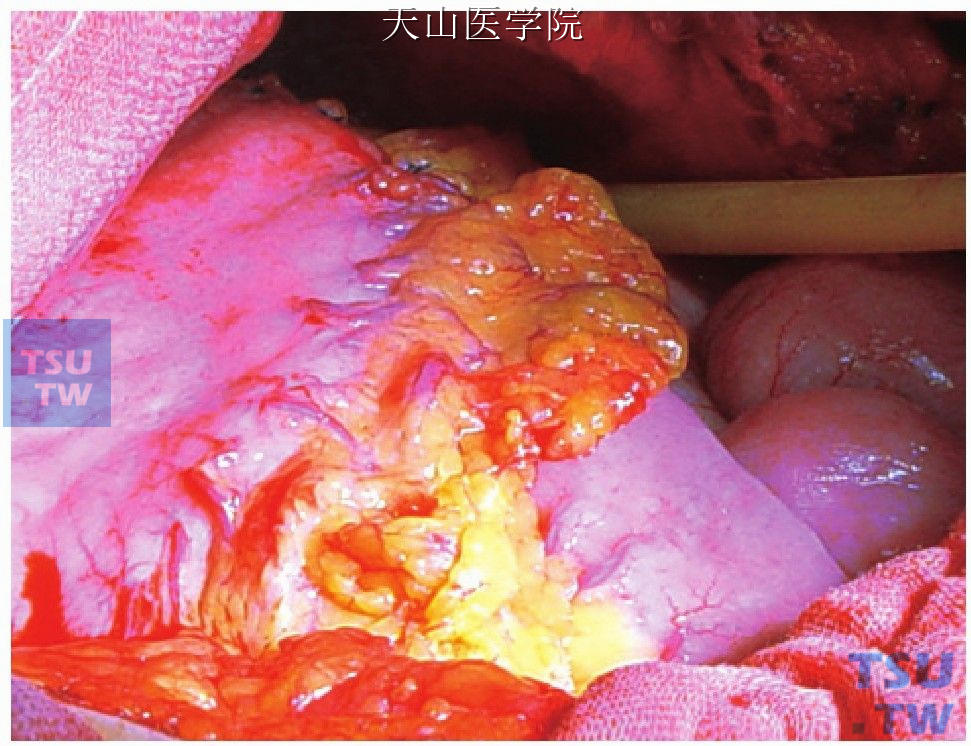
图11-1-111 左膈下置橡皮管引流
手术意外的处理 术后处理
同“非选择性贲门周围血管离断术”。
临床经验
1.为防止术中及术后腹腔出血,应分层次逐一结扎切断血管,避免大块分离和结扎,以防线结滑脱。胃大、小弯及食管下段贲门区的周围组织显著增厚,其中的曲张静脉呈丛状扩大,勿用血管钳盲目地行全层组织戳孔,以防损伤网膜夹层间曲张的血管而引起出血。
2.离断血管的基本原则是先切开网膜表面的浆膜,显露出曲张的血管,然后在直视下从网膜夹层内的疏松组织进钳,细致耐心地逐一离断曲张的血管及其周围的组织。首先紧贴胃壁充分解剖、剥离胃左静脉的胃支。
3.穿支静脉的离断是本术式成功的关键。紧贴食管下段和胃底贲门区的外膜离断食管下段5~10cm范围所有的输入血管,以达到食管裂孔处为准。先剪开膈下食管前浆膜,离断食管贲门浆膜前的周围血管,分离出贲门。用细纱条或导尿管将贲门向左下方牵拉,可从胃支的断端开始,自下而上,分层逐一离断各穿支静脉。其下端的穿支静脉多较长,易于离断,越向上分离食管旁静脉越靠近食管,穿支静脉也越短,在食管裂孔附近食管旁静脉和食管几乎贴在一起,其主干可直接进入食管壁,或发出数支高位穿支静脉进入食管壁,务必将其离断。此处血管呈丛状曲张,伴组织水肿,极易受损。因与门静脉直接相连,压力亦很高,使止血更困难。为防止穿支静脉断端结扎线脱离,应以细丝线仔细、耐心地结扎或缝扎血管的断端。
4.迷走神经干切断后可向下牵拉食管,有利于显露和离断食管裂孔附近的高位穿支静脉。
5.离断穿支静脉时,血管钳进钳的方向应与食管纵轴平行,勿斜向左上方,以防血管钳的尖端穿入食管壁而引起损伤,甚至穿孔。每次钳夹的组织不宜过深过多,进钳时若遇有阻力,勿强行穿过,可略撑开血管钳尖端,扩大食管旁静脉与食管壁之间的距离,分离出一小的间隙,然后再穿过组织并将其离断。
6.用细针线缝补食管旁静脉左侧缘的前后壁浆膜层和缝补胃胰襞创面,包埋穿支静脉和胃支动(静)脉的断端,以防线结滑脱而出血,并阻止新生血管重新长出和进入食管下端。
7.切勿损伤胃底贲门区的胃壁,该区的胃壁较薄弱、血供差,易发生坏死、穿孔。若有损伤,应及时修补和浆膜化包埋。
8.在离断上述血管时要循序渐进,切勿贪多求快,可根据术中具体情况交替、配合进行,先处理易于显露的血管,要求操作精细、轻巧、富有层次感。在胃底贲门区的逐步离断过程中,手术视野亦随之扩大,一旦发生术中出血,亦易发现出血点。离断上述静脉时同时离断其伴随的动脉,即胃左动脉、胃网膜左动脉、胃后动脉和左膈下动脉,仅保留胃右动脉及胃网膜右动脉。
9.断流术后以细线间断缝合胃大、小弯前后壁的浆膜,使胃大、小弯浆膜化,并将胃底部胃壁的浆肌层间断缝合包绕食管下段和贲门。如有肌层损伤应修补创面,线结不牢的应加固。创面的浆膜化可预防出血、避免胃和食管漏,能阻止新生血管重新长入和避免再出血,并在一定程度上可阻止胃粘膜下的反常血流进入食管下段,还可减少胃内容物反流食管的机会。
10.脾窝及腹后壁腹膜创面应彻底止血,凝血机制障碍时创面有广泛渗血及水肿,术中应尽量采用缝合止血,以热生理盐水纱布压迫创面并使用局部止血剂,将大网膜覆盖脾窝和腹后壁腹膜的创面。
11.左膈下置橡皮管引流,观察一段时间确无活动性出血后再逐层缝合切口。切口要仔细止血和严密缝合,防止渗血和血肿形成。
(阎玉矿杨镇
