手术指征 术前准备 麻醉 体位
同“胃底横断术”。
手术步骤
切口同“胃底横断术”。
切开肝左三角韧带,显露食管下端(图11-1-21)。
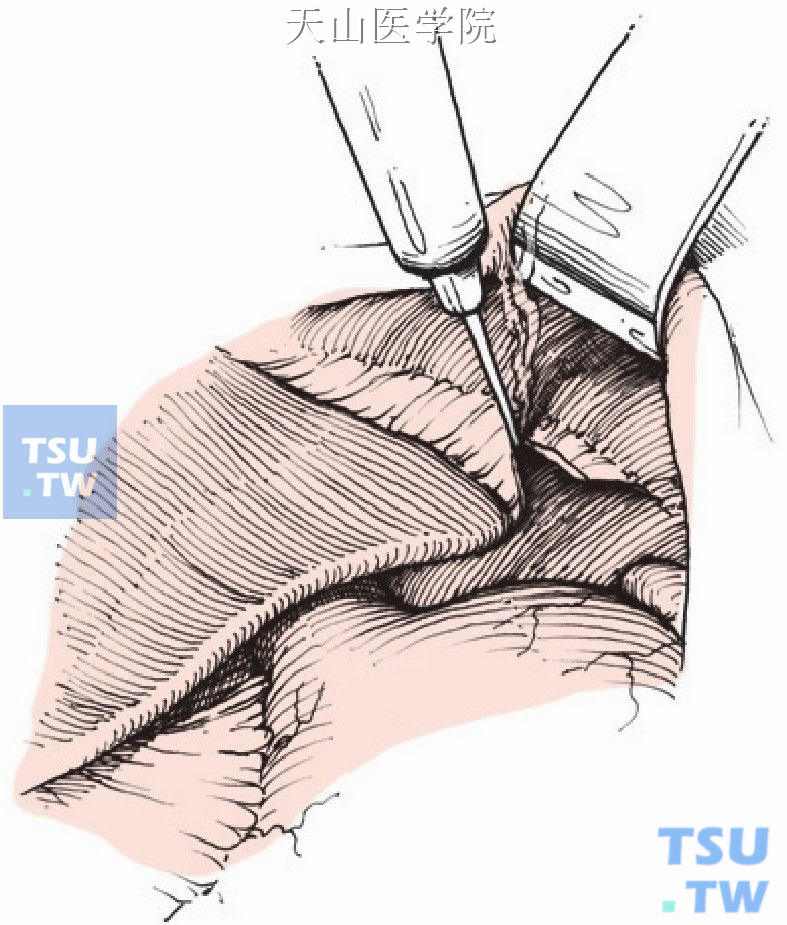
图11-1-21 切开肝左三角韧带
切开食管贲门前浆膜层,切开食管裂孔处部分膈肌膜(图11-1-22)。
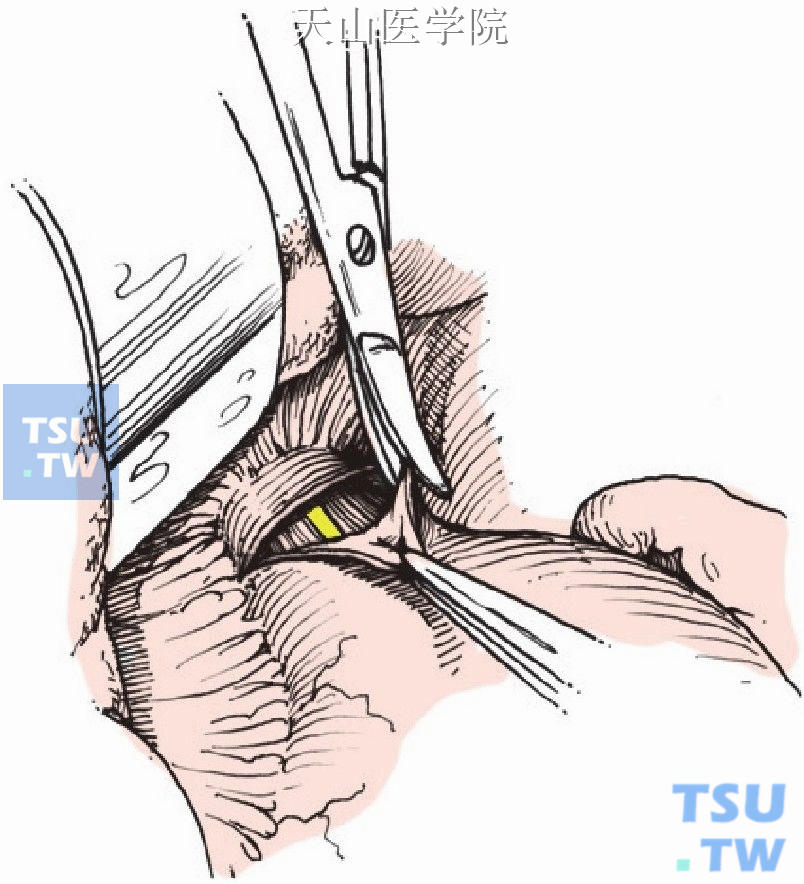
图11-1-22 切开食管贲门前浆膜层
仔细游离远端食管段6~10cm,离断结扎胃冠状静脉进入食管壁的穿支静脉(图11-1-23)。
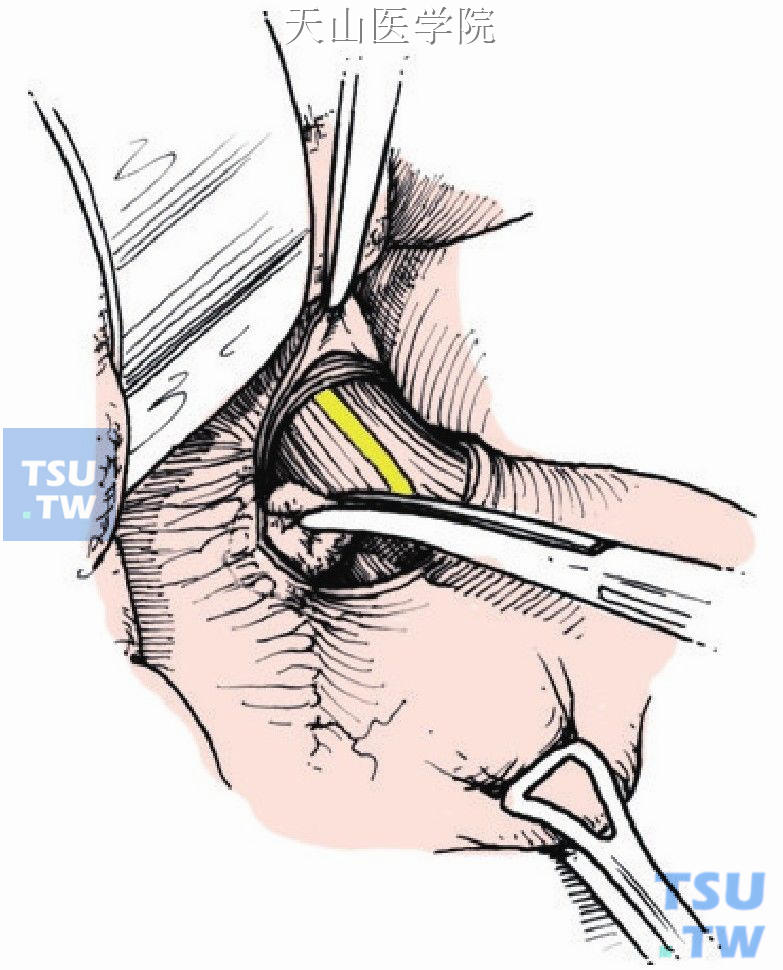
图11-1-23 游离远端食管段
置纱布条牵引远端食管(图11-1-24)。
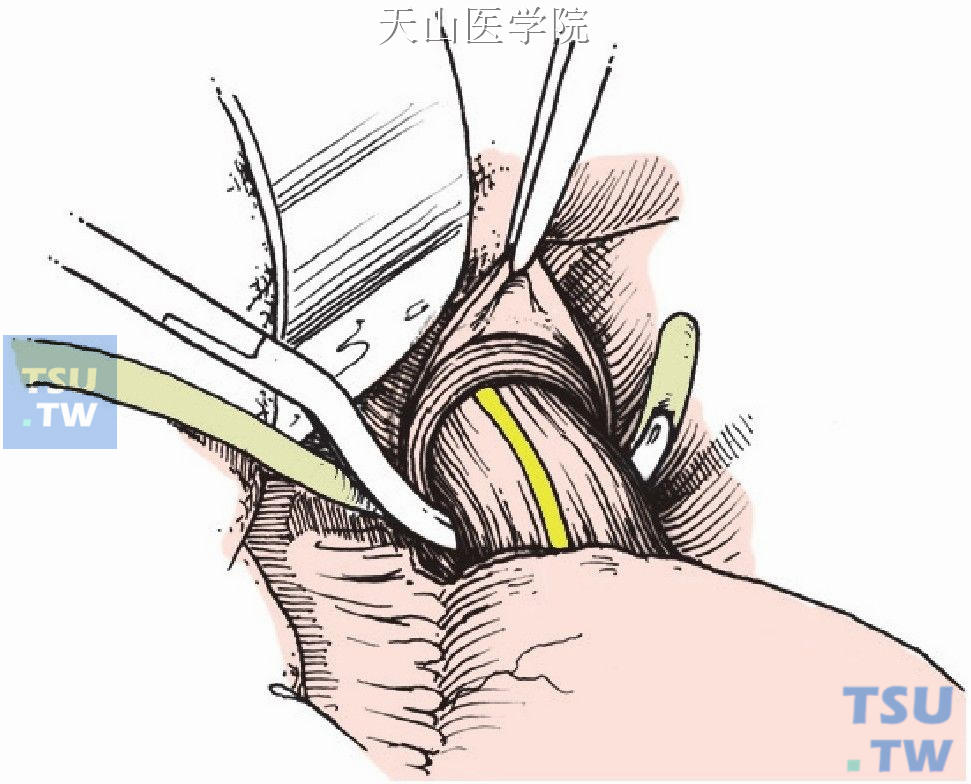
图11-1-24
用管状吻合器将食管下端横断并吻合。于胃底部大弯侧切开胃壁约3cm,经此切口置入28号或31号管壁胃肠吻合器(图11-1-25),在贲门上方3~4cm处横断并同时吻合食管,退出管型吻合器,用残端闭合器关闭胃底部切口。
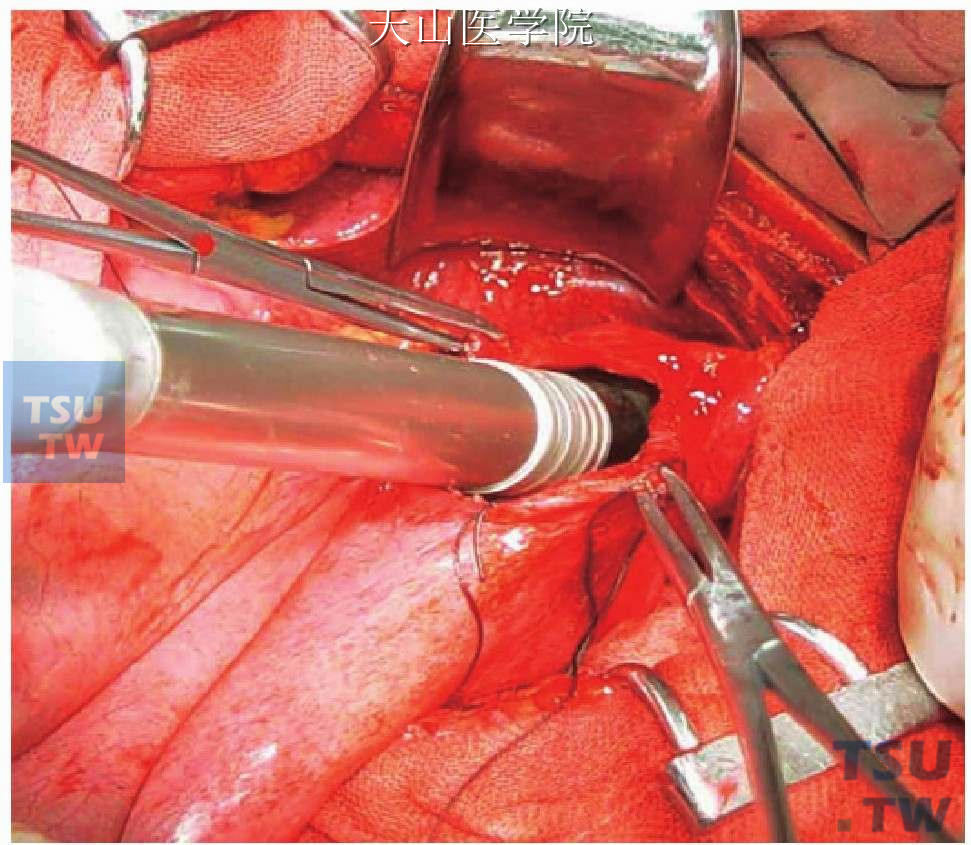
图11-1-25 胃底部大弯侧切开胃壁,置入吻合器
用管型吻合器行食管下端横断术,其间注意保护迷走神经(图11-1-26)。
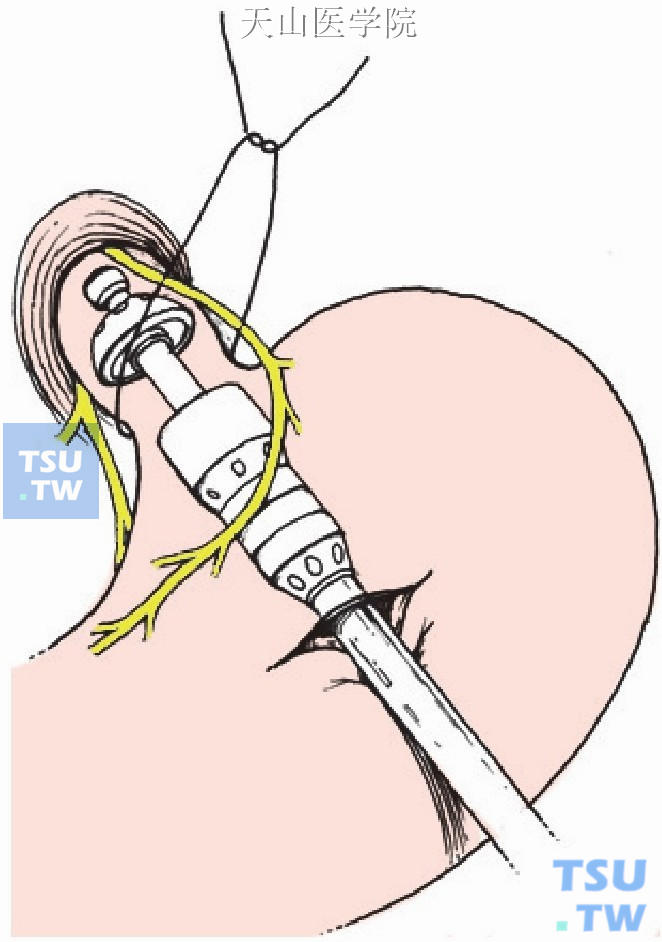
图11-1-26
用管型吻合器行食管下端横断术(图11-1-27)。
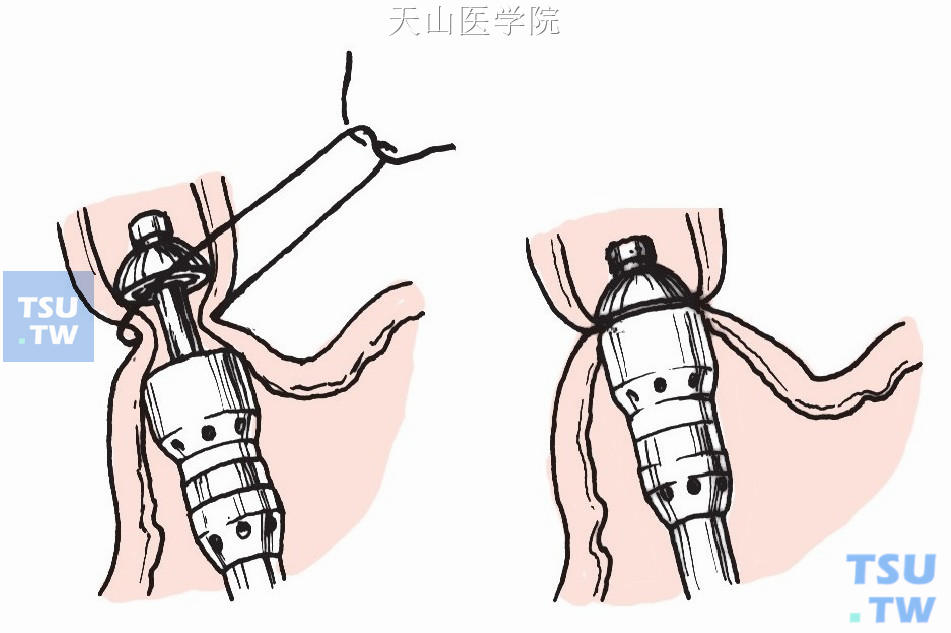
图11-1-27
退出管型吻合器,缝合胃前壁的切口(图11-1-28)。应仔细检查食管横断和再吻合处的部位,仔细检查食管下端被切割的组织圈是否完整。
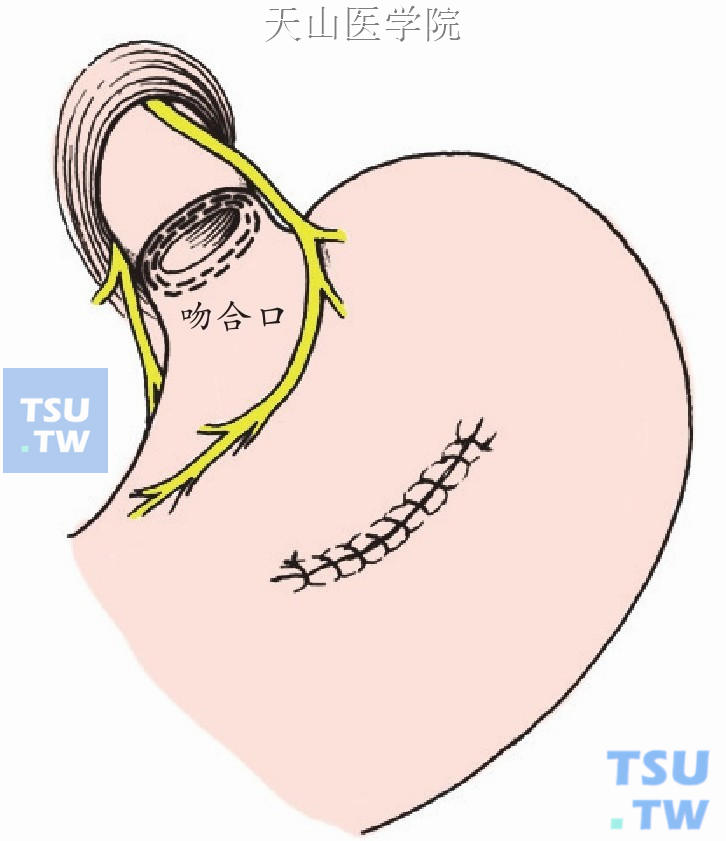
图11-1-28 缝合胃前壁的切口
管型胃肠吻合器横断食管的同时又完成了重新吻合(图11-1-29),操作简便而迅速。在用管型吻合器行食管下端横断术时,有学者主张保护迷走神经。
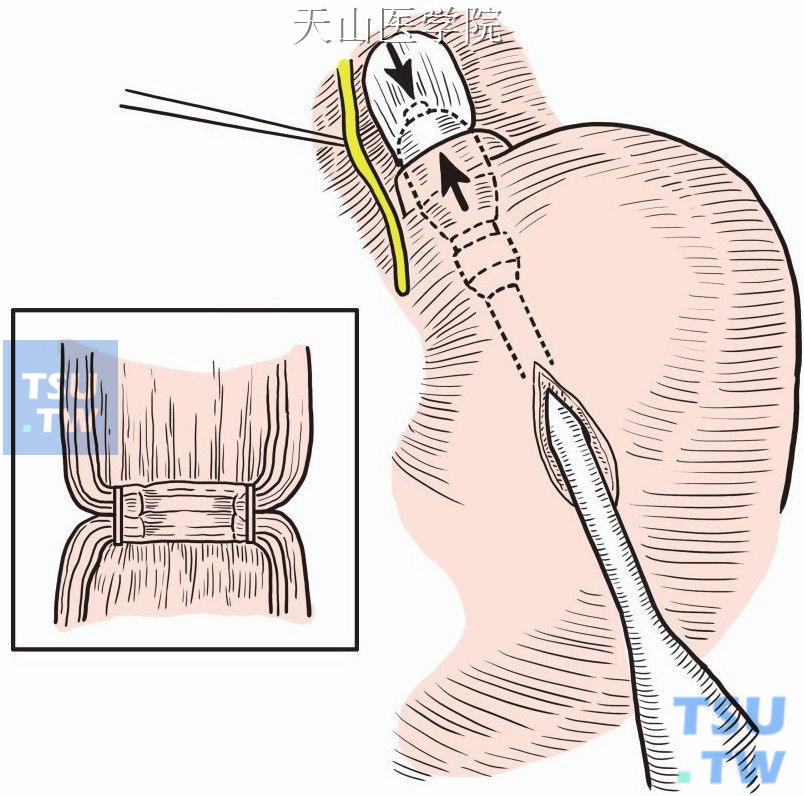
图11-1-29 吻合器横断食管,同时完成重新吻合
为了彻底切断门奇静脉间的联系和向下牵拉食管,须切断迷走神经(图11-1-30)。术后出现胃蠕动减慢、胃扩张、幽门功能失常、胆汁反流。术后可用胃肠道动力药物对症治疗,上述症状多可缓解和清除。
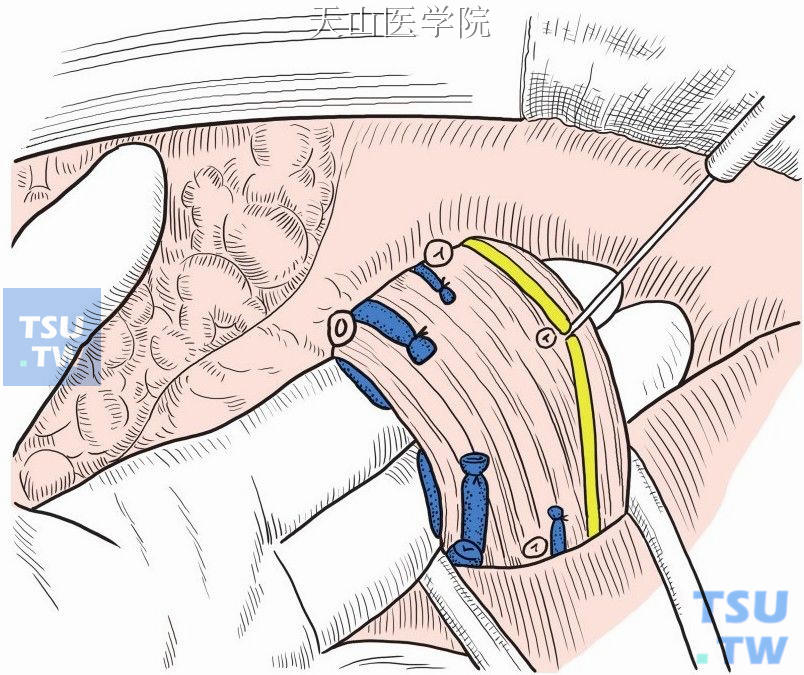
图11-1-30 切断迷走神经
取出食管下端被切下的食管壁组织片(图11-1-31)。
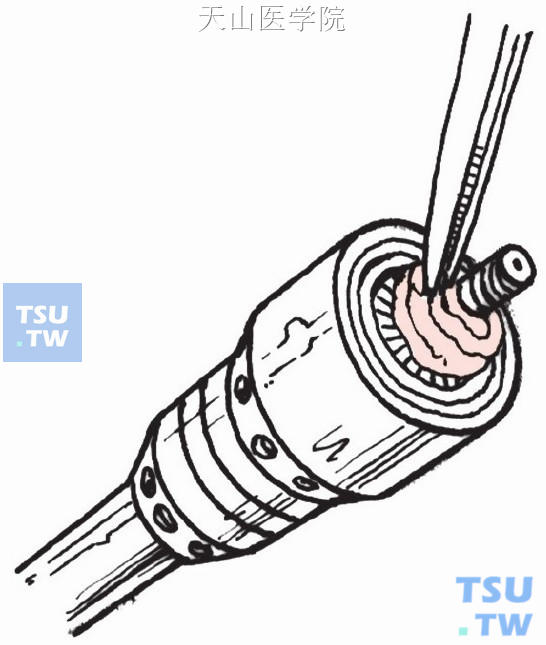
图11-1-31
手术意外的处理 术后处理
同“胃底横断术”。
临床经验
1.经腹食管下端横断有一定的止血效果,但远期再出血率高,术中有污染的危险。20世纪70年代以来,改用胃肠吻合器行食管下端横断术,可从胃前壁开口行食管下端横断术,使操作简单,减少了并发症,但复发出血率较高。此法多与脾切除及贲门周围血管离断术联合应用。
2.食管离断部位血运被广泛阻断后,吻合部位血供明显减少,多伴有低蛋白血症,易发生致死性的食管瘘,若是经胸断流可能出现脓胸。应将胃壁间断缝合悬吊固定于食管裂孔附近的膈肌上,防止因胃的重力向下牵拉吻合口而致吻合瘘。
3.吻合完毕后,必须检查被切下的组织片,确保组织片四周的组织全层完整无缺。被切下的组织片为环状,又称“甜甜圈”。若发现被切下的组织片上有缺损,就有必要对相应的部分进行追加缝合,因此操作时要搞清楚被切下的组织片的每个部位的方向是朝向断端的哪一边。
