本病又称为硬化萎缩性苔藓(lichen sclerosus et atrophicus)、白色苔藓(lichen albus)、白点病(white spot disease)、硬斑病性扁平苔藓(lichen planusmorphoeicus)及Csillag病。本病是一种病因尚未明确的慢性炎症性皮肤黏膜疾病,损害的特征为多数境界清楚的瓷白色硬化性丘疹和斑块,晚期可形成白色萎缩斑,好发于女阴和阴茎包皮部位。损害可以单独或同时发生在外生殖器和生殖器以外的皮肤。硬化性苔藓由Hallopeau在1887年首先描述,1892年Darier报道其组织病理变化,他们认为本病是扁平苔藓的一种类型。也有学者认为本病与局限性硬皮病有关。目前大多数学者认为硬化性苔藓是一种独立性疾病,因为其具有独特的临床体征和病理学变化。
病因及发病机制
硬化性苔藓的病因尚不明,目前主要有下列几种假说。
免疫学说:硬化性苔藓患者约20%的人至少具有一种自身免疫性疾病,如斑秃、白癜风、甲状腺疾病等;相当大比例患者有组织特异性循环自身抗体,其中74%的患者血清中存在抗细胞外基质糖蛋白-1抗体;患者皮损组织中有大量的CD4+和CD8+T淋巴细胞为主的细胞浸润,并发现50%的硬化性苔藓患者有单克隆γ-T细胞受体重排现象。提示本病可能是与淋巴细胞介导的细胞免疫应答及体液免疫反应有关的自身免疫性疾病。
遗传因素:本病多为散发病例,但家族性发病也不少见,母女、母子和兄弟姐妹可同患病,也有孪生姐妹同在女阴部发病,但未见父子同患病。本病在黑种人中少见。对本病患者人类白细胞抗原(HLA)研究表明,女性病人中HLA-B40、HLA-A29及HLA-B44位点阳性率的频度明显增加;HLA-DRB112及其相关的DRB112/DQB10301/04/09/010位点阳性者对硬化性苔藓易感;78%的病人发现存在与HLAⅡ类抗原DQ7、DQ8.DQ9相关。男性病人中发病与HLA-DQ11、HLA-DR12、HLA-DQ7有显著相关性。
内分泌因素:本病多见于绝经期前后的妇女,女孩患者到青春期可自愈。有作者报道女性患者血清双氢睾酮、雄烯二酮水平显著降低,游离睾酮水平显著升高,而雌激素水平无变化。外用睾酮治疗,有较好的临床疗效,同时双氢睾酮的水平有回升。因此,雄激素代谢或其受体异常可能是本病的致病因素之一。但用性激素替代治疗的疗效十分有限。
感染:本病发病常先有阴道炎、慢性包皮龟头炎的病史。通过聚合酶链反应技术在本病的皮损内发现博氏疏螺旋体DNA,且患者在接收头孢曲松治疗后症状缓解。近来又发现人类乳头瘤病毒(HPV),尤其是HPV16感染与硬化性苔藓有一定的关系。
代谢障碍:皮损中成纤维细胞合成较多的胶原、胶原酶减少,胶原抑制物增加和弹力蛋白酶活性增加,使皮损变硬。另外,成纤维细胞合成和分泌葡萄糖胺聚糖也明显增加,后者是细胞外基质的关键成分。胶原合成异常可能在本病发生发展中起重要作用。
近来Sander等对皮损进行免疫组化检查发现在皮损处有脂质、DNA和蛋白质氧化显著增强,认为氧化应激与硬化性苔藓发病有关。
其他:多种物理及病理性刺激能诱发硬化性苔藓。在女性胸罩吊带长期压迫部位、肩背部严重晒伤、接种疫苗部位、局部外伤处、烧伤的瘢痕、放射治疗的局部、乳房切除术后局部及草莓状痣部位均可诱发本病。
临床症状
硬化性苔藓是一种少见病,确切发病率很难估计,1/300~1/1000不等。本病以女性多见,男女比例为(1:5)~(1:10).Montgomery等报道43例硬化性苔藓中,女性38例,男性5例。Wallace报道359例中男女发病比为1:10。Chalmers等对100例包茎和龟头炎病例进行环切术后做病理检查,硬化性苔藓的检出率高达14%。
肛门生殖器以外的硬化性苔藓
原发性损害为群集性瓷白色或象牙白色的丘疹和斑块,表面有均匀分布的小黑头粉刺样毛囊角质栓,四周绕以紫红色晕。皮损初为粟粒大小或更大的扁平丘疹,呈多角形、圆形、卵圆形或不规则形,境界清楚,有光泽性白斑,紧密排列而不融合,部分损害中心稍凹陷,触之较硬。后期丘疹扩大可融合成界限清楚的白色硬化性斑块,其表面起微皱,出现羊皮纸样萎缩,毛囊口和汗孔扩张时伴有小角质栓。白斑中央有时可见张力性水疱、大疱、血疱或出血性损害。晚期皮损表面光滑,角质栓消失,呈略微凹陷色素减退的皱缩斑。也有皮损自行消失不留痕迹者。大疱性损害消失后可形成较多的粟丘疹。少数患者皮损可伴发鲜红色丘疹、毛细血管扩张、淤斑、溃疡或肥厚增生性损害。皮损好发于躯干上部、颈项、上背、腋窝、臀部、大腿两侧、双侧乳房、脐周、手腕屈侧、锁骨上窝、胫前、髋部和眼周。罕见于掌、足底、头皮和面部。皮损可单发性,少数患者可泛发性。通常无症状或轻度瘙痒。累及头皮可发生瘢痕性秃发,眼上斜肌腱鞘受累可发生复视。此外,可有同形反应(Köebner现象),偶与局限性硬皮病并发。
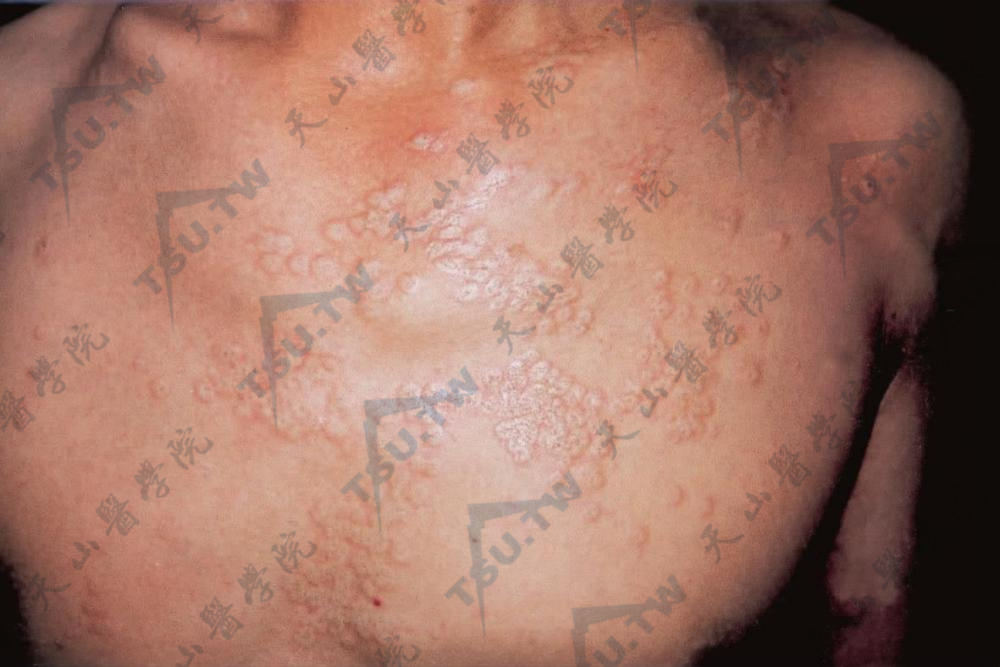
图:胸前群集瓷白色扁平或碟形丘疹,黄豆大圆形,边缘略显红晕,境界清楚,有光泽,中心W陷,有毛囊性角质栓,触之较硬
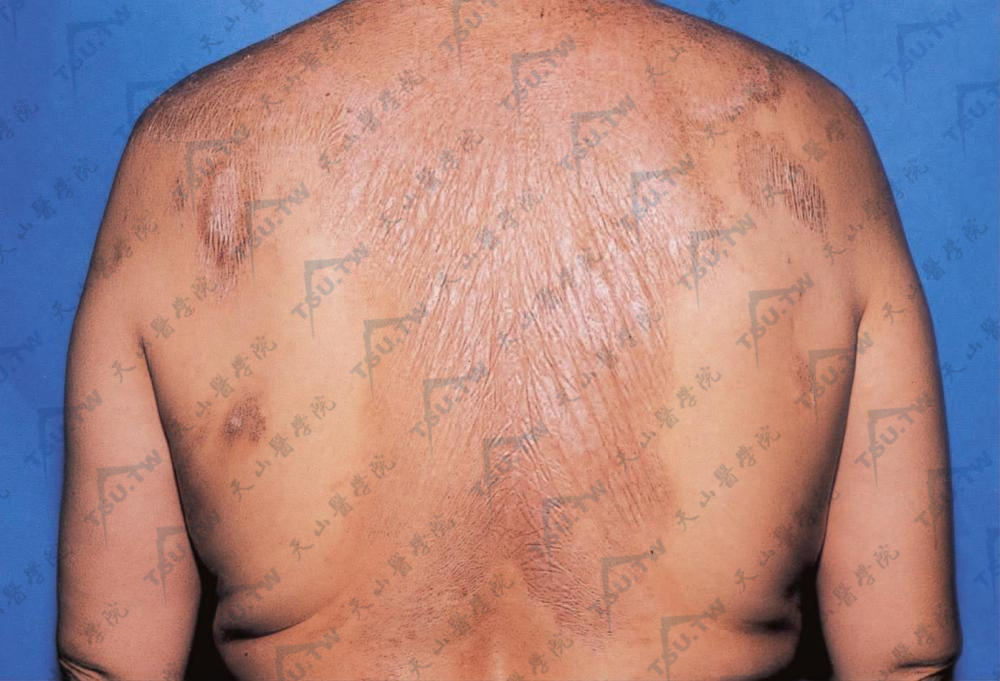
图:后背见大片萎缩性斑片,羊皮纸样褶皱,周边散在分布小片萎缩斑
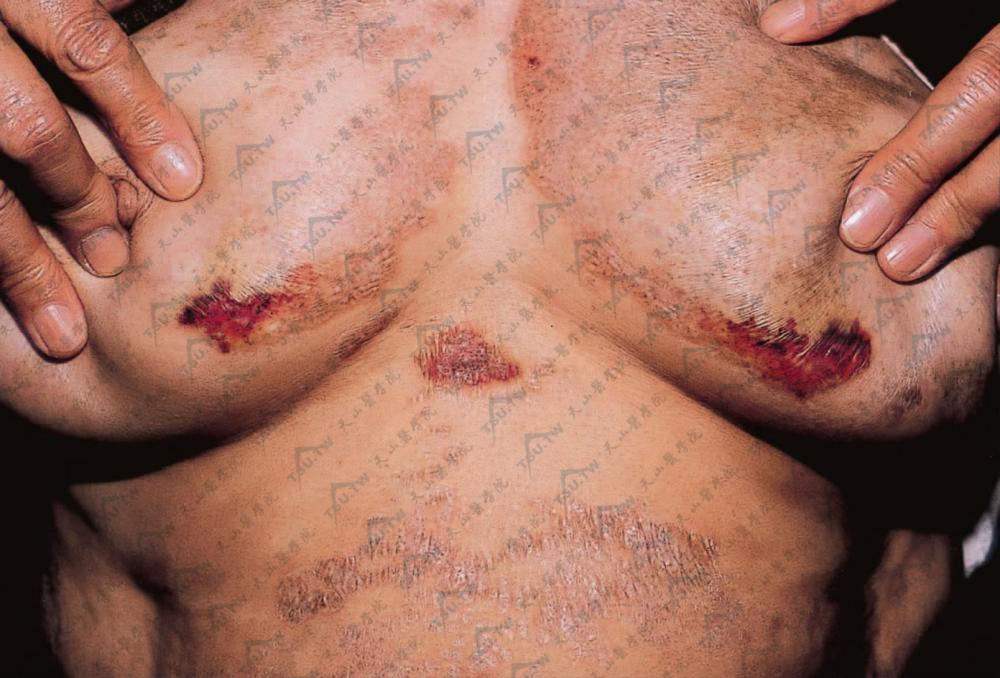
图:双乳内下方及剑突处硬斑上发生血疱,上腹部斑片处群集瓷白色扁平丘疹
肛门生殖器硬化性苔藓
硬化性苔藓最好发于男女生殖器部位,且常是惟一受累部位。Meyrick-Thomas报道350例女性患者外阴受累者占97.5%,仅18%的病人于阴部以外的部位有皮疹。
成年女性女阴硬化性苔藓(lichen sclerosus vulvae)又称女阴干枯病(kraurosis vulvae),常见于45~60岁,典型损害是瓷白色丘疹和斑块,常伴有淤斑区,境界清楚,毛囊口明显,表面可角化过度,毛细血管扩张,周围有浅红色水肿区,光亮发硬。损害位于两侧阴唇间的沟槽内、小阴唇、阴蒂冠、阴蒂和会阴部,可延伸至腹股沟及股内侧皮肤。约30%的女病人可累及肛门周围的皮肤,与女阴、会阴部的典型损害共同构成特殊的“8”字形、锁孔状形或哑铃样形表现。通常不累及阴道、宫颈和生殖器黏膜。
然而,黏膜与皮肤交界处边缘部黏膜可发病,导致阴道口狭窄。主要症状是瘙痒,晚间加重,严重影响睡眠。局部损害因搔抓、摩擦及潮湿,出现糜烂及皲裂,类似浸渍擦烂或湿疹样变。偶尔见水疱、大疱、血疱及淤点淤斑。常有疼痛或烧灼感,引起排尿困难、尿道和阴道漏液。当皲裂区瘢痕形成,则产生排尿困难。有些患者阴道口变狭小,产生性交疼痛及性交困难。但不影响怀孕和分娩。有些病人无任何症状,仅在体格检查时才发现患有硬化性苔藓,其中多数病人发生在儿童时非活动性病变,呈持久性萎缩性改变。但有些病人局部有角化过度和淤斑,为活动性病变,应该接受治疗。
成年男性龟头和包皮硬化性苔藓又称干燥性闭塞性龟头炎(balanitis xerotic obliterans)。通常见于15~50岁的包茎或龟头炎而未进行包皮环切术者或包皮环切后。损害多位于包皮内侧、冠状沟和龟头,偶尔累及阴茎、阴囊和生殖器以外皮肤。损害为瓷白色扁平丘疹或白色萎缩性水肿性斑片,表面干燥,皱缩伴少量鳞屑。严重者包皮硬化、弹性差。包皮末端常形成环状硬化带,包皮口常绷紧缩小,包皮可纵形皲裂或粘连,伸缩功能困难,形成获得性包茎、慢性复发性包皮龟头炎及阴茎勃起疼痛。包皮系带累及时硬化萎缩、脆性增加,易出血、糜烂或溃疡。
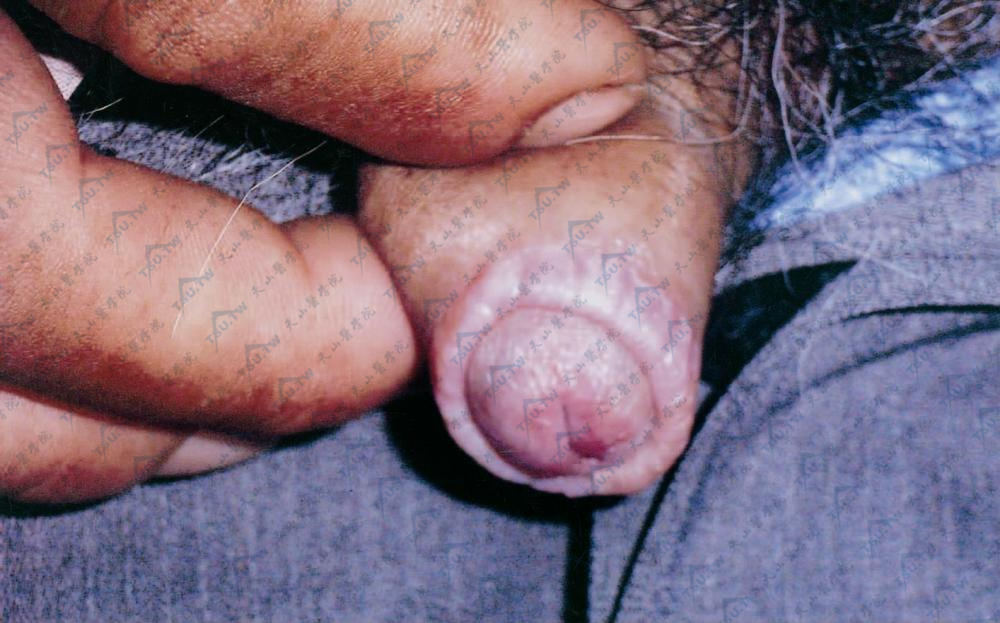
图:包片龟头有白色扁平丘疹及萎缩肿斑片,表面少量鳞屑,包皮末端形成环状硬化带
40%发生在成人的包茎是硬化性苔藓所致。与妇女相反,男性生殖器硬化性苔藓的皮损常形成瘢痕,可累及尿道口周围及炎症后产生瘢痕,导致尿道口狭窄,引起排尿困难或尿流不畅。此外,病人由于外生殖器出现皮损,心里压力很大,常主诉阴茎敏感性下降,损害不痒而是一碰就痛,男女患者常对性活动失去兴趣,甚至导致性功能障碍。因此,对于无器质性病变而不能进行正常性生活的患者应该由专业心理咨询人员进行社会心理治疗。
儿童硬化性苔藓
(children lichen sclerosus):其发病率占硬化性苔藓的,2%~15%的病例在13岁之前发病,最小年龄为6个月。女童与男童发病之比约10:1,约90%的患儿发生于外生殖器部位。女童患者的损害特征与成年妇女相同,为瓷白色丘疹或斑块,病久后可为硬化性白斑,可伴表皮剥脱、水疱、糜烂。出现排尿困难、夜尿及遗尿。半数病例可有女阴瘙痒。有时女阴损害为显著淤斑,有时误诊为性虐待引起的出血斑。硬化性苔藓可在外伤部出现Köebner现象。事实上,有些女阴硬化性苔藓病例可以由性虐待引起并使症状加重,可伴有感染。累及肛周部的女孩,由于皮损皲裂,疼痛,常引起大便困难或便秘。男童生殖器硬化性苔藓通常累及包皮,常导致包茎,但累及肛周很罕见。儿童硬化性苔藓可自行消退,在生殖器以外的皮损通常在青春期前后消失。约2/3生殖器肛门损害在月经初期之前消退。另1/3的损害持续存在,有时明显萎缩,可发生复发性泌尿系统感染和泌尿生殖道异常。在男孩中,对包茎做包皮环切术后可使损害消失或缓解或无改善。
口腔的硬化性苔藓:极为罕见。损害位于有鳞状上皮层的部位如舌、齿龈和硬腭,表现为白色斑块,呈网状或糜烂。一般无自觉症状,与口腔外的皮损伴发或先后出现,常需组织病理检查与扁平苔藓等区别。
硬化性苔藓伴发恶性肿瘤
生殖器肛门硬化性苔藓可并发恶性肿瘤,最常见的是鳞状细胞癌、疣状癌、基底细胞癌和黑素瘤。
外生殖器硬化性苔藓和鳞状细胞癌:硬化性苔藓并发鳞状细胞癌仅发生于外生殖器肛门部位的皮损上,肿瘤通常发生在女阴内侧非角化性皮肤上。初期症状不明显,因而易被忽视。目前尚未见在生殖器肛门以外的硬化性苔藓发生癌变的报道。在生殖器硬化性苔藓的男女患者中,发生侵袭性生殖器鳞状细胞癌的风险性是极低的,但其发生率明显高于一般人群,女性患者癌变风险度约5%。然而女阴鳞状细胞癌的组织病理检查显示约60%发生在硬化性苔藓的损害上。男性外生殖器肛门部硬化性苔藓的癌变率更低。但若伴发包皮过长、包茎,长期未做环切术,则癌变率将明显增加,风险度低于4%。人类乳头瘤病毒(HPV)感染是生殖器鳞状细胞癌的最常见病因。HPV在外生殖器硬化性苔藓中的致癌作用和局部外用糖皮质激素可能诱发HPV感染,目前尚未明确。
组织病理
硬化性苔藓早期损害的病理变化为界面性皮炎。其充分发展的损害病理特点:角化过度伴角栓,棘层萎缩伴基底细胞水肿、液化变化,表皮突通常完全消失,紧贴真皮表皮交界的真皮浅层胶原纤维明显水肿和纯一化或均质化,弹性纤维稀少,毛细血管和淋巴管扩张。真皮中部慢性炎细胞浸润,呈斑块状,但常为带状浸润,以淋巴细胞为主,其间杂以组织细胞(下图)。在水肿严重的区域可形成临床上所见的水疱,位于表皮下(下图2)。硬化性苔藓女阴损害,约1/3患者在表皮萎缩邻近部位可见鳞状细胞增生区,显示不同程度的“发育不良”,表现为细胞排列紊乱,核增大及核深染,但极少转变为癌。
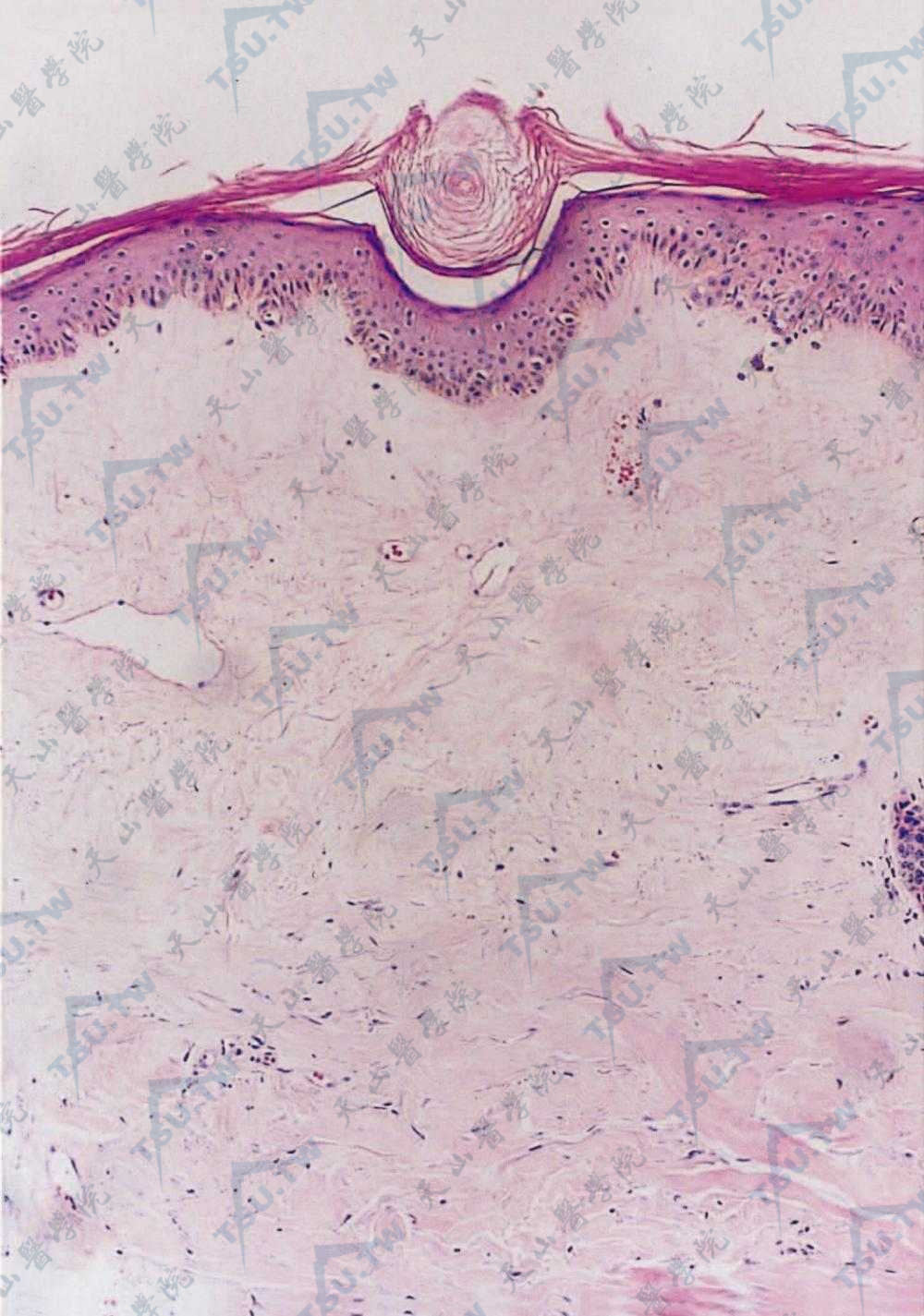
图:表皮角化过度,毛囊角栓形成,基底层液化变性。真皮浅层纯一变性,真皮内少量淋巴细胞浸润(HE染色×100)
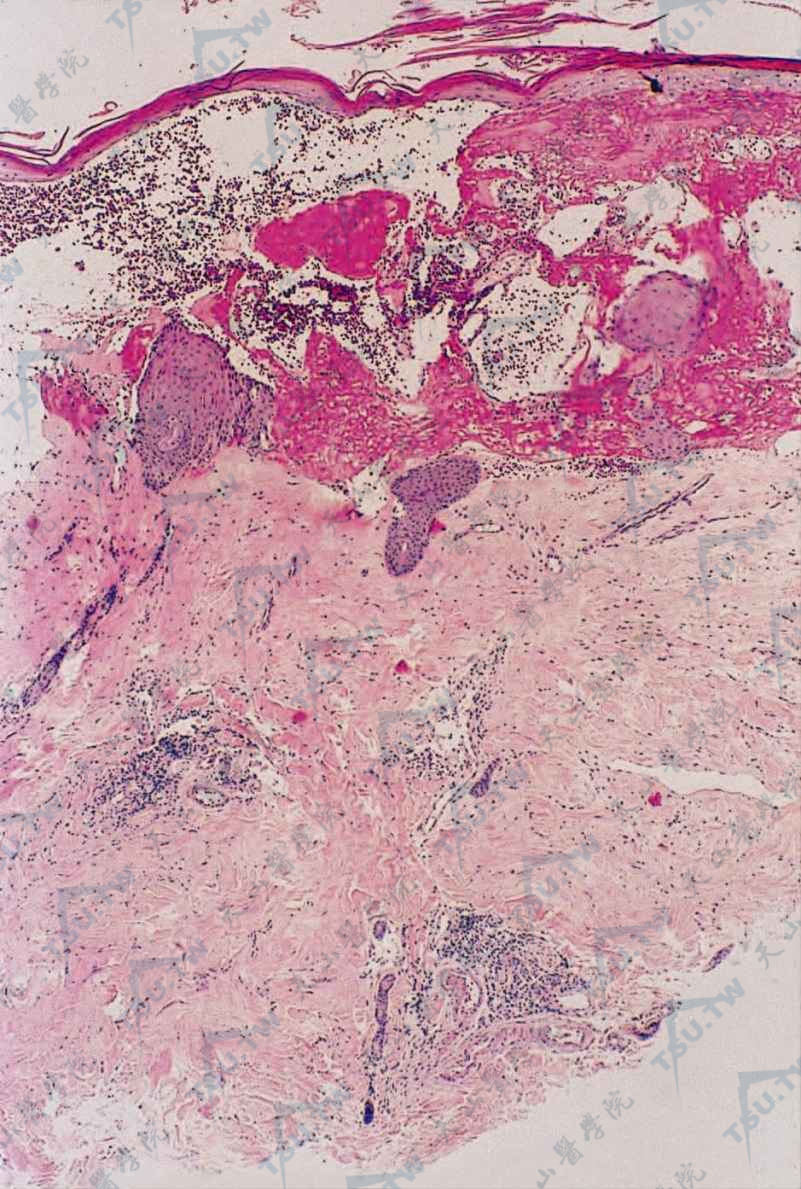
图:表皮下大疱形成,疱液内含有大量红细胞、嗜酸性纤维蛋白(HE染色×100)
电子显微镜观察提示原发性变化是胶原纤维的变性,横纹消失,横切片中有时呈空管状。许多成纤维细胞中内质网池扩张,核变空,表明胶原合成减少。致密板及致密板下层出现变形,部分铺原纤维降解。表皮下弹性硬蛋白变性。角质形成细胞中缺乏黑素小体,这是由于黑素细胞变性和消失或抑制黑素小体从黑素细胞输送到角质形成细胞所致。
诊断及鉴别
根据典型损害为瓷白色丘疹、斑块及萎缩性斑片,其上可有黑头粉刺样角栓,质地较坚实,结合好发部位及病理变化等特征,硬化性苔藓不难诊断。但需与下列疾病相鉴别:
- 萎缩性扁平苔藓:初期损害呈紫红色扁平丘疹,中央逐渐萎缩可成淡白色,其外围可查见紫红色扁平小丘疹。病理变化有特征性。
- 硬斑病:皮损为境界清楚的斑状或点滴状水肿性硬肿斑,边缘有紫色红晕,中心呈黄白色,不难诊断。点滴状硬皮病与硬化性苔藓可在某些损害上重叠或共存。此时毛囊性角栓的存在是最好的识别方法。应检查除躯干外,生殖器肛门是否有硬化性苔藓的典型损害丘疹。局限性硬皮病无基底细胞液化变性,也无毛囊性角栓,在真皮浅层仍有弹性纤维,在真皮网状层和皮下脂肪内尚有一些提示为硬皮病的变化。也可用高频超声检查,硬化性苔藓表皮下回声带超过1.2mm,而硬斑病表皮下无回声带,仅略有回声增加,有助于区别两者。
- 斑状萎缩:躯干上部的淡蓝白色萎缩性斑片,稍隆起,触之有疝孔样的感觉。
- 白癜风:仅为色素脱失斑,呈乳白色,既不萎缩,也不硬化。
此外,若本病发生于外生殖器肛门部位时,应与Bowen病、乳房外Paget病、瘢痕性类天疱疮、外阴黏膜白斑病(leukoplakia)、浆细胞性龟头炎、慢性单纯性苔藓相鉴别。
治疗
硬化性苔藓可以自然消退,尤其当患者是儿童和年轻女性时。主要为对症处理,缓解症状,特别是治疗外生殖器肛门部位损害的瘙痒和不适,尽量减少局部刺激,预防感染,阻止局部皮肤发生解剖学改变及恶变。
内用药治疗
- 维A酸类药:维A酸类药对糖皮质激素治疗无效的难治性硬化性苔藓患者可能有较好的作用。作用机制可能是作用表皮分化和结缔组织代谢,使其结构恢复正常,同时减少胶原变性。阿维A酯0.6~1mg/(kg·d),分次口服,疗程常为3个月。常取得较好的疗效,也有报道该药对生殖器外的皮损无明显效果。阿维A20~30mg/d,口服16周,能获得更显著的临床疗效。维胺脂25mg,每日3次,或用异维A酸10mg,每日2次,均为1个月一疗程,根据病情变化,考虑是否减量或继续用。一般疗程为3个月。
- 抗生素类药:有报道本病与博氏疏螺旋体感染因素有关。故可选择红霉素或青霉素类药,如阿奇霉素500mg,第一天1次,以后0.25g,每日1次,共6日为一疗程,饭前口服为宜。本病和念珠菌或其他细菌感染可同时存在或由于治疗而出现感染时,外用或口服相应的抗生素以控制其感染。
- 1,25-二羟维生素D3(阿法骨化醇):0.5μg,每日口服,疗程为6个月,能使皮肤弹性增加,皮损改善。该药具有抑制成纤维细胞生长及免疫调节作用。注意其引起高钙血症的不良反应。
- 司坦唑醇(stanozolol,康力龙):2mg,每日3次,共3个月,治疗闭塞性干燥性龟头炎,疗效较好。此药为同化激素,强效纤维溶解剂。
- 对氨基苯甲酸钾:4~24g/d,分次口服,持续用药6~8个月。对耐其他药物不同部位的硬化性苔藓有明显疗效,其具有抑制成纤维细胞的增殖和抑制胶原合成。也有学者报道该药无明显治疗作用。
- 雷公藤多苷:20mg,每日3次。对大疱和血疱性损害的减退有效。
- 维生素类:口服维生素A、维生素C、维生素K和大剂量维生素E治疗。
- 其他内服药治疗:柳氮磺胺吡啶2~4g/d,抗组胺类药,抗疟药。女性围绝经期患者可用己烯雌酚10mg/d,分3~4次口服,可能有效。累及肛门引起便秘或肛裂疼痛者,宜多服润肠剂及外用温和的润滑剂。如疼痛明显,可用阿米替林治疗。
外用药治疗
1.糖皮质激素:是治疗本病的首选药物,常选用强效糖皮质激素霜或轻膏,其中0.05%丙酸氯倍他索霜(软膏)域0.1%糠酸莫米松霜外涂或封包为本病的一线治疗药物,当治疗获得明显改善后,可逐渐减少使用次数或改用较低效糖皮质激素如丁酸氢化可的松霜治疗均有效。一般每日1次,治疗4周后改为隔日1次,再用4周后减为每周2次,夜间用药。如有症状反复可再改为有效控制症状的剂量。也可用糖皮质激素损害内注射疗法,如去炎松混悬剂直接点状注射入皮损内,每1~2周1次,一疗程为4~6次。糖皮质激素制剂治疗硬化性苔藓疗效好,安全性较高,对外生殖器处损害的疗效比生殖器以外皮损的疗效更好,年轻患者损害消退更快。有效者角化过度及浸润肥厚缓解,瘙痒及局部不适明显改善,多数患者症状完全消退。对生殖器硬化性苔藓皮损硬化及尿道口受累的症状均可显著改善,糖皮质激素停用10个月后平均复发率为50%。不良反应是常遗留萎缩斑、肤色改变和毛细血管扩张。
2.免疫抑制剂:1%匹美克莫司(pimecrolimus)霜或0.1%他克莫司软膏,外用,每日1~2次,2~3个月后可使硬化性苔藓损害体征和症状缓解或消失,效果较好,无明显的不良反应,耐受性较好,可长期缓解达1年以上。两药属大环内酯类药物,具有很强的免疫抑制作用,不引起皮肤萎缩,可有效治疗糖皮质激素治疗后复发的硬化性苔藓。
3.性激素制剂外用:其疗效不如糖皮质激素。
- 2%丙酸睾酮软膏或霜:丙酸睾酮和麻油混合,以100mg/mL浓度调入白凡士林中,配置成2%软膏,每日2次,轻擦于患处。至6个月时,大多数病人有明显的疗效。此后可减至每日1次。此药对男女患者均适用,但必须长期坚持治疗,停药后可能复发。此药用于儿童尚有争论。对育龄妇女疗效差。过度应用可致阴蒂肥大,性欲增加及男性化。
- 黄体酮软膏:200mg黄体酮油(25mg/mL)与62.206g亲水性软膏混合,每日2次外用,对女阴瘙痒疗效好。若与糖皮质激素制剂早晚交替使用,则疗效更好。
- 己烯雌酚软膏:制成30g软膏内含己烯雌酚20mg,每日1~2次外用,可止痒。
4.其他外用药:维生素A软膏、焦油制剂及维A酸软膏或霜(生殖器肛门部的损害浓度宜低,以免刺激反应),有一定疗效。
物理治疗
- 激光和液氮冷冻治疗:外用药无效的硬化性苔藓患者对冷冻有效,能迅速缓解瘙痒等症状,50%的患者可缓解约3年。
- 光疗:应用低剂量UVA1光疗,每周4次治疗,生殖器外硬化性苔藓,剂量为每次20J/cm2,连续治疗10周,结果发现患者皮损的体征及症状均有显著缓解。PUVA治疗可能有效。
手术、中医治疗
手术用于治疗药物等疗法难以改善的硬化性苔藓引起的包茎,可做包皮环切术。累及尿道使尿道狭窄可以做尿道扩张术或尿道重建术。累及阴道造成阴道口狭窄影响性交可做会阴部再造术。反复发作的阴唇阴蒂粘连的患者可以做会阴松解术治疗,阴蒂粘连性囊肿可以做粘连囊肿切开术。成人女性外阴硬化性苔藓除恶变及有炎症性后遗症外,一般不考虑手术治疗,手术后仍有复发的可能。病人术后可结合皮损内注射或继续外用糖皮质激素,可取得较好的治疗效果。
(五)中药治疗:当归局部注射疗法,分点注射皮损,每点1.5~2mL,8次为一疗程,月经期停用。
