光线性角化病(Actinic Keratosis)又名老年角化病(keratosis senilis)或日光性角化病(solar keratosis),是日光长期曝晒损伤皮肤所引起的一种癌前期损害。中老年皮色白皙者容易发病。皮疹多见于面、耳、手背和前臂等部位。有时可发展成鳞状细胞癌。
病因及发病机制
尚不清楚。本病多见于白种人,白化病患者发生率亦较高。照射日光、紫外线和放射能、辐射热、电离辐射,以及接触沥青、煤提炼产物均可诱发本病。个体易感性在发病中亦起重要作用。本病发生于老年皮肤,因年龄增大后DNA损伤的积累和DNA修复功能低下并不一致,故当紫外线损伤表皮细胞核的DNA时,由于老年皮肤缺乏青年人那样的修复功能,从而发生光线性角化病。
症状表现
本病的发生率为0.006%~0.7%,某些地区有极强的紫外线照射,故发病率增高。
日晒皮肤上开始发生正常皮色或淡红色扁平丘疹或小结节,呈散在性;也有境界不清的红斑、色素斑或毛细血管扩张。皮疹轻微隆起,米粒至蚕豆大,圆形或不规则形,边缘正常或有炎症现象,表面疣状增殖,质硬,可呈斑块,表面光亮或有轻微黏着性鳞屑。久后皮疹转变为黄褐色或黑褐色,表面干燥,角化显著有固着于基底的硬痂,不易剥离。若强行除去,可见轻度出血。皮疹常单发,有时多发。好发于面部、耳和手背,其他部位也可发疹。慢性经过。一般无自觉症状或有轻痒,有皲裂时感痛。常与老年性皮肤萎缩、干燥和色素沉着伴发。少数病例炎症显著,或形成糜烂、溃疡而继发皮角或鳞癌,转变为鳞癌的几率为0.01%~0.3%,从光线性角化病转变到鳞癌的时间尚不清楚(图3-9-14)。
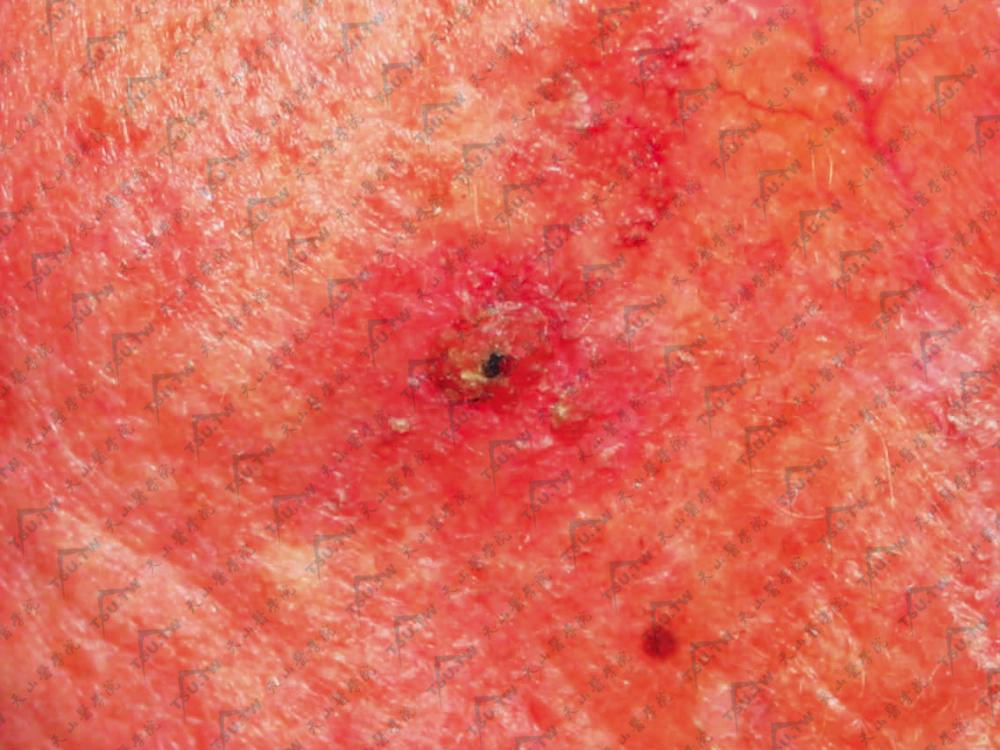
图3-9-14 皮损表面疣状增殖,有固着于基底的硬痂,不易剥离,周边有毛细血管扩张
组织病理
根据本病损害的病理形态可以分为以下几型:
- 肥厚型:角化过度,间有角化不全。颗粒层灶性增厚或消失。棘层肥厚,所有棘细胞排列紊乱,有的细胞呈多形性,其胞核有间变。表皮中部有一些角化不良的细胞。基底细胞的胞核常紧密聚集。尚有不典型基底细胞群不规则分枝延伸至真皮上部。表皮嵴不规则向下延伸。真皮乳头增粗的胶原纤维和扩张的毛细血管垂直于皮肤表面。
- 苔藓型:除上述变化外,尚见基底细胞液化变性及表皮下带状炎细胞浸润。真皮上部还可见胶样小体。
- 萎缩型:表皮萎缩,轻度角化过度,不典型细胞主要在基底层,核大、深染,排列紧密。有时不典型细胞可向真皮内呈带状或管状增生或围绕毛囊和汗管导管上部,状如管套,然其与正常上皮有明显划分。
- 原位癌型:与表皮原位癌相似,但不侵犯末端毛囊和汗腺导管。
- 色素型:表皮内色素显著增多,尤见于基底层。黑素可见于不典型细胞内,或只见于黑素细胞及其树枝状突内。真皮上部有多量载黑素细胞。
- 棘突松解型:在紧接表皮基底层中不典型细胞之上方,见裂隙或腔隙,其中有少数棘突松解细胞。裂隙上方有不同程度不典型细胞,然较基底层为少。间变细胞常向基底层呈芽状或管状扩张至真皮上部。在真皮上部毛囊和汗腺导管的基底层内可见棘突松解现象(下图)。
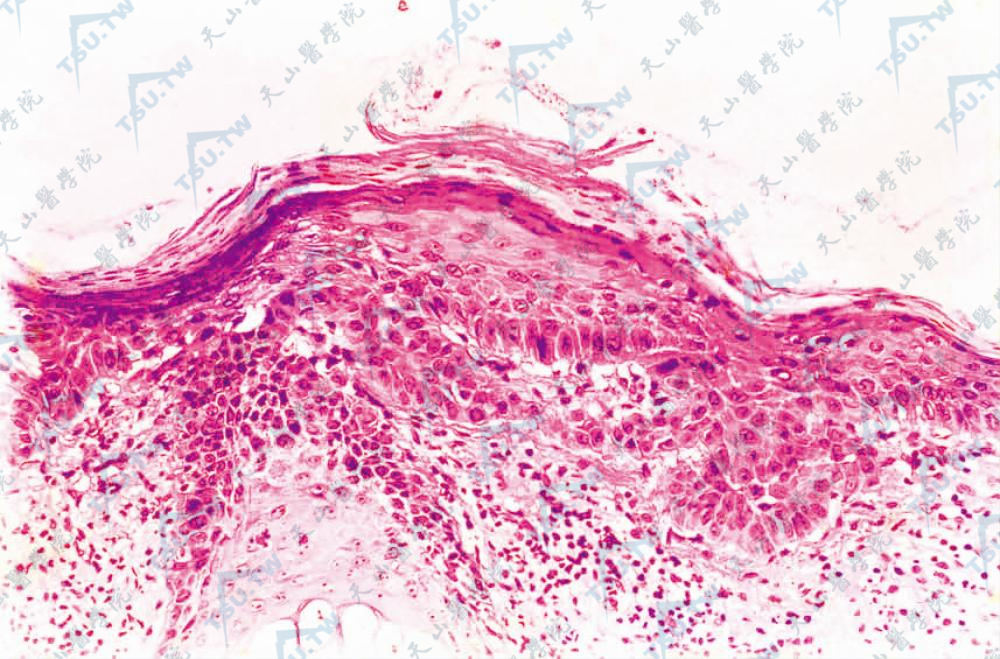
图3-9-15 表皮不规则向下增生,增生表皮细胞核异形、大而深染(HE染色×400)
诊断及鉴别
根据临床表现和病理变化容易诊断。但应与下列疾病鉴别:
- 脂溢性角化症:褐色丘疹或斑片周围无红晕,表面可有油腻性鳞屑似薄膜状,易剥离且无出血,皮疹常多发,非暴露部位也常见。病理变化主要是表皮呈乳头瘤样增生和角化过度,无角化不良和核分裂,真皮炎症反应轻。
- DLE:皮疹色较鲜红,鳞屑易剥落。有特殊病理变化。
- Bowen病:有更为不规则轮廓和有明显的基底部红斑。
- 萎缩型和色素性扁平苔藓:病理表现中无不典型细胞。
- 恶性雀斑痣:有不典型黑素细胞。日光性角化病则有角朊细胞的间变。
治疗
可用冷冻、电灼、微波或激光治疗。外用5%5-FU霜或溶液,每日2次,连续2~3周,效果好,且很少或无瘢痕形成。亦可外用复方维A酸乳膏(含0.1%维A酸)、0.05%维A酸凝胶。皮损内注射干扰素α2,至少需注射6次,每周注射3次,在末次注射1个月之后明显好转或消退。阿维A酯(tigason)对本病疗效显著,每日口服75mg,服药1月内开始见效,以后减量维持,部分病例停药后不复发,即使复发者亦仅单个损害。发现有恶变时应及早彻底切除。
