扁平苔藓(Lichen Planus,LP)是一种发生于皮肤、毛囊、黏膜和指(趾)甲的常见的病因不明的慢性炎症性疾病,皮损通常为紫红色多角形瘙痒性扁平丘疹,有特征性组织病理学变化。扁平苔藓由Erasmus Wilson于1869年报道并命名。
本病在世界各地所有人种均有,发病率各地不一,估计在人群中低于1%,为0.14%~0.8%,在伦敦为所有新病人的1.2%,美国约0.44%,印度为0.38%。男女之比无差别,至少2/3的病例在30~60岁之间发病,男性稍微早些,通常在20~60岁之间;女性较晚些,通常在50~60岁。老年人和儿童较少见。发病与季节、环境因素有关。12月份和1~7月份发病率增加。
病因及发病机制
病因及发病机制至今尚无定论。有自身免疫、遗传、感染、精神神经、药物、慢性病灶、代谢和内分泌等学说。
一、免疫学发病机制
扁平苔藓的发病主要是细胞介导的免疫反应为主,继发和伴随体液免疫反应。用直接免疫荧光检查发现皮损表皮下的胶样小体部位有IgM、IgA、IgG、C3及纤维蛋白的沉积。表皮真皮交界处可见颗粒状或线状纤维蛋白沉积。偶见基底膜带有IgM和IgG颗粒沉积及C3的线状沉积。损害的最早病变中首先是朗格汉斯细胞(LC)数目增多,形态及功能的变化。扁平苔藓皮损的真皮内有CD4+和CD8+两种T细胞浸润,而表皮中是CD8+细胞毒性T细胞浸润。
表皮和淋巴细胞之间反应可分为三个主要时期:特异性扁平苔藓抗原识别、毒性淋巴细胞活化和角质形成细胞凋亡。CD8+T细胞能识别并溶解扁平苔藓特异性抗原与损害处角质形成细胞表面表达主要组织相容性复合体(MHC)1类抗原有关。扁平苔藓抗原的性质尚不明,可能是一种自身反应的多肽和外源性变性蛋白、化学物、药物、金属、接触过敏原、病毒、感染因子和性质未明的激发免疫应答的靶抗原。当扁平苔藓抗原作用于角质形成细胞表面时,LC摄取并处理抗原后提呈给T细胞,同时激活的LC分泌白细胞介素-1(IL-1)等细胞因子,使T细胞活化、增殖。活化T细胞和损伤角质形成细胞均能表达和分泌多种性质不同的细胞因子如白细胞介素(IL)、肿瘤坏死因子(TNF)、干扰素(IFN)和趋化性因子。T细胞分泌的IFN-γ诱导角质形成细胞表达人类白细胞抗原(HLA)-DR,亲表皮T细胞的存在与角质形成细胞和LC表达的HLA-DR相互关联。
角质形成细胞的细胞因子上调T细胞表面的细胞表面黏附分子的表达,使T细胞向表皮迁移。T细胞的细胞因子能激发肥大细胞脱颗粒,使TNF-&a扁平苔藓ha;释放,依次上调T细胞的分泌,有助于T细胞长期浸润。肥大细胞脱颗粒和T细胞分泌基质金属蛋白9引起表皮基底细胞凋亡。此凋亡的机制认为:T细胞分泌TNF-&a扁平苔藓ha;结合到角质形成细胞表面的TNF-&a扁平苔藓ha;RI受体;T细胞表面CD95L(Fas配体)结合到角质形成细胞表面的CD95;T细胞分泌的颗粒酶B经膜孔进入角质形成细胞所致。免疫连锁反应机制使T细胞长期浸润于真皮表皮,最终导致基底细胞凋亡,产生扁平苔藓的病理特征和临床疾病的表现。
二、遗传因素
特发性扁平苔藓有遗传易感性。在一个家族中可有数人发病,1%~2%的病例有家族史,甚至高达10.7%。姐妹同患病最多见,单卵双胞胎中有发病,常为急性泛发性,发病较早,约40%初发于20岁之前。扁平苔藓患者的HLA某些终点有异常。家族性患者中,包括HLA-B7、HLA-AW19、HLA-B18和HLA-CW8;非家族性者,HLA-A3、HLA-A5、HLA-A28、HLA-B8、HLA-B16和HLA-BW35;口腔扁平苔藓中,HLA-B8;英国人口腔扁平苔藓中,HLA-B27、HLA-B51、HLA-BW57;Ⅱ类抗原HLA-DR1、HLA-DR9.HLA-DQ1抗原的阳性频率显著高于对照组。其中以HLA-A3、HLA-A5的相关性最为明显。扁平苔藓的遗传异质性提示特发性皮肤扁平苔藓和单纯黏膜扁平苔藓有不同的发病机制。
三、感染因素
多年来不断有报道扁平苔藓发病与细菌、螺旋体、念珠菌和幽门螺杆菌微生物感染有关,但至今未被证实。近来注意到扁平苔藓与病毒感染有关。电子显微镜下观察到损害组织内有包涵体或颗粒状物质存在被认为是病毒感染。已证实丙型肝炎病毒与扁平苔藓相关,但它为何导致临床损害还不清楚。
四、精神神经因素
扁平苔藓通常在精神紧张、焦虑及压抑后发病或恶化。有学者报道约10%的病例发病时有精神紧张因素。而60%的病人的病情为慢性精神紧张所加剧。有些病人通过心理治疗,在精神症状改善或消除后,损害会好转或消失。有的病人皮损与脊髓神经分支的分布相一致。若在脊髓神经后根受到Ⅹ线照射治疗后能收到一定的疗效。
五、药物因素
本病常有药物引起,特别是磺胺类、金或汞制剂、链霉素、青霉胺、氯磺丙脲、甲苯磺丁脲和氯噻嗪类药等。口腔扁平苔藓的另一抗原可能是口腔矫形修复材料,特别是汞合金填充剂的汞。有学者报道87%~97%与牙汞合金填充剂有关的口腔扁平苔藓病人除掉汞合金后有好转。但仅有28%~39%的病人对汞合金或无机汞斑贴试验呈阳性反应,斑贴试验阴性随着汞合金的清除后病情也有好转的病人,认为是对汞合金的刺激反应
六、与某些疾病有关
有文献报道7%~25%的扁平苔藓患者有异常肝酶升高,活检12%证实有肝病。有2.6%的原发性胆汁性肝硬化患者伴发扁平苔藓。在扁平苔藓患者中,慢性活动性肝炎发病率为9.5%~13.5%。在糖耐量异常和糖尿病患者中,扁平苔藓的发病率较高。扁平苔藓可与其他自身免疫性疾病,如斑秃、白癜风、天疱疮、类天疱疮、SLE、皮肌炎、硬皮病、桥本甲状腺炎和溃疡性结肠炎中的任何一种疾病伴发。另外结核病灶、慢性膀胱炎、肿瘤及甲状腺、肾上腺和脑下垂体功能异常可伴发扁平苔藓。
七、酶的异常
有作者报道扁平苔藓患者的皮疹内,葡萄糖-6-磷酸脱氢酶缺乏,琥珀酸脱氢酶、细胞色素氧化酶、烟酰胺腺嘌呤二核苷酸等呼吸酶活性降低,酸性磷酸酶减少,乳酸脱氢酶增多,铁和叶酸缺乏。这些发现提示扁平苔藓损害中新陈代谢有变化。
此外,扁平苔藓患者的肥大细胞对P物质敏感性增加,提示神经肽可能对扁平苔藓发病有重要意义。口腔扁平苔藓与吸烟或嚼烟有关。
临床症状
扁平苔藓的原发性损害是紫红色扁平丘疹,呈多角形或类圆形,边界清楚,表面有光泽并保留皮纹。损害密集成群或散在、局限性或泛发性分布。丘疹初发时小如针头,粉红色,继而扩大至直径0.5~1cm或更大。皮损成熟期多为紫红色或紫蓝色,也可暗红或红褐色。同一患者的损害往往大小一致,但有时也会有大小不等的损害同时存在。丘疹中央可微有凹陷,附有一层光滑发亮的蜡样薄膜状鳞屑,表面可见白色带有光泽的小斑点或细微的纹白色网状条纹(称Wickham纹),如在表面涂擦少许石蜡油、二甲苯、水或热敷后,用放大镜观察显得更清晰。损害排列的外形呈环状、线状;形态有肥厚性、萎缩性、水疱大疱性、毛囊性和色素性等表现(下图)。损害沿着抓痕上发生条状或串珠状排列的新损害(称Köebner现象或同形反应)。少数病例在几周内损害很快消退,但通常损害在不知不觉间加剧,多数病人在几个月后,最终损害变平、消退,常留有暂时性色素沉着斑并可持续数月或数年,也有遗留色素减退斑。可出现新的丘疹,而另外的陈旧性损害消退。有些丘疹持续时间很长,扩大并增厚,表面粗糙、明显紫颜色,表现为肥厚性损害,消退后可有萎缩或瘢痕形成。
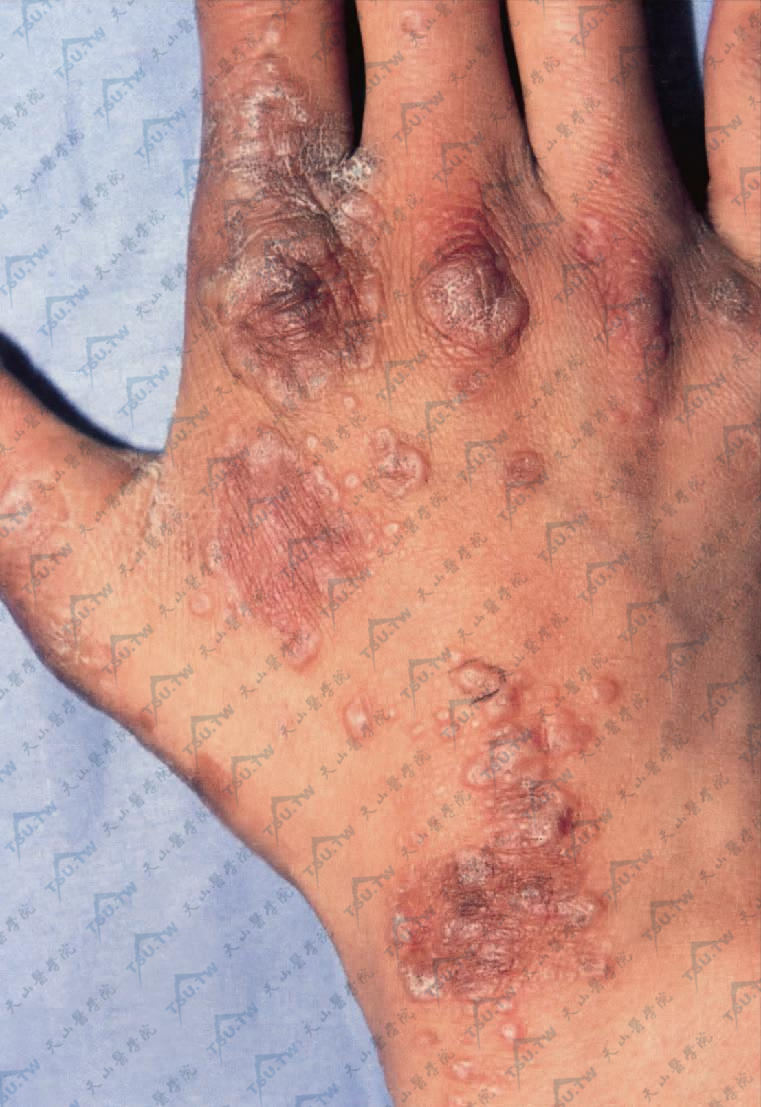
图:右手背部微高起的扁平丘疹,呈多角形、圆形或类圆形,边缘清晰,多为紫红色,有色素减退或色素沉着。有的丘疹中央微凹,表面有一层光亮的蜡样薄膜,亦可见到白色小点或网状条
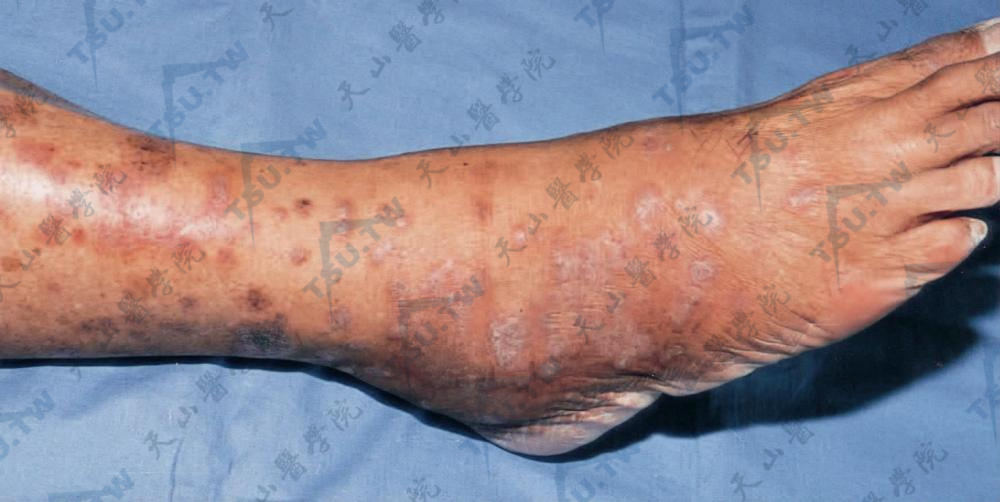
图:小腿及足背见多数暗红色或紫红色扁平丘疹,部分融合成片,附着白色鳞屑
扁平苔藓能累及体表任何部位,但四肢多于躯干,四肢屈侧多于伸侧,尤以腕屈侧、踝周围、股内侧、胫前、手背和龟头最易受累。躯干部损害位于腰部居多,对称分布。面部受累较少见,常位于一侧或双侧眼睑或唇部。扁平苔藓可伴有粟丘疹,扁平苔藓可发生在放射治疗部位。
扁平苔藓常累及黏膜,占30%~70%的病例,其中以口腔黏膜损害最多见,仅次于皮肤,可与皮肤同时或先后发病,或仅为本病惟一的临床表现。25%的口腔扁平苔藓病人有皮肤损害,而50%的皮肤扁平苔藓患者可伴有口腔黏膜的损害。损害最常见于颊黏膜后侧,其次是舌腹侧、舌背、齿龈、腭部、扁桃体、唇部及咽喉等。损害特点为树枝状或网状银白色细纹及小丘疹,对称分布。损害形态可分为网状或花边状、斑块状、萎缩性、环状、线状、丘疹、大疱、糜烂渗出和溃疡等临床类型(图3-19-27),一种或多种损害可同时共存,以网状型多见(约占41%),萎缩型约占1/5。老年患者以糜烂渗出型最常见。口内溃疡性损害少见。口腔扁平苔藓可与糖尿病有关或与口腔念珠菌病同时存在。偶见口腔扁平苔藓损害蔓延至咽喉或食管,产生咽下困难及食管良性狭窄。口腔扁平苔藓易误诊为舌和颊黏膜的黏膜白斑病、齿龈边缘的齿龈炎和口腔慢性念珠菌病。此外,应除外硬腭部的吸烟者白斑、口腔底部的白色海绵状痣。组织学检查有助于鉴别。口腔苔藓样改变的病人可能是苔藓样药物反应,损害位于颊黏膜及紧接在牙汞合金填充剂周围,且不对称,如斑贴试验显示对汞过敏,更换汞合金改用其他填充剂可使症状及损害消失。口唇部损害表现为上下唇红缘处呈淡白色斑片或斑块,可微有糜烂及渗出,有明显的黏着性鳞屑,出现皲裂时,张嘴或进食可引起剧烈疼痛,与红斑狼疮及光线性唇炎引起的唇部损害极为相似。
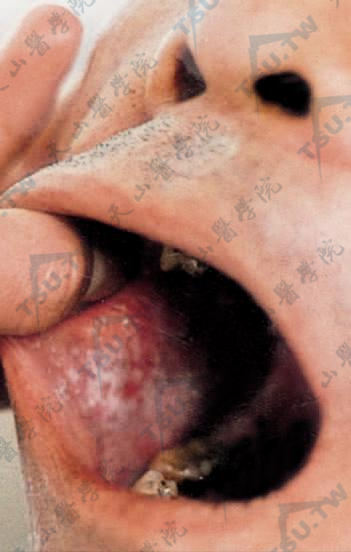
图:颊黏膜网状条纹,略隆起,周围有散在白色扁平丘疹
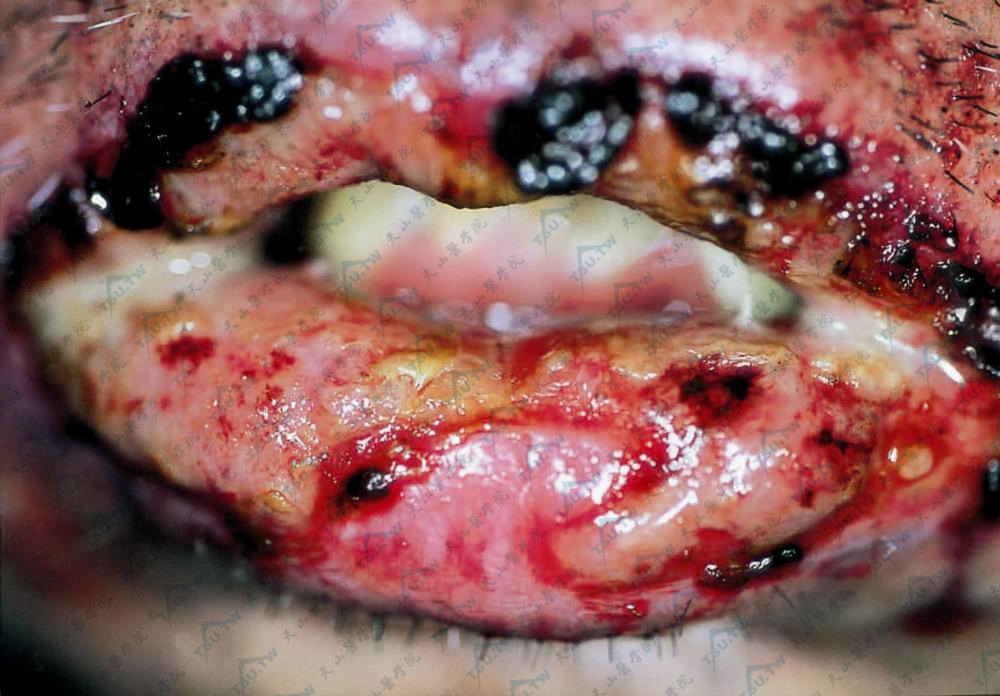
图:唇黏膜肿胀,大片糜烂,上覆脓性分泌物及血痂
生殖器部位也是扁平苔藓的好发部位。有时损害只限于此处或伴有其他部位发病。男性病人中,约25%有生殖器受累,多见于龟头、包皮、阴茎及阴囊。损害常排列呈环状。女性则多见于大阴唇内侧、小阴唇、阴蒂、前庭、阴道及子宫颈。损害与口腔黏膜的病变相似,从表面白色细网状丘疹至严重糜烂或溃疡性损害。此外,肛门周围、眼结合膜、鼻黏膜及鼓膜,甚至食管、胃、直肠、尿道及膀胱等处的黏膜偶尔也会受到侵犯。
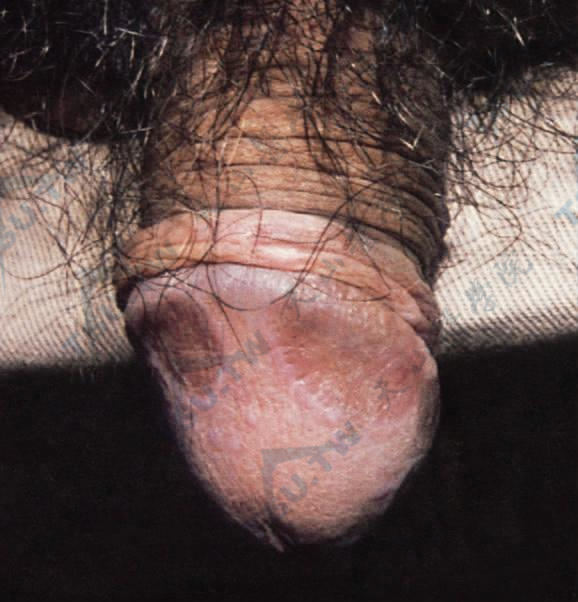
图:龟头部呈紫红色环状损害,边缘略高起,中央轻度凹陷,色素增加
甲扁平苔藓(lichen planus of the nails)的发生率占5%~10%,一般仅累及少数指(趾)甲,偶有全部受累,常与皮肤和口腔损害同时出现,但也可单独发生于甲。有学者认为多见于儿童的二十甲营养不良(twenty-nail dystrophy)是局限性扁平苔藓的一种异型。甲下丘疹引起甲板增厚,甲凹凸不平,表面粗糖,或甲板变薄,常有纵沟或嵴,少见有进行性萎缩,引起脱甲。有甲裂缝,尤以中线处裂缝较为多见。这主要由于甲基质受累所致。甲床近端灶性萎缩则导致甲出现沟状损害,弥漫性萎缩则致甲板变薄,整个甲床破坏可致暂时或永久性脱甲。甲下角化过度,甲板增厚、翘起、分离或甲畸形。由于甲基质灶性破坏,甲皱襞的甲小皮过度向前增长,覆盖且粘连于无甲片的甲床,称甲翼状胬肉(pterygium unguis),为甲扁平苔藓特征之一(下图)。少数病例见甲下色素沉着,甲板可呈粉红、紫蓝或褐色等黑素甲。因此,单纯累及甲部的扁平苔藓应与真菌感染、药疹、外伤、甲黑素瘤、系统性疾病或其他皮肤病引起的甲变化相鉴别。有时需做甲活检等确诊。
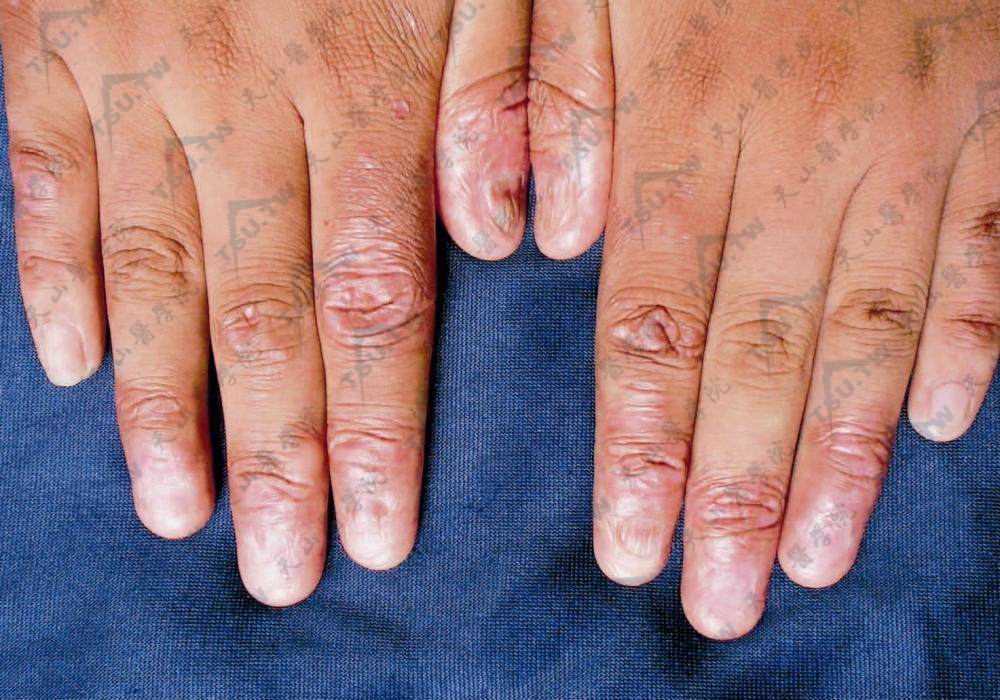
图:甲周扁平苔藓,甲板变薄萎缩,见级嵴,甲翼状胬肉
扁平苔藓的自觉症状主要有瘙痒,其程度因人而异,由轻度至几乎是难以忍受的瘙痒。患者常以摩擦而不是搔抓方式达到止痒,故抓痕不十分显著。口腔黏膜损害可有烧灼或疼痛感。糜烂或溃疡性损害时,疼痛较重,特别是进食饮料或热食物引起严重不适。自觉症状完全缺如者亦非罕见。全身症状不多。
扁平苔藓的自然病程具有很大的差异,与发病部位、临床类型及全身情况有关。少数病例可在数周内痊愈。约50%的病例在9个月内痊愈,85%的病例在18个月内痊愈,少数病例在2年以上甚至20年以上才能痊愈,其中多为肥厚性与较大的环状损害,黏膜扁平苔藓消退尤为迟缓,约3%的口腔扁平苔藓患者于平均5年后自然缓解。少数病例的损害消退后还会反复发作。
扁平苔藓的症状表现不一,根据其发病情况,损害的排列、形态、部位等特点,在临床上可分为多种类型或变异型。它们的临床表现有扁平苔藓的共同表现,但亦有各自的特点。
一、急性或亚急性泛发性扁平苔藓(acute and subacute widespread lichen planus)
初为红色点滴状扁平小丘疹,多见于前臂内侧,发展很快,数日内可遍及大部分或全身皮肤,尤其多见于腹部、背部、股部及前臂。通常急性发作可于数月或数年之前就已有一两个小片皮疹。丘疹可互相融合成斑片或斑块,形如玫瑰糠疹。损害的颜色变化很明显,由开始红色随即加深至紫黑色,炎症加重,水肿明显,甚至发生小水疱、丘疱疹,类似于湿疹,但仔细观察,斑块的周围可有扁平苔藓的典型丘疹存在。损害可连续成批发生。有的病例约在3个月内损害会自然消退,亦有留下少数红色斑片,逐渐增厚,变为慢性病程。常有剧烈瘙痒。
二、线状扁平苔藓(lichen planus linearis)
或带状扁平苔藓(zosteriform lichen planus),丘疹密集成群或融合组成线状或带状损害,仅占不到1%。常见于儿童,为扁平紫红色丘疹连续或断续地排列成0.5~3cm宽窄不等的线条状损害,沿皮节、血管或神经走行或沿Blaschko纹分布,也可沿着整个肢体纵向分布,尤以下肢后侧多见,也见于胸部,罕见于面部。带状扁平苔藓可发生在带状疱疹愈后的部位。线状扁平苔藓与表皮痣重叠,称苔藓样表皮痣。多发性线状扁平苔藓可发生在人类免疫缺陷病毒感染的病人。节段性扁平苔藓和白癜风可发生在同一部位。本病的组织病理学可与表皮线状痣、线状苔藓和线状银屑病相鉴别。
三、环状扁平苔藓(lichen planus annularis)
约占扁平苔藓的10%。丘疹排列成环状,或一个丘疹,中心退化,呈离心性向外扩展的环状损害,通常有一狭窄的略高起的活动性边缘,中央轻度凹陷或萎缩,为直径0.3~1cm的紫红色色素沉着性环状损害。损害数量一般不多,也可广泛分布,可相互融合呈套环状或多环状。好发于唇、龟头及阴茎,腋窝和腹股沟及四肢亦可发生,位于躯干部者较少见,有时也见于颊黏膜。本类型有时易误诊为环状肉芽肿。
四、肥厚性扁平苔藓(hypertrophic lichen planus)
又称疣状扁平苔藓(lichen planus verrucosus)占扁平苔藓的6%~19%,且38%为家族性扁平苔藓。通常由亚急性扁平苔藓发展而成,偶见开始即肥厚性或疣状损害。典型的损害是疣状增殖性肥厚性斑块,紫蓝色或红褐色,伴有多少不等的黏着性鳞屑,类似银屑病。斑块为单个或多个圆形或长圆形,周围有散在性扁平小丘疹(图3-19-31)。损害可见任何部位,但好发于踝周围和胫前方及指(趾)节间关节。对称分布,剧烈瘙痒。病程慢性,常数年不愈。可能与静脉淤滞有关。损害消退后,留有色素沉着或色素减退或皮肤萎缩。肥厚性损害上可发生多发性皮角、角化棘皮瘤和恶变为鳞状细胞癌。

图:手掌部疣状增殖,肥厚性斑块,有黏着性白色鳞屑,周围可见散在红色或紫色扁平丘疹
萎缩性扁平苔藓(lichen planus atrophicans)在环状扁平苔藓或肥厚性扁平苔藓消退过程中,亦可在开始发病时,形成萎缩性扁平苔藓。好发于下肢和躯干。损害的特点是萎缩性斑片或斑块,呈紫红色或黄褐色,萎缩明显者略带浅蓝白色。细观之,此类斑片是由边缘略微隆起而中央浅表性萎缩的多角形丘疹组成,损害虽直径仅几毫米大小,但可融合成大斑片,界限清楚,有时附有细薄鳞屑。个别病例可有溃疡发生。本病组织病理学可与点滴状硬皮病、硬化性苔藓和汗孔角化症相鉴别。
五、毛囊性扁平苔藓(lichen planus follicularis)
又称毛发扁平苔藓(lichen planopilaris),多见于30~70岁之间的女性,也可见于儿童。皮疹为典型扁平苔藓在发病过程中出现圆顶或尖顶紫红色毛囊性丘疹,丘疹中央角化过度,形成棘状角质栓。毛囊性丘疹可聚集成紫红色斑块,无明显瘙痒,以后逐渐引起局限性或泛发性脱发、瘢痕性脱发。损害可以仅累及头皮,也可发生于头皮和身体其他毛发生长部位,包括眉部、腋窝和耻部。有时可见皮肤、甲和黏膜的典型扁平苔藓损害。发生于头皮者,称头皮部扁平苔藓(lichen planus of the sca扁平苔藓),表现为单个、多灶性或泛发性萎缩性瘢痕及永久性脱发,与Brocq假性斑秃难以鉴别。
但Brocq假性斑秃是一种少见的瘢痕性脱发和纤维化的临床综合征,通常是扁平苔藓、LE、脓疱性瘢痕性毛囊炎、真菌感染、硬皮病和结节病等原发性炎症性皮肤病引起的毛囊纤维化终末期的结果,病理学无特征性改变。而头皮部扁平苔藓特征是在瘢痕性脱发区域内或边缘残留有一丛或多丛外观正常的毛发。通过皮肤活检可与毛囊角化病、毛发苔藓、瘰疬性苔藓、毛囊黏蛋白病及头皮部红斑狼疮相鉴别。
六、格拉哈姆-利特尔综合征(Graham-Little syndrome)
又称格拉哈姆-利特尔-皮卡迪-拉休尤综合征(Graham-Little-Piccardi-Lassueur syndrome)、瘢痕性脱发-毛周角化病(cicatricial alopecia-perifollicular keratosis)、毛发扁平苔藓三联症,为毛囊性扁平苔藓的一种变型。本病主要由三征组成:
- 萎缩性瘢痕性脱发;
- 躯干、四肢棘状毛囊性丘疹;
- 腋窝、阴部非瘢痕性脱毛,但无瘢痕形成,与典型的口腔和皮肤的扁平苔藓损害并存。
此外,躯干、上臂、大腿及小腿的上1/3处有毛囊性棘状丘疹,颇似小棘苔藓。通常无自觉症状。
七、大疱性扁平苔藓(bullous lichen planus)
表现为有典型的扁平苔藓损害伴有水疱或大疱,尼氏(Nikoisky)征阴性。一种认为水疱或大疱只发生在扁平苔藓损害的中央或毗邻,是由基底层角质形成细胞液化变性及破坏所致。组织病理检查为表皮下大疱伴有典型的扁平苔藓的改变。直接和间接免疫荧光检查均阴性。水疱损害通常持续时间较短,可自然消退。
八、类天疱疮样扁平苔藓(lichen planus pemphigoides)
本病表现为扁平苔藓兼有大疱性类天疱疮的特征。扁平苔藓常为急性和泛发性,随后突然出现水疱或大疱,可发生在扁平苔藓的损害上,尤其是水疱可发生在正常皮肤上,可先于扁平苔藓皮损之前发生或在其后发生。水疱透明,疱壁紧张,尼氏征常呈阴性,多见于四肢,可累及黏膜。非水疱性皮损有典型的扁平苔藓组织相特征,水疱性损害为表皮下水疱不伴有扁平苔藓组织学特征,疱腔顶部基底膜区有IgG、C3呈线状沉积。病人的血清与氯化钠分裂的人表真皮肤的反应是在近表皮侧。间接免疫荧光血清中有抗基底膜抗原自身抗体。用免疫电子显微镜观察疱周及疱底有C3和IgG沉积,水疱裂隙位于基底膜的透明板内,类天疱疮样扁平苔藓患者循环自身抗体可与大疱性类天疱疮的180kD抗原(BPAg2)和200kD抗原结合。其病因不清楚,可能是扁平苔藓中的淋巴细胞损伤基底细胞,使角质形成细胞暴露了隐藏的抗原导致自身抗体形成,诱发了大疱性损害。类天疱疮扁平苔藓样疹可与副肿瘤性天疱疮重叠。此外,PUVA治疗可促发类天疱疮样扁平苔藓。类天疱疮样扁平苔藓患者的发病平均年龄比经典的大疱性类天疱疮的较低,病情也较轻。有些病例需要用糖皮质激素或硫唑嘌呤或糖皮质激素和维A酸类联合系统治疗。
九、色素性扁平苔藓(lichen planus pigmentosus)
这是一种色素性疾病,可能和持久性色素异常性红斑为同一疾病的连续过程。常见于印度、中东和拉丁美洲等。损害为灰蓝色色素沉着斑片,或呈褐黑色斑疹。多数为弥漫性,但网状、斑状及毛囊周围性色素斑亦可见,可有瘙痒。有时其周围或其他部位可有典型扁平苔藓丘疹。损害可广泛分布,但主要累及面、颈及上背等日光暴露部位或上肢、腹部及腋窝等屈侧。病程为2个月到21年不等。黏膜及掌跖很少累及。色素性扁平苔藓可伴有Bazex肢端角化病。皮损组织病理变化具有特征性。
十、光线性扁平苔藓(actinic lichen planus)
又称亚热带或热带扁平苔藓(lichen planus subtropicus or tropicus)、夏季光线性苔藓样疹(summertime actinic lichenoid eruption)、环状萎缩性扁平苔藓(lichen planus atrophicus annularis)、苔藓样黑素皮病(lichenoid melanodermatosis),本病多见于中东、印度、非洲。亚洲人亦可发病,中国西安的李伯埙和南京的范志莘等均有报道。好发于儿童及青年,黑肤色人种容易发病。损害初起为紫褐色丘疹,逐渐发展为典型环状或盘状斑片或斑块,界限清楚,中央蓝褐色色素沉着过度,边缘稍隆起绕以色素减退性苍白圈。皮损也可呈网状或弥漫性分布,轻度瘙痒或不痒。损害位于日光曝露部位,通常累及面额、颊部、唇、手背、前臂伸侧、颈项及胸前“V”形区。以春夏季最多见。红斑性光线性扁平苔藓可伴有口腔糜烂性扁平苔藓和慢性活动性肝炎。日光曝晒可能是光线性扁平苔藓的发病诱因,发病也可能有遗传倾向。光线性扁平苔藓可类似黄褐斑。组织病理变化有特征性扁平苔藓变化,有显著的色素失禁。
十一、掌跖扁平苔藓(lichen planus of the palms and soles)
本病通常见于掌跖边缘、足跟后缘、足弓内侧,常见不到典型扁平苔藓损害。主要表现为黄色角质增厚的坚实斑块、结节、点状角化性斑丘疹。水疱样丘疹,损害有时伴炎症性红晕,常不痒。此型与二期梅毒、寻常性银屑病、胼胝、掌跖疣、汗孔角化症、角化过度性湿疹的症状有些相似。若其他处无典型扁平苔藓的损害,很易误诊。
有些掌跖部扁平苔藓的病人,在跖部及趾部开始为紫红色丘疹或斑块性典型扁平苔藓损害上发展成水疱和大疱,继则形成深在性溃疡,长期不愈,剧烈疼痛,称为足部溃疡性扁平苔藓(ulcerative lichen planus of the feet)。有时累及头皮出现瘢痕性脱发,口腔黏膜可受累,发现大疱、糜烂及溃疡。可有永久性指(趾)甲脱落,一般拇指指甲首先受累,其他指(趾)甲会相继脱落,可有继发性蹼指形成,并使之失去功能。有的病例在溃疡处发生癌变,可用切除及植皮术治疗获得成功。
十二、扁平苔藓-红斑狼疮重叠综合征(overlap syndrome lichen planus-lupus erythematosus)
在临床上具有扁平苔藓与红斑狼疮的特点,表现为盘状损害,中央为萎缩性色素减退性斑片或斑块,边缘呈紫红色或紫蓝色,伴有毛细血管扩张,覆有少量细薄鳞屑。通常扁平苔藓典型损害很难见到,光敏感、瘙痒和毛囊性角栓也很少见。最常见于四肢远端,尤其手、足、指(趾)背侧、眼睑、头、颈、躯干上部及唇等其他部位。可引起指(趾)甲营养不良,甲破坏及缺甲。可伴发头皮瘢痕性脱发和口腔损害,其中有些病人可发展为SLE,有些病人仅有抗核抗体弱阳性,病程缓慢,对常规治疗反应较差,组织学及免疫病理学的改变支持扁平苔藓的诊断,但有些病例中也有红斑狼疮的特征存在。通过直接免疫荧光检查,在表皮内或真表皮交界处常有典型扁平苔藓中所见到的IgG、IgM和C3染色的细胞样小体及有时在基底膜带可见纤维蛋白原沉积,但有时可见红斑狼疮病变中见到的IgM和C3呈线状型颗粒状沉积。
十三、外阴-阴道-牙龈综合征(vulvo-vaginal-gingival syndrome)
本病是糜烂性扁平苔藓的一种变形。表现为糜烂性外阴炎、阴道炎和牙龈炎。三者的症状不一定平行而且并不一定同时存在,如牙龈炎可先于或后于外阴炎和阴道炎,间隔2~9年不等,有些病例可伴有其他部位的扁平苔藓。外阴炎为外阴红斑、糜烂,边缘有一网纹状的白色窄带,可继发外阴粘连,大小阴唇萎缩,颇似阴部硬化性苔藓。阴道炎为阴道壁红色糜烂,表面可见白色网纹。外阴-阴道炎可引起疼痛、出血等症状,常影响性交,病情可以周期性缓解。牙龈炎为牙龈表面弥漫性潮红、糜烂,易出血。糜烂的边缘可见白色网纹带,在此取材活检,可见典型的扁平苔藓的病理变化,炎症部位的病理变化为非特异性炎症。本病应与特发性脱屑性阴道炎、特发性糜烂性外阴炎、红斑增生型外阴硬化性苔藓及天疱疮相鉴别。
十四、孤立性扁平苔藓(solitary lichen planus)
好发于四肢,临床表现像色素痣,但有扁平苔藓的组织病理变化。
十五、点滴状扁平苔藓(lichen planus guttata)
本型损害为广泛散在分布的不相融合的扁平丘疹。损害直径为0.1~1cm,与早期点滴状银屑病的损害有些相似。起病较急,消退较快,不易转为慢性疾病。
十六、红斑性扁平苔藓(lichen planus erythematosus)
罕见。损害多位于前臂、踝部及躯干部。初为弥漫性潮红,继而出现亮红色软性扁平丘疹,直径5~10mm,压之退色,不痒。如损害呈淤点时,称为出血性扁平苔藓(lichen planus hemorrhagicus)。黏膜和指(趾)甲可受累。
十七、网状红斑性扁平苔藓(lichen planus reticular erythematosus)
本型由宋琳毅等报道,皮损为面部毛细血管明显扩张,面部、躯干、四肢泛发网状红斑,紫红色,部分红斑消退后局部有轻度萎缩,皮损间正常皮肤隆起,呈鹅卵石样改变,病程中曾反复出现水疱、血疱,尼氏征阴性,并伴口腔黏膜及甲受累。皮损病理变化为典型的扁平苔藓。此型应与皮肌炎、网状红斑性黏蛋白病和皮肤异色病样淀粉样变等相鉴别。使用阿维A治疗有效。
十八、其他
1.穿通性扁平苔藓(perforating lichen planus):系扁平苔藓一种变种,可见炎症组织经表皮穿通排出至表面。
2.反向性扁平苔藓(inverse lichen planus):也称屈侧扁平苔藓,损害为散在分布的红褐色扁平丘疹和小结节。主要发生在腋窝、乳房下、腹股沟,其次在腘窝和肘窝等屈侧部位。偶见同型反应。
3.剥脱性和发疹性扁平苔藓(exfoliative and exanthematous lichen planus):罕见。损害为泛发性紫罗兰色小丘疹融合成广泛性红斑,表面有浅薄的鳞屑,有用药的病史,可能是苔藓样药物反应的表现。
4.不可见的扁平苔藓(invisible lichen planus):损害在可见光照明下看不到,但用伍德灯检查则显而易见。皮疹有瘙痒,组织病理学检查显示苔藓样变化。这是扁平苔藓的一种最小变种。
十九、扁平苔藓和恶变(lichen planus and malignant transformation)
皮肤扁平苔藓发生癌变是极为罕见的,并且其中多数恶变病人用过砷剂或Ⅹ线照射治疗。小腿肥厚性扁平苔藓或跖部溃疡性扁平苔藓损害可发生皮肤鳞状细胞癌。口腔扁平苔藓则增加发生口腔鳞状细胞癌的风险。有学者报道0.4%~5.6%的口腔扁平苔藓可发生鳞状细胞癌,主要是原位癌和微侵入性癌。病变多在慢性糜烂、溃疡、萎缩及增生性斑块性损害上发生,最常见舌、颊黏膜、牙龈及唇部。平均病程为2~12年。恶变也可能与长期吸烟、口腔慢性念珠菌感染等因素刺激有关。也有认为扁平苔藓与肿瘤之间并无内在的联系。对长期不愈的糜烂溃疡性或白斑角化性黏膜损害,包括外阴部和肛门部的损害应进行活检以除外恶变。
组织病理
损害最早期所见为表皮中朗格汉斯细胞增加,真皮表皮交界处浅表血管周围有淋巴细胞和组织细胞浸润,轻度海绵形成,有角质形成细胞坏死形成胶样小体又称透明蛋白小体、细胞样小体或civatte小体。充分发展的损害组织学变化为表皮角化过度,局灶性呈楔形颗粒层增厚,棘细胞层不规则增厚,表皮突呈锯齿状,基底细胞液化变性及真皮上部以淋巴细胞为主的带状浸润,是诊断扁平苔藓的重要依据(下图)。
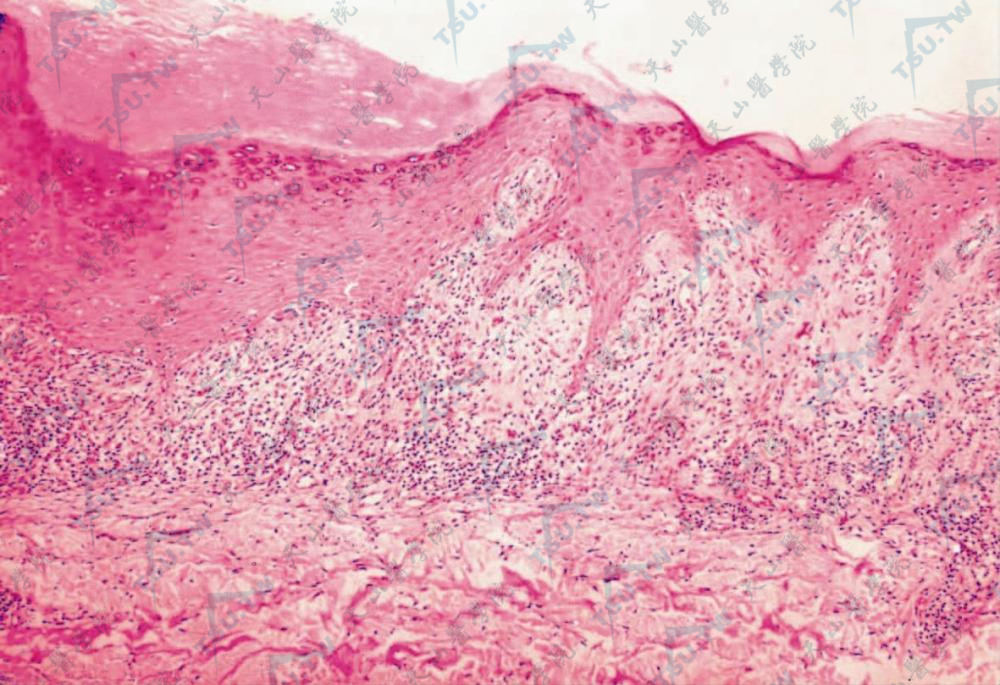
图:角化过度,颗粒层及棘层增厚,表皮突末端尖细呈锯齿状,炎细胞带状浸润(HE染色×100)
约37%的扁平苔藓病理切片标本及87%的扁平苔藓直接免疫荧光技术检查中会查见胶样小体。胶样小体位于表皮下部和真体上部,直径为15~20μm,单个或簇集成群,HE染色为均一嗜伊红性圆形变性的角质形成细胞,较棘细胞稍小些,核皱缩或无核,PAS染色阳性。由于广泛的基底细胞液化变性及真皮上部细胞浸润而使表皮与真皮分离,小片状分离所形成的腔称Max Joseph腔,若分离范围较大,形成裂隙或水疱,则成为大疱性扁平苔藓。在陈旧性损害中细胞浸润减轻,淋巴细胞减少,而组织细胞与成纤维细胞相对增多。由于基底细胞液化变性,黑素颗粒脱落,即色素失禁,黑素便沉积在真皮上部,故在带状细胞浸润处见到有较多的黑素及载黑素细胞。Wickham纹是表皮颗粒层的局灶性增厚和真皮上部细胞带状浸润所致。
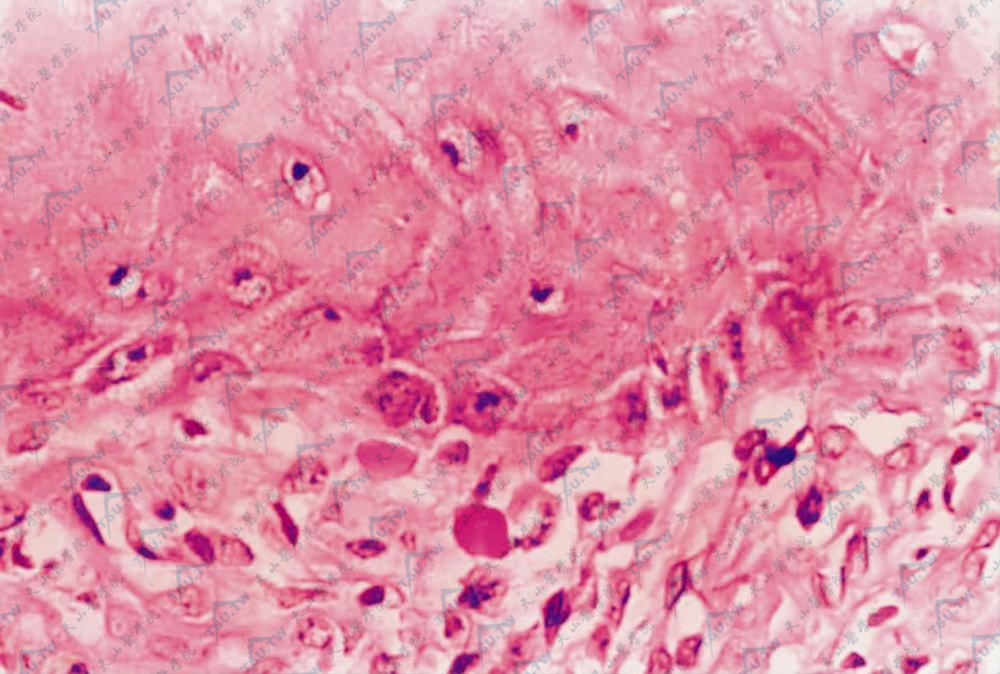
图:示基底细胞液化变性,胶样小体(HE染色×400)
有些类型的扁平苔藓,除有上述病理变化外,还有其各自的特征,如毛囊性扁平苔藓在毛囊周围及其下部有致密的以淋巴细胞为主的带状浸润,还可见毛囊性角质栓。大疱性扁平苔藓可有表皮下大疱。溃疡性扁平苔藓则溃疡边缘的组织相为典型扁平苔藓改变。肥厚性扁平苔藓的组织相象为既有扁平苔藓的特点,又有慢性单纯性苔藓样的改变,可见乳头瘤样增生,真皮乳头内有与表皮垂直走行的粗厚胶原纤维。萎缩性扁平苔藓的表皮显著变薄,几乎仅见颗粒层,通常存在致密的角化过度,表皮嵴常完全消失,很少见到胶样小体。色素性扁平苔藓则表皮萎缩,显著色素失禁。黏膜扁平苔藓的病理变化与皮肤的病变基本相同。多数病例常呈角化不全,颗粒层及表皮通常变薄。真皮浅层以淋巴细胞为主的带状浸润则是诊断要点。
直接免疫荧光试验在真皮表皮交界处有许多凋亡细胞(变性角质形成细胞),主要对IgM和偶见对IgG和IgA的标记抗体可染色。在真皮表皮交界处纤维蛋白质的沉积是扁平苔藓的特征。免疫细胞化学研究显示浸润细胞大部分是密集的T淋巴细胞和散在的B淋巴细胞、朗格汉斯细胞、真皮树枝状细胞数目增加,亦可见组织细胞。
电子显微镜检查证明基底层的角质形成细胞的改变,基底膜的断裂和复制,相互关联的张力丝破坏,桥粒及半桥粒的联系消失。
诊断及鉴别
典型的扁平苔藓的损害形态、颜色、发病部位及损害排列均有特征性,多有瘙痒感,结合组织病理检查诊断不难。不典型者需与下列疾病相鉴别:
一、扁平苔藓样疹
本病与扁平苔藓有时很难鉴别,必须根据病史,一般损害出现在曝光部位,有较多鳞屑而不是肥厚,或融合或呈播散性,停药或不再接触彩色显影剂后损害多会逐渐消退,在组织病理上有嗜酸性粒细胞的存在,则应怀疑为扁平苔藓样疹的诊断。
二、扁平苔藓样角化病
损害常为单发的平项丘疹或小斑丘疹,无自觉症状,可自然消退,病理变化常见角化不全,真皮浸润细胞中常有嗜酸性粒细胞及浆细胞,可见日光性弹性纤维变性,而扁平苔藓一般无此变化。
此外,非典型泛发性扁平苔藓病例有时被误诊为玫瑰糠疹、点滴状银屑病、急性苔藓样糠疹。偶见无自觉瘙痒的扁平苔藓必须与小丘疹型或苔藓样梅毒疹相鉴别,有怀疑的任何病例应该进行皮肤活检后作出诊断。肥厚性扁平苔藓要与银屑病、神经性皮炎、皮肤淀粉样变病、结节性痒疹、kaposi肉瘤和原位鳞状细胞癌鉴别。头皮萎缩性扁平苔藓需与其他原因引起Brocq假性斑秃,如脱发性毛囊炎、红斑狼疮、瘢痕性脱发相区别。扁平苔藓线状损害可类似于线状苔藓等,黏膜扁平苔藓易与黏膜白斑、白色角化症、红斑狼疮、梅毒黏膜斑、黏膜念珠菌病、天疱疮、类天疱疮及红斑增殖病等相混淆。毛囊性扁平苔藓的损害需与毛囊黏蛋白病及瘰疬性苔藓区别。色素性扁平苔藓需与固定性药疹、色素性玫瑰疹及黑变病相鉴别。
治疗
一般治疗:治疗慢性病灶,消除或减轻精神紧张,避免搔抓及烫洗等刺激。详细了解发病前的用药情况,应停用可能诱发本病的药物。口腔扁平苔藓患者牙填充材料等要去除,限制烟酒及刺激性饮食。光线性扁平苔藓应尽量避光或用遮光剂。
内用药治疗
1.对症治疗:对瘙痒患者可给抗组胺剂、止痒剂及镇静类药物等。可服维生素E、维生素A、维生素C、B族维生素及烟酸等治疗。
2.糖皮质激素:目前治疗本病主要的或首选药物仍然是糖皮质激素,能使损害和瘙痒消退。用于治疗严重的病例、糜烂溃疡性黏膜损害或进行性甲破坏或脱发。对急性泛发性扁平苔藓尤为合适,疗效好,而且有预防阴道受累、甲萎缩和甲翼状胬肉形成的作用。一般用小或中等剂量相当于泼尼松30~60mg/d,分2~3次口服,症状缓解或损害消退后逐渐减量至停药。也有用最小有效剂量相当于泼尼松每日15~20mg,约服用6周,并在随后的6周内逐渐减量,3个月后停用。对于顽固的病例同时加服雷公藤多苷和免疫抑制剂等综合治疗。注意此药的不良反应。停药后有些病例可能复发。
3.维A酸类药:阿维A酯每日50~75mg[0.6~1.0mg/(kg·d)],用于治疗糜烂性口腔扁平苔藓,大部分病人有效。阿维A每日20~30mg,8周之内2/3的病人表现显效或痊愈。维胺酯25mg,每日3次,或异维A酸10mg,每日3次口服,用于治疗萎缩性扁平苔藓。注意此类药的副作用。
4.免疫抑制剂:常用于糖皮质激素治疗不敏感或禁忌者或顽固难治的扁平苔藓,但剂量宜小。应注意其不良反应。
- 环孢素A(CyA):1~6mg/(kg·d),口服,治疗严重顽固性糜烂性或溃疡性扁平苔藓。一般在2~4周内开始见效,效果良好。勿与非甾体类抗炎药物同时使用。
- 硫唑嘌呤:25~50mg,每日2次,口服,对类天疱疮样扁平苔藓和口腔糜烂型扁平苔藓疗效较好。也可用环磷酰胺或甲氨蝶呤治疗。注意其不良反应。
- 氨苯砜(DDS):25mg,每日3次,口服。常与糖皮质激素同时用于中重型扁平苔藓和大疱性扁平苔藓。
- 沙利度胺(反应停):25mg,每日2次。常与糖皮质激素、雷公藤多苷和DDS同时用于重型扁平苔藓,称四联疗法。
5.免疫调节剂:左旋咪唑对泛发性扁平苔藓、红斑性扁平苔藓、口腔扁平苔藓及其他病程短者疗效较好。用法为50mg,每日3次,连服3天,间隔7~11天为一疗程,多在2~3个疗程后出现效果。干扰素300万U,肌肉注射,隔日1次,疗程为3个月,治疗扁平苔藓伴有活动性丙型肝炎两者均有效。聚肌胞2mg,肌肉注射,每周2次,用药4次为一疗程。转移因子和胸腺肽治疗口腔扁平苔藓有一定效果。
6.低分子肝素(依诺肝素,enoxaparin):3mg,皮下注射,每周1次,共6~10次。对皮肤扁平苔藓非常有效,对口腔网状扁平苔藓较溃疡性扁平苔藓的疗效反应好。未见明显副作用。此药具有抗增生和免疫调节作用。
7.抗疟药物:氯喹250mg,每日2次口服,共2周,以后改为250mg,每日1次,连服1~3个月。对光线性扁平苔藓和扁平苔藓甲病疗效较好。羟氯喹100~200mg,每日2次,连服2周,以后改为100~200mg,每日1次,口服。持续使用6个月,对口腔扁平苔藓有较好的疗效。注意副作用。
8.抗真菌药物:灰黄霉素200mg,每日3次,口服,总量18g或疗程3~6个月。对口腔糜烂型或伴有甲病或肥厚性或大疱性扁平苔藓有较好疗效。其治疗作用可能是和干扰角质形成细胞的核酸代谢有关。两性霉素B治疗念珠菌感染的口腔扁平苔藓有较好疗效。伊曲康唑200mg,每日1~2次口服,疗程3个月,治疗扁平苔藓或伴有甲病、甲癣及足癣的病例,多数病例皮损可完全消失。
9.抗生素:对有些病例有效,青霉素80万U,肌肉注射,每日2次,10天为1个疗程。复方磺胺甲![]() 唑1片,每日4次,口服,共5天,治疗扁平苔藓的早期病人效果好。甲硝唑200mg,每日3次口服,疗程3~8周,治疗泛发性扁平苔藓有效。甲硝唑可能还有抑制细胞介导的免疫反应。口服多西环素可改善口腔扁平苔藓的牙龈损害。
唑1片,每日4次,口服,共5天,治疗扁平苔藓的早期病人效果好。甲硝唑200mg,每日3次口服,疗程3~8周,治疗泛发性扁平苔藓有效。甲硝唑可能还有抑制细胞介导的免疫反应。口服多西环素可改善口腔扁平苔藓的牙龈损害。
10.苯妥英:100~200mg,每日分次口服,一般在2~8周内见效。此药能抑制细胞介导的免疫异常。
11.雷公藤多苷片:20mg,每日3次,或昆明山海棠,治疗口腔扁平苔藓疗效较好。
外用药治疗
1.糖皮质激素:外用治疗扁平苔藓通常也是很有效的,对小面积的损害可单独使用。对肥厚性损害用超强效或强效糖皮质激素,如丙酸卤倍他索霜、卤美松、0.05%丙酸氯倍他索或莫米松糠酸酯乳膏外用或晚上封包疗法。损害内作点状注射治疗局限性、肥厚性和甲损害及口腔内损害等均很有效。用曲安奈德lmL含5~10mg或复方倍他米松(得宝松)1mL,与利多卡因按1:1配制,根据损害大小,作点状注射0.1mL/cm2,每周1次,通常2~3次可见效。外阴、阴道、直肠和肛门部损害可外用1%氢化可的松霜或丁酸氢化可的松霜或可的松栓等。口腔损害可采用0.05%氯倍他米松戊酸酯气雾吸入,或倍他米松溶液(0.6mg/5mL)或0.1mg/mL地塞米松溶液在餐后和睡前含漱。食管损害时用其溶液作洗涤治疗,可使吞咽困难明显缓解。糖皮质激素软膏治疗牙龈损害时,可使用乙烯牙托,开始每天3次,每次30分钟,以后减至每晚20分钟维持。外用糖皮质激素必须注意其可致皮肤萎缩等副作用,故对面部及外阴部损害不宜长期应用。同时注意其可能诱发黏膜等真菌感染。
2.维A酸类:外用阿维A(0.01%~0.1%)软膏、异维A酸(0.1%)霜或软膏、他扎罗汀或阿达帕林外擦。对黏膜损害浓度宜低。禁用于糜烂或溃疡性扁平苔藓。如同时外用糖皮质激素则疗效更好。对肥厚性及甲的损害可外用0.05%维A酸软膏局部封包,每晚1次,连用1~2个月。头皮部萎缩性脱发性毛发扁平苔藓同时可外用2%~5%米诺地尔溶液外擦。
3.免疫抑制剂:0.1%他克莫司(普特彼)亲水软膏或0.1%溶液漱口剂,每日2~4次,或环孢素A口腔漱口剂(每日l~5mL,每毫升含100mg),治疗严重顽固性黏膜糜烂性和难治性扁平苔藓,能迅速缓解病情,但停药后可能复发。
4.抗生素类:四环素溶液(250~500mg溶于30~50mL水中)含漱2分钟,每日4~6次,治疗口腔和阴道扁平苔藓有效。复方四环素泼尼松膜等口疮膜外贴治疗黏膜扁平苔藓,每日3次,临睡前用效果更好。
5.其他外用药:2%苯妥英软膏,各种焦油制剂,如5%~10%黑豆馏油软膏、1%~2%水杨酸软膏,同时外用糖皮质激素和维A酸类制剂疗效更好。利多卡因凝胶、3%过氧化氢溶液、锡类散、珠黄散及冰硼散等可治疗口腔扁平苔藓。重组人表皮生长因子(rhEGF)局部喷射治疗口腔扁平苔藓有效。
物理治疗
- 光疗:窄谱UVB光治疗、光化学疗法(PUVA)和Re-PUVA(维A酸类药+PUVA)治疗扁平苔藓,疗效较好。
- 激光治疗:二氧化碳激光或YAG激光,用于治疗肥厚性斑块及疣状增殖性扁平苔藓。口腔糜烂性扁平苔藓用小剂量准分子激光治疗有效。红斑鳞屑性损害,可用氩离子激光器照射。
- 放射线治疗:境界线治疗肥厚性扁平苔藓很有效,浅层Ⅹ线、放射性核素32S及90Sr等照射皮损,有一定疗效。目前已很少用。
- 冷冻治疗:液氮冷冻可用于口腔扁平苔藓的治疗,损害常可在3周内痊愈。
外科、中医治疗
外科:对溃疡性、肥厚性、癌变者及口腔黏膜持续性糜烂性扁平苔藓,可用手术切除加缝合法或植皮术治疗。
中医药治疗:扁平苔藓中医称紫癜风,其口腔损害类似于中医的口蕈。损害发生于皮肤者,由风湿热蕴聚经络,气血淤滞,成淤化热。治宜去风除湿解毒,活血通络。方用当归、赤芍、桃仁、红花、苦参、黄连、防风各10g,泽泻、蝉衣、紫草、山甲各9克,白芷、丹皮、鸡血藤、白藓皮、金银花各15g,刺蒺藜30g等加减内服。也可内服秦艽丸、除湿丸及紫云风丸等。风盛者相当于急性泛发性扁平苔藓,治宜消风清热去湿止痒,方用消风散加减:荆芥、防风、当归、生地、苦参、苍术、蝉衣、胡麻仁、牛蒡子、知母、石膏、木通、甘草加减。病变以口腔黏膜为主的损害,由于肝肾阴虚,阴血不足,脾湿不运,虚火上炎,治宜滋补肝肾,健脾除湿,滋阴降火。方用南北沙参、熟地、元参、紫丹参、生薏米各15~30g,石斛、枸杞子、车前子各9~15g,天麦冬12g,山萸肉6~9g,苦参3~9g,白术9g加减(赵炳南方)。或用知柏地黄丸加减。
