Fox于1895年第一次报道本病,指出环状皮疹为本病的特点,1902年Crocker正式命名为环状肉芽肿。本病是以环状丘疹或结节性损害为特征的慢性皮肤病,病变主要发生于真皮和皮下组织,病理示灶性胶原纤维变性及栅栏状肉芽肿形成。
人群中发病率约为30/10万,任何年龄均可发病,以儿童和青年占多数,30岁以下的患者占70%以上,女性多见,约为男性的2倍。
病因及发病机制
病因不明。最初认为它是一种结核疹,但这种概念的可信度已大大下降。曾有报道,环状肉芽肿发生在先前有带状疱疹和寻常疣的部位,提示本病可能和病毒感染有关。还有认为与遗传、虫咬、日晒、甲状腺炎、糖尿病和肿瘤等相关。
一、遗传因素
环状肉芽肿与人类白细胞抗原(HLA)表型相关,在某些患者中提示遗传因素的作用。有报道HLA-B8在局部环状肉芽肿患者中出现频率较高,在泛发环状肉芽肿中HLA-A29和HLA-BW35的频率也有升高的报道。
二、病毒感染
曾报道在带状疱疹皮疹缓解处出现环状肉芽肿,可能原因是带状疱疹病毒诱导皮损处感觉神经纤维发生局部神经免疫功能失调。
HIV阳性患者发生环状肉芽肿有较多报道,有人称之为HIV相关环状肉芽肿。Toro等对34例HIV阳性的环状肉芽肿患者进行分析,其中20例患者为泛发性,14例是局限性。59%的患者表现为获得性免疫缺陷综合征。聚合酶链反应和原位杂交未发现EB病毒感染,故认为EB病毒可能不是相关的致病因子。泛发型环状肉芽肿是HIV感染中最常见的临床类型,HIV相关环状肉芽肿可出现在感染的各个阶段,更常见于获得性免疫缺陷综合征期,环状肉芽肿可能是免疫失调加重的表现。
还有报道泛发型环状肉芽肿和乙型肝炎病毒、丙型肝炎病毒感染等相关。
三、免疫因素
免疫因素在发病中可能起了一定的作用。Fayyazi等提出Th1淋巴细胞引起的迟发型超敏反应是环状肉芽肿发生的基础。Mempel等检查了11例病理标本发现CD4+细胞均增多,并且分泌大量IL-2。有人证实病灶处T细胞主要是CD4+细胞,而CD8+细胞少见。有报道3例播散性环状肉芽肿患者检出抗核抗体、抗促甲状腺激素受体抗体及免疫复合物,由此推测可能是一种针对自身抗原的迟发型变态反应。抗原性物质经抗原提呈细胞(APC)加工处理后,以抗原肽MHC-Ⅱ/Ⅰ类分子复合物的形式表达于APC表面,使具有相应抗原受体的CD4+Th细胞活化。这些活化细胞在IL-2、IFN-γ等细胞因子作用下,增殖分化为CD4+Th1细胞(TDTH)和静止的记忆T细胞。当再次受抗原刺激后记忆T细胞迅速增殖分化为效应T细胞,释放IL-2、IFN-γ等细胞因子,产生以单核细胞及淋巴细胞浸润为主的免疫损伤效应。
四、与系统性疾病的关系
与糖尿病的关系各家报道不一。有人报道泛发型环状肉芽肿多伴有糖尿病,约半数有糖耐量异常。同非糖尿病患者相比,糖尿病患者的环状肉芽肿更易表现为慢性、复发性。而有人通过病例对照评价患者中糖尿病的发病率,最后分析结果认为环状肉芽肿的发生和非胰岛素依赖型糖尿病之间无相关性。
本病和甲状腺疾病可能有相关性。Vazquez-Lopez等研究了伴有局限型环状肉芽肿的成年女性甲状腺疾病的发病率和类型,结果提示局限型环状肉芽肿和自身免疫性甲状腺炎(autoimmune thyroiditis)在成年女性中存在相关性,作者指出环状肉芽肿患者应用可能影响甲状腺功能的药物前最好检查促甲状腺激素(TSH)域甲状腺抗体。
有报道在乳腺癌、宫颈癌、前列腺癌、蕈样肉芽肿、慢性髓细胞性白血病、霍奇金病等肿瘤中伴有环状肉芽肿的存在。目前环状肉芽肿和恶性肿瘤的关系不十分明确,建议那些具有不典型环状肉芽肿皮损,组织学提示环状肉芽肿的老年患者应考虑检查潜在淋巴瘤或其他恶性肿瘤。
还有学者观察到在类风湿关节炎、血管炎、克罗恩病等其他系统性疾病中亦有环状肉芽肿的表现。
五、其他
有报道与药物如别嘌醇、氨氯地平等相关。还可能与精神紧张、昆虫叮咬、外伤、紫外线照射等有关。还有在疫苗接种部位出现环状肉芽肿的报道。
总之,环状肉芽肿的发病可能与多种因素有关,在某些患者可能是偶然并发,发病机制不明。
关于本病发病机制的学说,目前多认为是免疫复合物性血管病和细胞介导的迟发性超敏反应。用直接免疫荧光技术可在一些患者的血管壁上发现免疫反应素(IgM和补体)沉积,此点支持免疫复合物性血管病的说法。通过电子显微镜发现患者皮疹中有激活的T淋巴细胞;在炎细胞浸润中T辅助诱导细胞占优势;且环状肉芽肿的组织病理学改变与其他已知由迟发性超敏反应引起的疾病相似,如结节病和结核病等。这几点支持本病为细胞介导的迟发性超敏反应。
临床症状
临床上主要分为以下几型:局限型、泛发型、穿通型、皮下型。其他较少见的临床类型有巨大型、丘疹型、线状型、斑点或斑片状皮疹等。
(一)局限型环状肉芽肿(localized granuloma annulare)本型最常见。典型皮疹为小的、光滑、硬质的丘疹。正常肤色、淡红色或紫色。皮损中心消退,周围排列紧密,形成环状、匐行状或弓形。环的大小不等,直径为1~5cm,有时更大,罕有超过10cm者。约50%的患者有单个皮疹,也可多发。儿童常为多发性皮疹,成人则多为单发性皮疹。身体任何部位均可发疹,但常见于四肢远端的伸侧。据统计,手背和前臂的皮疹占63%,足背和下肢占20%,躯干部仅占5%,而头皮、耳、面部等处则罕见。黏膜一般不受侵犯,但Zangel报道在口腔黏膜中有典型的损害。皮疹一般无异常感觉,少数有轻度瘙痒。
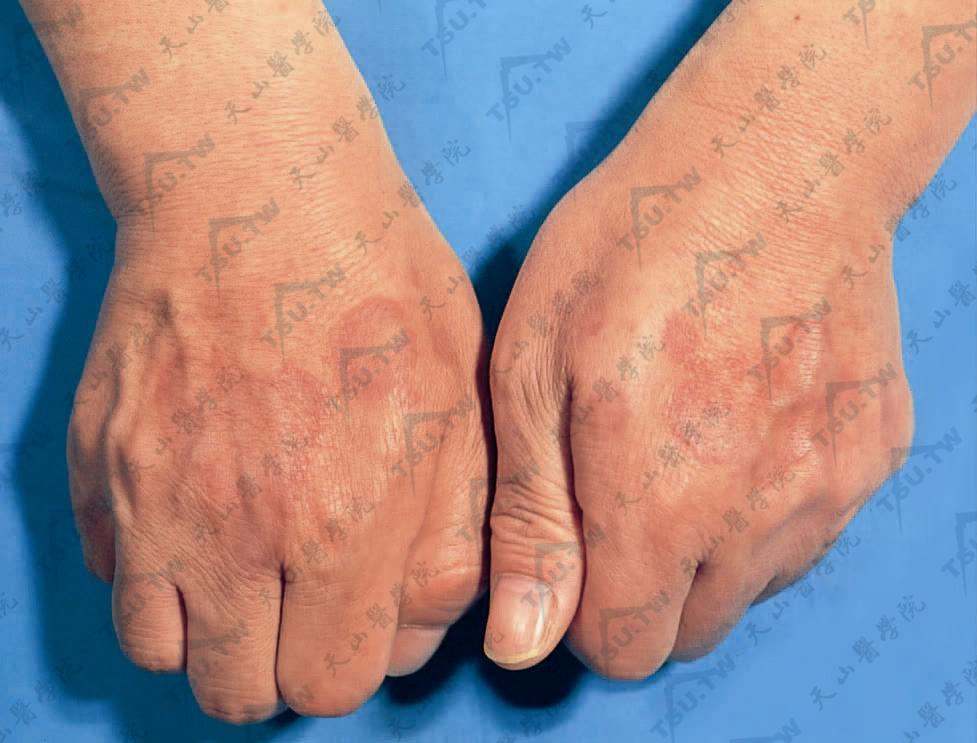
两手背部见小而光滑的丘疹,互相融合或密集排列成环状,正常皮色、淡红或紫红色。
环的大小不等,直径l~5cm
病程呈慢性经过,少数开始为急性播散性发病,而后转为慢性经过。一般为自限性,大多数在2年内可自然吸收,不留瘢痕或其他痕迹。极少数可长达数年不愈,个别达25年。病程长短与年龄、皮损数目无关。本病的复发率较高,约40%的病例可在原处复发,但复发的皮疹消退较快。
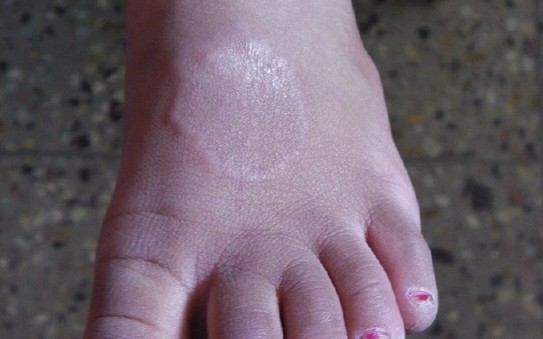
(二)泛发型环状肉芽肿(generalized granuloma annulare):泛发型病变发生在约15%的环状肉芽肿患者。同局限型一样好发于女性,发病年龄在50~60岁、青春期或儿童。皮损多散在、对称性分布,数目由几十个到数百个不等。好发于腕部、前臂和大腿,有时发疹为全身性,有时只见于暴露部位,形态单一或呈多形性,皮疹为带光泽的丘疹,环状损害或半月状结节。临床上有时像结节病或扁平苔藓。皮疹可无自觉症状,或自觉瘙痒。

全身见多数带光泽的丘疹,环状损害
病程不定,可很快自行消退,或持续存在,或缓解与复发交替发生,部分患者的皮疹在4年内消退。罕有报道泛发型环状肉芽肿并发皮肤松弛症。
(三)穿通型环状肉芽肿(perforating granuloma annulare):主要发生在手背和四肢,开始为浅表性丘疹或小结节,2~4mm大小,以后逐渐扩大,中央出现脐凹和小溃疡,可挤出黏液样液体,有时结痂。皮疹消退后留有点状瘢痕。有时皮疹像传染性软疣样。该型可发生在成人和儿童,表现为局限型或泛发型。可能与季节有关,夏季增加,冬季减少。
(四)皮下型环状肉芽肿(subcutaneous granuloma annulare):皮下型又称为儿童假类风湿样结节和深在型环状肉芽肿。病变可以在刚发病时就表现为皮下型,也可以发生在丘疹基础上。该型发生在儿童,常累及下肢或臀部,有时在手背和头部,浸润较深,为淡红色或紫红色的皮下结节。偶尔结节中央发生坏死,形成溃疡。皮疹也可以发生在阴茎或双眼睑。
本病患儿无类风湿关节炎或风湿热。皮疹可在数年内消退,但约20%的病例可复发。
(五)巨大型环状肉芽肿(giant granuloma annulare):呈巨环形,浸润较深,有时像持久性环状红斑或环状扁平苔藓,常为单发性。
(六)丘疹型环状肉芽肿(papular granuloma annulare):丘疹型环状肉芽肿表现为肉色或浅色丘疹,直径好发于男孩的手背。偶有皮疹呈脐窝状或泛发。
(七)线状环状肉芽肿(linear granuloma annulare):线状型少见,可双侧分布。这种类型的病变可与间质内肉芽肿性皮炎相同,也可以是两种疾病重叠发生。
(八)斑点或斑片状环状肉芽肿(patch-type or macular granuloma annulare):此型较多见于30~70岁妇女。表现为扁平的或仅可触及的红色或棕红色皮疹,直径为数厘米不等。
还有少数呈持久性隆起红斑样和结核样麻风的形态,另有急性发作性疼痛性肢端环状肉芽肿的报道。
以上类型可单独发生,也可与局限型的环状肉芽肿同时或先后存在。
组织病理
本病的组织病理学特征是出现局灶性胶原纤维变性、炎症反应和纤维化。病变主要位于真皮上、中部,也可累及真皮深部和皮下组织。除穿通性环状肉芽肿以外,表皮一般正常,有时可有轻度角化过度、角化不全或棘层肥厚。胶原纤维变性可以为完全变性,也可以为不完全变性。以小病灶不完全变性为多见,大病灶完全变性和小病灶不完全变性同时存在次之,单一形态的大片完全变性较少见。
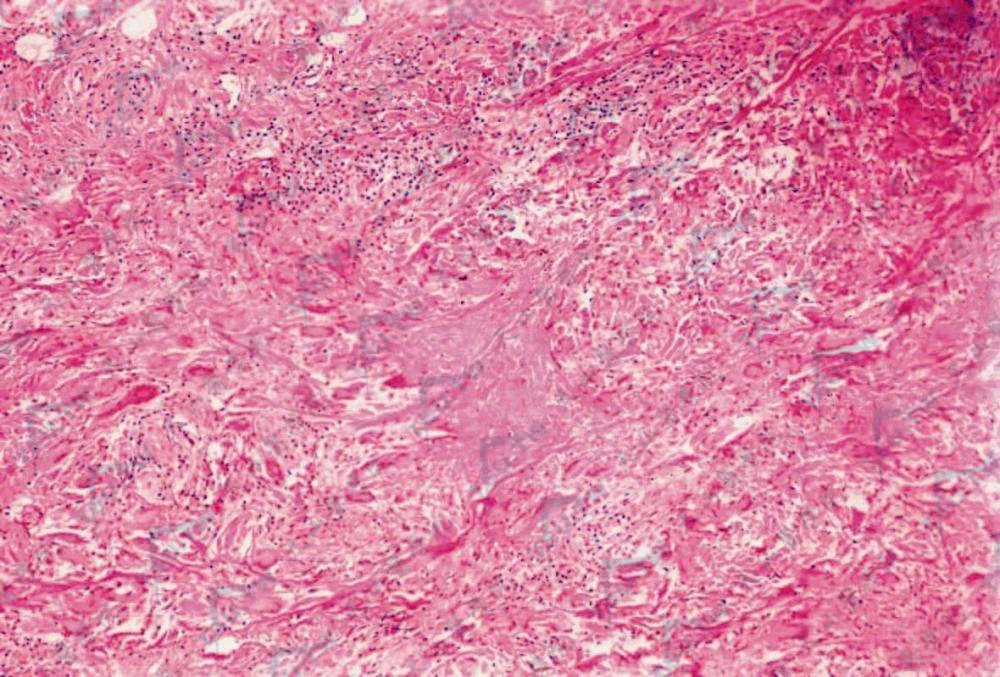
中央为变性胶原灶,周围淋巴样细胞浸润(HE染色×100)
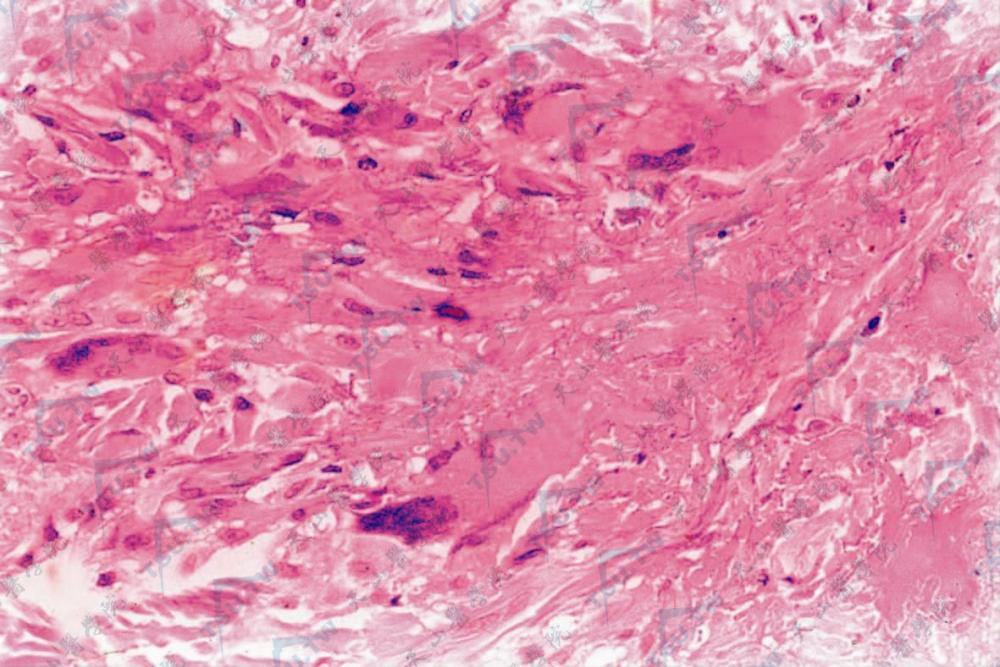
左下角为胶原完全变性灶,周围见巨细胞(HE染色×400)
大片完全变性病灶数量较少,1个或数个不等,范围较大,但界限清楚,胶原纤维淡染和均质化,含有少数固缩的细胞核,四周见栅栏状或放射状排列的组织细胞,并有淋巴细胞和成纤维细胞浸润。
小片不完全性变性病灶数量多而范围小,界限不清楚,病灶中的胶原纤维有的形态正常,有的呈不同程度的变性,HE染色从轻度淡染到嗜碱性变。病灶内可有不同程度的黏蛋白物质,在HE染色下,呈淡蓝色颗粒状或细丝状,用阿新蓝或胶性铁染色可显示得更清楚。在正常或变性胶原束之间,可见淋巴样细胞、组织细胞和成纤维细胞浸润,并可见新生的胶原纤维,因而病变处胶原纤维排列紊乱、不规则。
偶尔可见到少数孤立的“裸露”巨细胞,内含不规则排列的核。少数患者还可见到上皮样细胞结节,类似结节病,但它们位于不完全胶原变性灶的附近。
穿通性肉芽肿除上述改变外,还可见到变性的胶原物质通过表皮的“排出管”穿通表皮,这种排出现象有时需连续切片才能看到,也有极少数经毛囊穿通的。血管改变不明显。
皮下型的病灶比浅表型大,常常由多个结节构成。可见大量的渐进性坏死和丰富的黏液物质,有时可见脂滴。如果有纤维素沉积,黏液多不明显,这时无法与类风湿结节相鉴别。渐进性坏死灶周围可见致密的淋巴细胞、组织细胞和成纤维细胞。经常可见多核巨细胞和嗜酸性粒细胞。周围组织纤维化明显。
丘疹型和线状皮损的组织病理变化与经典型相似。
另外,有人根据浸润的类型和血管改变把环状肉芽肿分为4种组织病理构型,即:①栅栏状肉芽肿型;②散在性组织细胞浸润型;③上皮样结节型;④混合型。
诊断及鉴别
本病应和结节病、扁平苔藓、类脂质渐进性坏死及色素性荨麻疹等区别。
结节病有特征性的组织相,可见上皮样细胞肉芽肿,Kveim试验大多阳性,肺及其他内脏器官亦可受累。
扁平苔藓为多角形紫红色扁平小丘疹,瘙痒,病理组织相与环状肉芽肿完全不同。
类脂质渐进性坏死好发于胫部,橘黄色斑块,有萎缩和毛细血管扩张、纤维化明显的硬皮病样外观,组织病理特点是胶原纤维变性广泛,位置深,可达真皮中下层,黏蛋白较少或缺如,有类脂质沉积等可帮助鉴别。
色素性荨麻疹为先天性疾患,幼年发病,在棕褐色斑上起风团,时隐时现,很痒,组织学上有明显的区别。
治疗
由于本病病因不明,尽管治疗的方法很多,但疗效不一。有些患者不需治疗,皮损亦可自行消退。对某些疑诊为本病的患者在局麻下进行皮肤活检手术,部分患者于活检术后皮疹可部分或全部消退。但不论何种治疗方法,停止治疗后均有可能复发。
- 冷冻:采用液氮或二氧化碳雪进行冷冻治疗可使部分病人的皮疹消退,但冷冻治疗后局部组织水肿及水疱反应明显。
- 糖皮质激素:皮损内局部注射曲安奈德,可取得良好的疗效。强效糖皮质激素外用对一些病人也能收到一定的效果,尤其对斑块型的皮疹。尽管糖皮质激素口服疗效较肯定,但考虑使用剂量偏大、易复发,且有些患者可能并发糖尿病,需谨慎用药。
- 维生素E:有报道口服或外用维生素E,也有良好效果。可能是过氧化反应物在T细胞损伤中起重要作用,而维生素E可发挥抗氧化作用。
- 光化学疗法:Salomon等报道18例环状肉芽肿经PUVA治疗后,5例完全消退,10例改善,3例无效。有4例复发,其中3例重复治疗后完全消退。平均累计量为69.5J/cm2,平均治疗55次。
- 环孢素A:Spadino等以环孢素A口服治疗4例泛发型患者,前4周剂量为4mg/(kg·d),后2周为0.5mg/(kg·d),4例患者的临床表现在3周内基本消失,在药物减量及其后的1年中未有复发。
- 英夫利昔单抗(infliximab):为TNF-a抑制剂,Hertl用此药治疗1例泛发型环状肉芽肿合并有胰岛素依赖型糖尿病的患者,于0、2、6周静脉给药5mg/(kg·d),随后每隔1个月重复1次以上治疗,连续4个月。大部分皮损在4~6周消失,在随后观察的16个月中未发现新的皮损。
- 其他:有报道口服异维A酸、烟酰胺、抗疟药、磺胺类药物、碘化钾,以及皮损内注射小剂量重组人IFN-γ等均取得了一定的疗效。
