一、纯神经炎麻风
是一种临床上仅有周围神经干呈不对称性受累而无任何特异性皮损或皮损史的麻风,多见于印度和尼泊尔。一般认为纯神经炎麻风可能是麻风的早期阶段,其诊断通常仅根据有明确的神经粗大伴相应的功能障碍,无典型的皮损,皮肤涂片查菌为阴性。仅靠临床检查,难以正确分类,一般需由有经验的人员作神经活检。皮神经活检的组织学可见各型麻风的组织相,通常多为TT或BT,但也可为BL或LL。病理研究显示单神经受累者,1/5呈BL/LL改变,神经内有很多麻风菌。多神经受累者,约42%呈TT/BT改变。如纯神经炎麻风形成神经脓肿,则其组织学提示为结核样型麻风。取自近神经损害部位的皮神经活检,可能有助于诊断。细胞针吸活检可作为诊断纯神经炎麻风的一种方法。鉴于纯神经炎麻风一般为BT,初步处理首先是抑制超敏反应,以阻断神经损害的进展,对麻风病本身也应予治疗。预后一般良好,但如已发生神经损伤,则难以逆转,可发生一定程度的残疾。
二、腱鞘炎
由于滑膜炎症表现为单侧或双侧手背的中度肿胀和疼痛,有时亦可发生在足背。这是Ⅰ型反应的一种表现,通常难以识别。仔细检查常伴有BT麻风的其他表现,偶尔也可发生于BL麻风。处理方法为控制Ⅰ型麻风反应以及抗麻风的化学治疗。
三、BT及LL麻风皮损的自发性溃疡
BT麻风皮损自发性溃疡为BT麻风的少见表现之一,可能是由于Ⅰ型麻风反应的超敏反应增强所致。偶尔BT麻风皮损自发性溃疡的发生,原先并无任何皮损或神经病变的病史或临床表现。这种情况看起来完全不像麻风,易与其他疾病混淆。由于BT麻风的严重细胞超敏反应,组织病理学检查可见皮肤坏死。糖皮质激素治疗可使溃疡愈合,以后可出现典型的皮肤和神经损害。
LL麻风的自发性皮肤溃疡见于严重的长期未治疗的LL患者,目前十分罕见。溃疡位于有慢性脂膜炎的部位,皮肤通过致密结实的炎症组织紧贴皮下的肌肉和骨骼,最常见于股前、小腿肚、肱三头肌区和前臂的背侧。这些溃疡并非外伤所致,而是由于皮肤坏死及坏死组织的脱落,留下不规则的,往往呈三角形的缺损,看起来像Ⅲ度烧伤。
四、与多菌型麻风有关的3种少见的临床表现
限局性瘤型或界线类偏瘤型麻风:表现为单个结节或局部多个结节、丘疹或斑块,但体表大多正常。这种结节或丘疹的皮肤查菌细菌指数很高,而在其他部位的皮肤查菌为阴性或弱阳性。治疗如多菌型麻风,疗效满意。
组织样麻风瘤(histoid):是LL或BL麻风皮损的一种特殊表现。患者往往在初期经抗麻风治疗后病情好转,以后病情恶化或复发而出现组织样损害。皮损大多表现为真皮结节,一至数百个不等,豌豆至核桃大圆或椭圆形结节,淡红至深红色,界限清楚,质地坚韧,可相互融合。新结节常是淡红色,表面光泽,透明多汁,较成熟的结节多呈褐红色,表面干燥有鳞屑。主要分布在臀部、躯干和四肢,可孤立散在,亦可密集成群,一般无自觉症状。部分患者表现为皮下结节,豆粒至核桃大小,形状不甚规则,但界限清楚,可移动,无触痛(图3-3-7,图3-3-8)。组织样皮损亦可呈斑块状,分币至铜钱大小,数目较少,呈圆或橢圆形红褐色稍凸起之扁平损害,界限清楚、质坚,有的边缘高起而中央凹陷。少数患者表现为组织样丘疹,均在病情急剧恶化,在弥漫性活动性或消退性损害基础上陆续出现。开始时皮肤稍有刺痒或刺痛,继之出现多数小片状淡红色扁平丘疹并逐渐扩大,可融合成斑块,亦可持续呈扁平丘疹状。少数病例组织样结节可以破溃,排出大量麻风杆菌,经治疗愈合后形成瘢痕。组织样损害的皮肤涂片查菌BI和MI均很高。据报道神经内亦可见组织样损害。
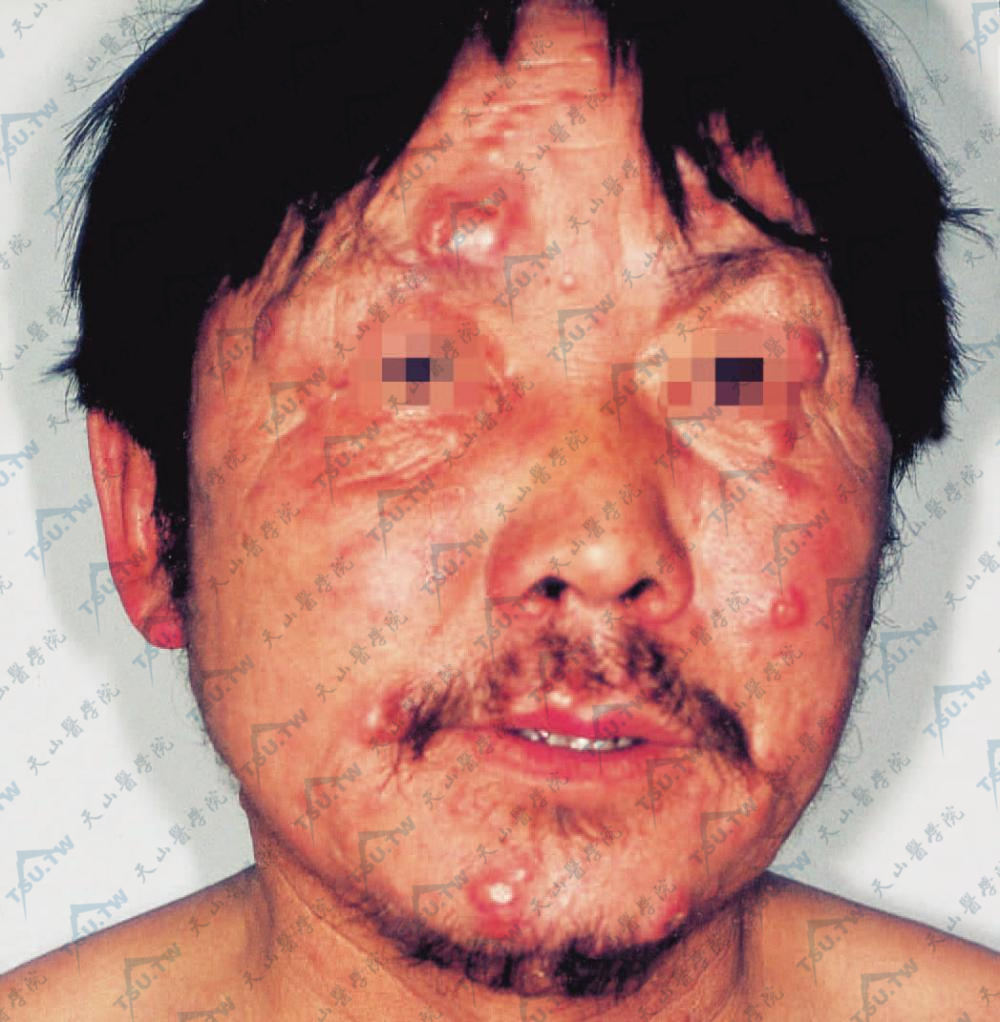
图3-3-7 组织样麻风瘤 面部多数棕褐色、质地坚实的结节
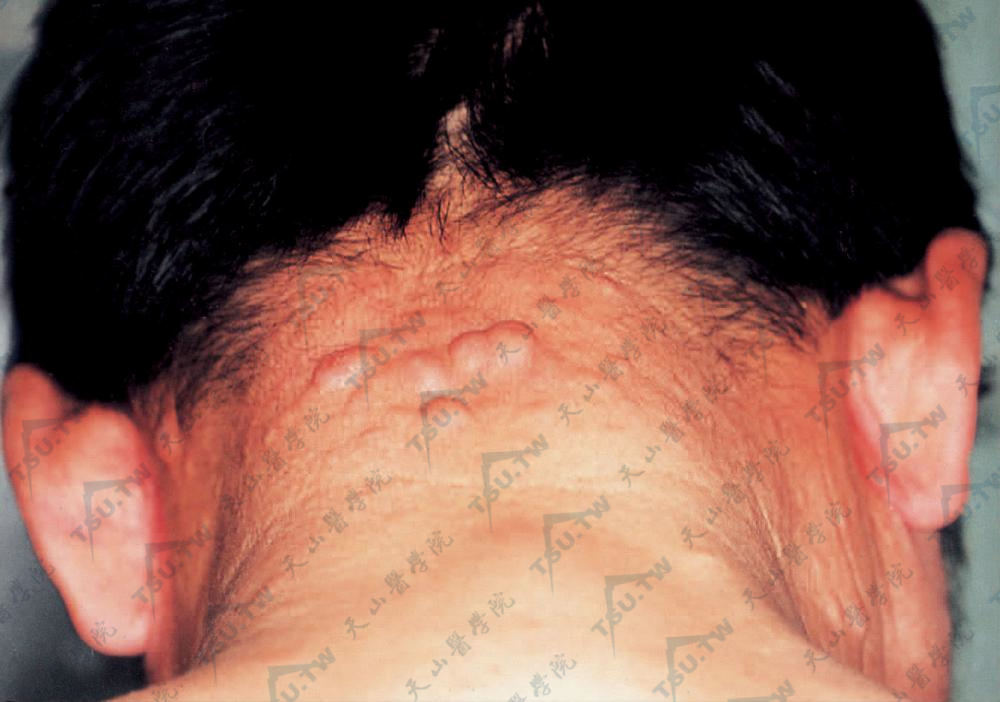
图3-3-8 组织样麻风瘤 项部数个结节,淡红色、肤色,质地坚实
组织样麻风瘤最常见于氨苯砜单疗治愈后的复发病例,往往为氨苯砜耐药患者,但亦可见于以往未经治疗的患者。其治疗同多菌型麻风。
Lucio麻风(Lucio leprosy):1852年Lucio等在墨西哥报道了一种特殊类型的瘤型麻风,即纯弥漫性瘤型麻风。患者首先出现手、足的感觉损伤,继之眉毛、睫毛和体毛逐渐脱落。同时全身皮肤呈弥漫性增厚、僵硬、光滑如硬皮病状。可有脱发、鼻充血、鼻衂、发声嘶哑、双足水肿以及广泛的微细毛细血管扩张,但不发生皮肤结节和斑块。
