皮肤转移癌(cutaneous metastases)是指原发于皮肤以外的恶性肿瘤通过血管、淋巴管转移,以及通过组织间隙直接扩散至邻近皮肤而发生的皮肤病变,偶可继发于外科手术的种植。淋巴瘤、白血病等虽然也可在皮肤上出现病灶,但不能视为转移,而是累及皮肤。临床工作中,如在中老年患者皮损中发现不寻常的肿瘤病变时,要密切注意有无肿瘤皮肤转移的可能。
临床症状
皮肤转移通常是恶性肿瘤终末期的表现,提示预后不佳,患者生存时间平均3个月左右。本病相对少见,大量回顾性研究表明在恶性肿瘤患者中皮肤转移的发生率在3%~10%之间。虽然任何恶性肿瘤都可能发生皮肤转移,但常见的恶性肿瘤是皮肤转移癌的主要来源。Lookingbill等分析4020例转移癌患者,其中420例(10%)出现了皮肤转移,其主要来源为:
- 乳腺癌(50.5%)
- 黑素瘤(18.3%)
- 头颈部鳞癌(6.9%)
- 肺癌(5.0%)
- 结肠/直肠癌(4.3%)
- 卵巢癌(2.4%)
- 膀胱癌(1.7%)。
在各种转移癌中,最易发生皮肤转移的有(括号中数字代表转移癌患者中发生皮肤转移的比例):
- 黑素瘤(45%)
- 乳腺癌(30%)
- 头颈部鳞癌(13%)
- 内分泌腺癌(12.5%)
- 食管癌(8.5%)
- 膀胱癌(8%)
而转移性子宫内膜癌、胃癌、前列腺癌、宫颈癌出现皮肤转移者均不超过2%,207例转移性前列腺癌中甚至无1例发生皮肤转移,这反映了肿瘤皮肤转移能力的差异。
皮肤转移癌可发生于任何年龄,但主要发生在40岁以上,特别是具有恶性肿瘤病史的人群。在儿童除了白血病和淋巴瘤,严格意义上的皮肤转移癌非常罕见,儿童期转移到皮肤的最常见的肿瘤是横纹肌肉瘤和神经母细胞瘤,也反映出此年龄组中该肿瘤的发生率。青年人皮肤转移癌罕见,这与该年龄组癌症发生率低是一致的。
虽然各个部位均可发生皮肤转移,但仍有一定的规律性。有些转移灶即在原发灶附近,或由邻近部位下方肿瘤发生转移而来。如:口腔鳞癌常转移至面、颈部;乳腺癌及肺癌常扩散至胸壁;胃肠道肿瘤转移常累及前腹壁,特别是脐部;骨盆肿瘤倾向于转移至会阴部;前列腺和膀胱原发肿瘤可扩散至阴茎和阴囊。四肢的转移病变并不常见,多为原发皮肤黑素瘤的播散,有时可见甲下转移。而有些转移灶则与原发灶相隔很远。黑素瘤和通过侵袭血管转移的肿瘤(如肾细胞癌、甲状腺滤泡癌和绒毛膜癌)常不局限于原发肿瘤的邻近部位。在转移癌中头皮受累并不少见,其中以肾细胞癌头皮转移最为常见,常表现为斑状脱发。甲下转移也可源于胃、肺、食管、肾、结肠和乳腺癌,也有绒毛膜癌甲下转移的报道。
皮肤转移癌临床表现多变,但通常表现为无痛性、质地硬韧的皮内或皮下结节肿块,单发、多发甚至成群发生,大多可以移动。皮损呈正常肤色、淡红色、紫红色乃至棕黑色,初发时表现为丘疹,通常迅速增长到一定大小后,保持静止状态,直径可达3cm或更大,一般不发生破溃。另外,某些皮肤转移癌的独特临床表现如下:
乳腺癌可局部转移至癌肿邻近的前胸部皮肤,出现多种特征性表现,如:质地较硬、较扁平的紫色毛细血管扩张性斑块或结节,称毛细血管扩张性癌(carcinoma telangiectoides)。由于浅表皮肤淋巴管阻塞引起真皮水肿,导致皮肤的毛囊开口部更为明显,从而产生橘皮样变。而通过浅表淋巴管发生的转移常激发广泛的炎症反应,表现为迅速增大的炎性红斑样皮损,边缘隆起,类似丹毒,称丹毒样癌(carcinoma erysipeloides);数周后,肤色变黄,出现纤维化,表现为广泛的浸润性硬斑块,类似硬皮病,称盔甲癌(cancer en cuirasse)。乳腺癌也可血源性转移至头皮,表现为硬化性脱发斑,临床上甚似盘状红斑狼疮,称为肿瘤性秃发。胰腺癌等肿瘤转移也可引起类似改变,可能误诊为斑秃、假性斑秃、扁平苔藓、红斑狼疮等,应予以注意。
恶性黑素瘤如直接向周围皮肤组织扩散时,往往表现为卫星状的小瘤。如发生血行广泛转移时,则在皮肤上出现黑色、蓝黑色结节或皮下结节。如为无色素性黑素瘤的转移灶,则可为正常肤色,晚期患者常伴有恶病质、贫血、黑素尿等表现。
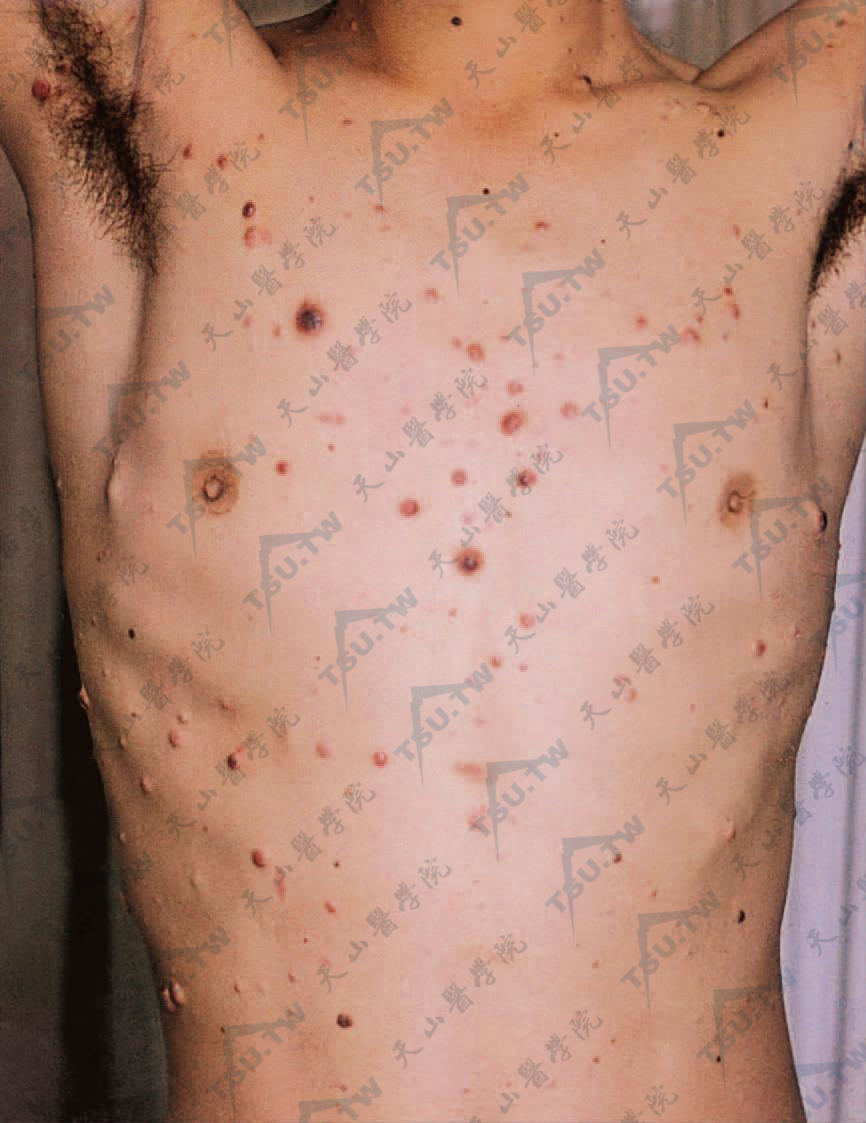
上图:转移性黑素瘤(躯干) 恶性黑素瘤通过血行或淋巴道向远隔部位播散,包括转移至远处皮肤,皮肤转移处出现蓝黑色、黑色皮肤结节或皮下结节,局部淋巴结肿大
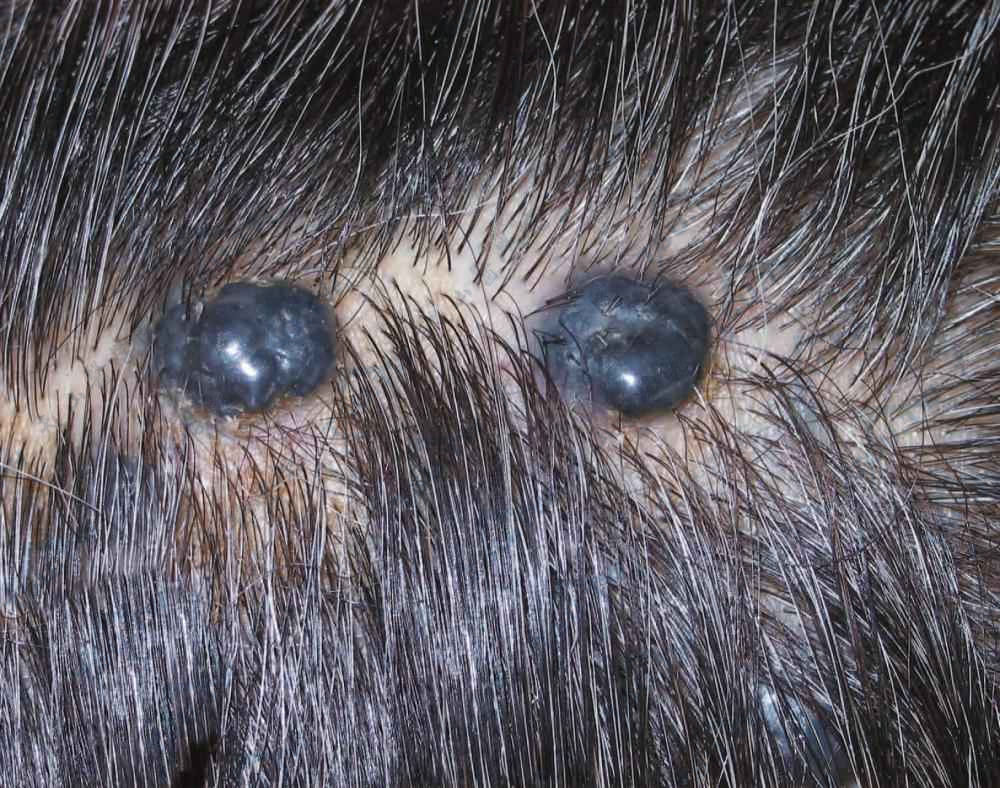
转移性黑素瘤 头皮可见2个花生大小的黑色结节(北京协和医院 马东来提供)
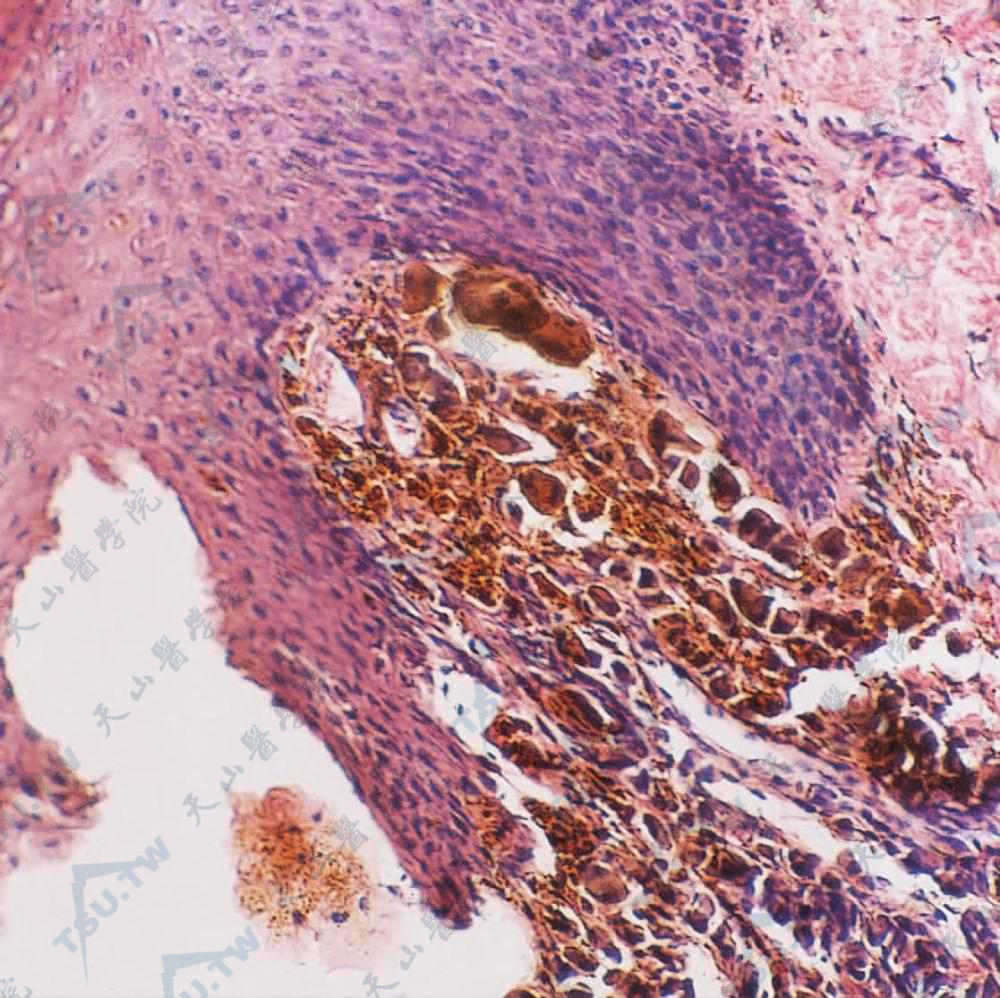
转移性黑素瘤 真皮乳头层瘤细胞大小不等,有多量黑素,未累及表皮(HE染色×400)
胃、结肠、胰腺等腹腔脏器肿瘤转移至前腹壁,可表现为脐部坚实的斑块或小结节,称Mary Joseph小结节(Sister Mary Joseph nodule)。常伴有血管瘤样外观,有时破溃,伴浆液、黏液或脓性渗出,转移性肾细胞肾癌血管成分丰富,常表现为头皮部位的血管瘤样皮损,类似血管瘤或化脓性肉芽肿。许多恶性肿瘤可出现带状疱疹样转移,包括黑素瘤、鳞状细胞癌、小汗腺汗孔癌、血管肉瘤等。出血性皮肤转移结节通常提示来源于肾细胞癌、甲状腺滤泡癌、绒毛膜癌的转移。新生儿神经母细胞瘤转移常表现为多发性坚实的蓝灰色结节,这种典型的表现称为Blueberry-muffin综合征,也可见于淋巴瘤、白血病、血管肿瘤和先天性感染。
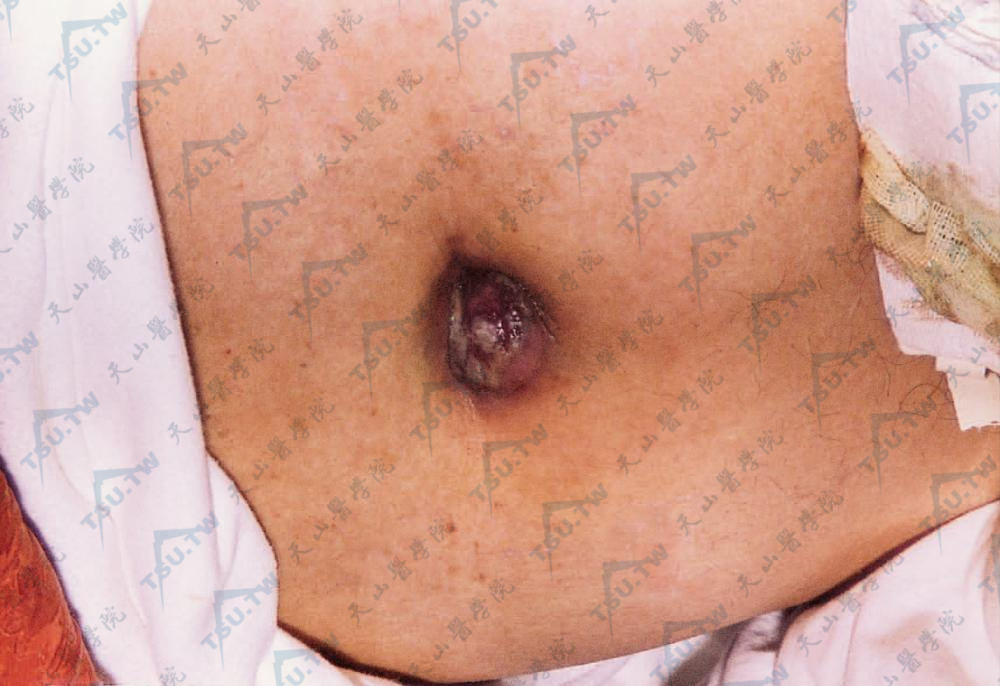
Mary Joseph小结节(脐部) 结节性脐部转移性癌肿。脐部坚实结节,凸出脐外,破溃、坏死,有脓性分泌物渗出
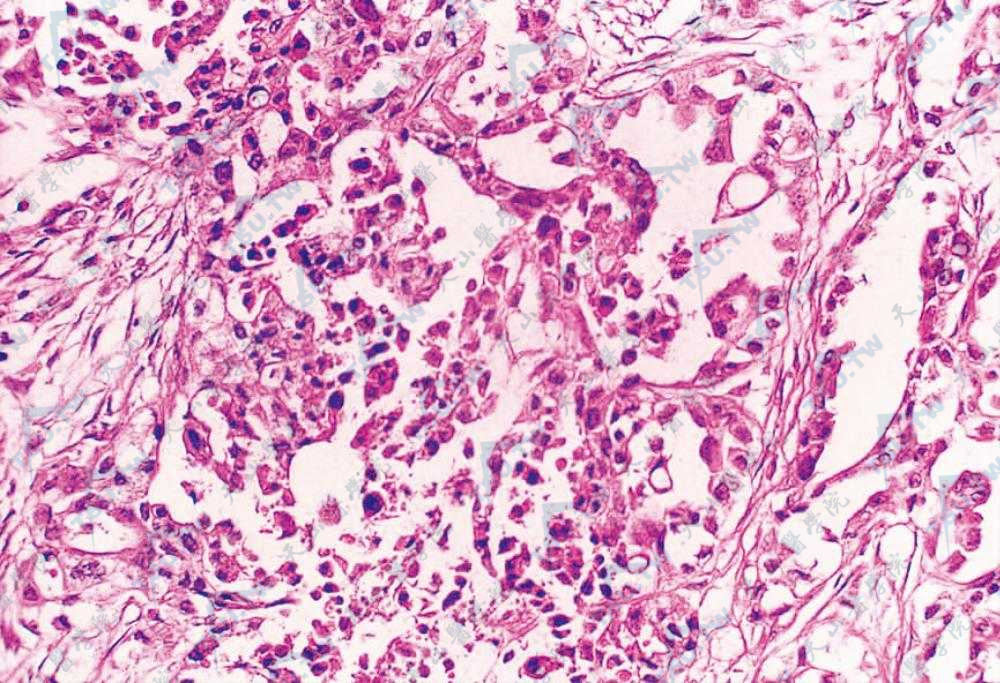
Mary Joseph小结节 见多数转移的肿瘤细胞(HE染色×400)
皮肤转移癌通常出现在肿瘤晚期,提示预后不良,明确诊断后平均生存期大约3个月。但有些患者可能出现较长生存期,反映出癌症治疗学的发展和个别肿瘤所具有的生物学行为。如儿童的神经母细胞瘤可能出现成熟或完全消退,肾上腺样瘤患者在手术切除原发肿瘤和转移灶后可长期存活。一般情况下,来源于上消化道、上呼吸道、肺和卵巢的皮肤转移癌患者很难长期生存。
组织病理
皮肤转移癌的组织病理学诊断依赖于对患者详细的既往史和现病史的了解,同时还需对各种内脏肿瘤的组织学特征有丰富的诊断经验,通常组织学特点只能提示原发肿瘤细胞的来源。皮肤转移肿瘤的组织学可与原发肿瘤表现完全相同,但多数情况较原发肿瘤分化更差。如较原发肿瘤去分化程度较轻,组织病理表现与原发肿瘤类似,则较易诊断。但如去分化程度显著,则需要免疫组化甚至电子显微镜检查来辅助诊断。尚有少数情况分化程度极低,任何技术手段都无法确定肿瘤的起源。根据病理学类型,常见的皮肤转移癌有:腺癌、鳞癌和黑素瘤。
- 腺癌(adenocarcinoma) 是皮肤转移癌中最常见的组织学类型,最常见的来源是乳腺,肺和结肠。典型的乳腺转移癌表现为肿瘤细胞在胶原束之间呈线状单行排列,称列队哨兵式,此现象亦可见于前列腺癌、胃癌、胰腺癌及燕麦细胞癌的转移。具有分化良好的腺状结构的皮肤转移癌常来源于结肠和直肠,可有乳突状突起于腺腔中,是此类转移癌的典型表现。
- 鳞癌 皮肤转移性鳞癌(squamous carcinoma)可来自不同的原发部位,如口咽、肺。高分化的转移性鳞癌诊断不难。而低分化转移鳞癌在诊断上常常相当困难,必须仔细观察多个切片,包括有无角化或细胞间桥来确定是否存在鳞状细胞分化。鳞状细胞的明显异型和梭形细胞样改变常常需要应用免疫组化的方法进行鉴别,此时应注意应用广谱的抗角蛋白抗体标记,因为窄谱抗体常标记阴性。
- 恶性黑素瘤 转移性黑素瘤(metastatic melanoma)通常诊断不太困难,但如无色素,其组织学鉴别诊断可能非常困难。无色素的梭形细胞黑素瘤可能与梭形细胞鳞癌、非典型纤维黄瘤或转移性梭形细胞肉瘤,尤其是与平滑肌肉瘤相混淆。在这种情况下,用Masson-Fontana染色能够显示黑素,尤其在黑素较少时,比常规HE染色更易观察到黑素颗粒。应用免疫组化标记角蛋白、S-100蛋白、Melan-A、HMB45可能有助于鉴别诊断。
- 黏液样癌(mucoid carcinoma) 常为乳腺癌、胃癌、结肠癌、直肠癌和胰腺癌的皮肤转移。组织学上,黏液癌表现为细胞外黏蛋白的“湖”,其中含有肿瘤细胞“岛”。当肿瘤细胞胞质内黏蛋白积聚将细胞核挤压到周边时,称为印戒样细胞(signet-ring cell)(下两图)。
- 绒毛膜癌(choriocarcinoma) 具有明显侵蚀血管的能力,故皮肤转移并不少见。组织学上可见到两种细胞,即细胞滋养层细胞和合胞体滋养层细胞。前者为多面体细胞,排列成条索状,胞质淡染,核大,呈空泡状,核仁明显,常有异常核有丝分裂象。后者细胞大而多形,胞质丰富,嗜碱性,核大而不规则,常有多核,位于细胞滋养层的细胞团块周围,类似绒毛。合胞体滋养层细胞具有分泌绒毛膜促性腺素的活性,故其免疫组化表达有助于诊断。
- 透明细胞癌 转移性透明细胞癌(clear cell carcinoma)典型者来源于肾脏,也可来自肺、肝。肿瘤呈条索状、小灶状,偶尔为小管腔样结构,由规则的透明细胞所组成,其胞质内含有脂质和糖原。间质通常纤细而血管丰富,常导致明显的出血,成为此转移癌特征性的临床表现。组织学上需与透明细胞鳞癌、透明细胞汗腺癌、透明细胞汗孔癌、皮脂腺癌、无色素性透明细胞黑素瘤等相鉴别。
- 神经内分泌癌(小细胞癌) 转移性神经内分泌癌(neuroendocrine carcinoma)是易于识别的一种转移癌,特征性表现是核小,深染,呈圆形或椭圆形,几乎看不到胞质。典型表现是在血管周围可见丰富的嗜碱性核碎片。
- 其他 皮肤转移癌尚有燕麦细胞癌、腺样囊性癌、间皮瘤、类癌等多种组织学类型。
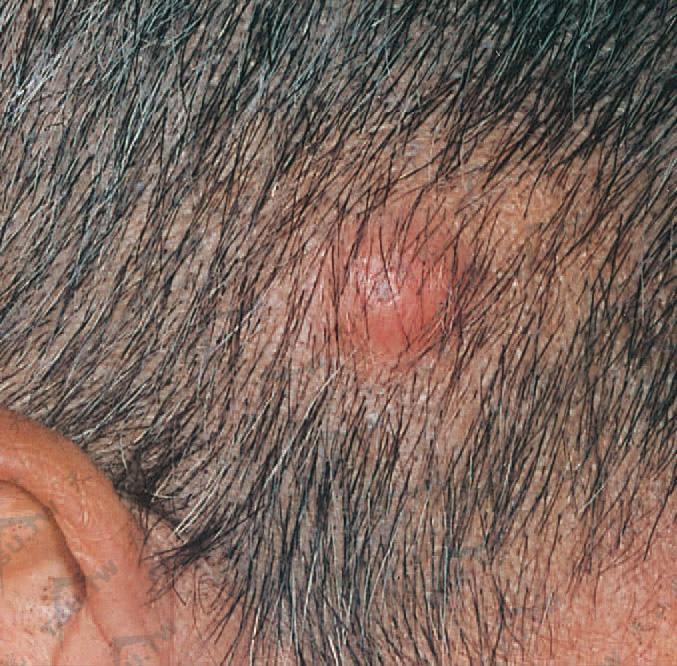
上图:黏液样癌(头皮)转移癌 来自胃肠道的肿瘤细胞可转移到头皮等处,常表现为无痛性结节、斑块,皮肤表面可正常,结节直径1~3cm或更大,单发或多个群集,可以破溃形成溃扬
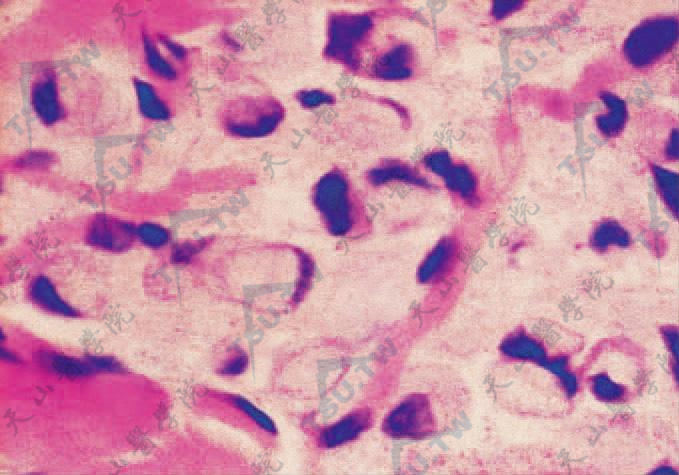
黏液样癌转移癌 癌细胞印戒状(HE染色×400)
对于无法判断起源的皮肤转移癌,可应用下面的抗体组合进行免疫组化检查,包括:CK AE 1/3(标记表皮和附属器源性肿瘤)、结蛋白(desmin,标记平滑肌源性肿瘤)、波形蛋白(vimentin,标记间充质细胞起源、黑素瘤、淋巴瘤和肉瘤)、癌胚抗原(CEA,标记腺癌、胃肠道肿瘤)、S-100蛋白(标记黑素细胞、大小汗腺起源肿瘤)、白细胞共同抗原(LCA,标记白细胞起源的肿瘤,包括淋巴瘤和白血病)、CD34(标记血管源性肿瘤、血管肉瘤、隆突性皮肤纤维肉瘤)。未分化肿瘤的免疫表型如下:癌:CK AE1/AE3(+),vimentin(-),LCA(-),S-100蛋白(-);肉瘤:CK AE1/AE3(-),vimentin(+),LCA(-),S-100蛋白(-);淋巴瘤:CK AE1/AE3(-),vimentin(-),LCA(+),S-100蛋白(-);黑素瘤:CK AE1/AE3件(-),vimentin(+),LCA(-),S-100蛋白(+)。初步确定肿瘤性质与来源后,可进一步选取适当的抗体进行免疫组化检查,以便明确肿瘤组织的起源。常见皮肤转移癌的免疫组化特征见下表。
常见皮肤转移癌的免疫组化特征
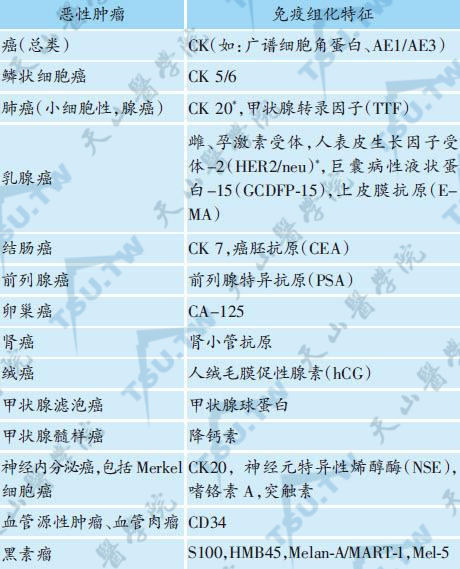
注:*仅少数病例阳性
诊断与治疗
皮肤转移癌表现多种多样,可以疑似多种皮肤病,临床工作中应注意鉴别。对于年龄40岁以上,特别是有癌症病史的患者,如出现无痛性、质地硬韧的皮内或皮下结节肿块,或者出现某些皮肤转移癌特有征象时应注意排除本病。具有讽刺意义的是:临床特征的缺乏恰恰是本病诊断的线索。详细的病史、全面的体格检查、组织病理,必要时进行免疫组化、电子显微镜等辅助检查,常有助于本病的诊断与鉴别诊断。
治疗与相应原发肿瘤的治疗相同。
