妊娠期瘙痒性炎症性皮肤病曾应用过多种描述性的名称,如妊娠中毒性红斑(toxic erythema of pregnancy)、妊娠晚期痒疹(“late onset”prurigo of pregnancy)、妊娠斑块(plaques of pregnancy)、瘙痒性荨麻疹样丘疹(pruritic urticarial papules)等。1979年由lawley等命名本病为妊娠瘙痒性荨麻疹性丘疹和斑块(pruritic urticarial papules and plaques of pregnancy,PUPPP)。但这些名称均未能概括皮疹的全部临床表现(丘疹、斑块、靶形损害、多形红斑、风团和水疱)。
因此,1982年,Holmes等建议称此病为妊娠多形疹(polymorphic eruption of pregnancy)。但另有一些研究者提议将所有妊娠瘙痒性炎症性皮肤病统称为妊娠多形疹,包括妊娠瘙痒性荨麻疹性丘疹和斑块(PUPPP)、妊娠痒疹(prurigo of pregnancy)、妊娠丘疹性皮炎(papular dermatitis of pregnancy)等病。他们认为上述疾病无明确的相关激素或免疫病理因素将其区分,并且治疗和预后相似而将以上各病列为一类疾病。
因“妊娠多形疹”的病名尚未得到共识,故本章仍习惯应用PUPPP病名。
病因及发病机制
病因不清。有报道此病与孕妇、新生儿出生体重增加及多胎妊娠有关。主要累及初孕妇,多发生于妊娠末3个月,起病于腹部妊娠纹处,这些发现均显示腹壁的过度膨胀可能是本病的促发因素。有研究发现患者血浆中肾上腺皮质激素的水平下降,而绒毛膜促性腺激素(HCG)和雌激素水平正常。有报道在急性期有循环免疫复合物减少。
临床症状
本病在孕妇中的发生例数约1/240。好发于初次妊娠,多数起病于妊娠末3个月,偶尔可于分娩后数天发病。皮疹主要为红色风团样丘疹和斑块,另可有丘疱疹、水疱、靶形损害、环形和多环形风团,可融合成片,类似中毒性红斑。数天至1周后,出现细鳞屑和结痂,类似于湿疹。皮疹的分布极具特征性,常常起始于下腹部妊娠纹和其周围,脐周皮肤常相对不受累。数天后扩展至臀、股部,部分患者还可累及上臂,甚至前臂和两腿。乳房及乳房上部极少受累。头皮、面、掌、跖不受累。也不累及毛发、指甲、口腔和生殖器黏膜。患者自觉剧烈瘙痒,影响睡眠。无系统性全身症状。
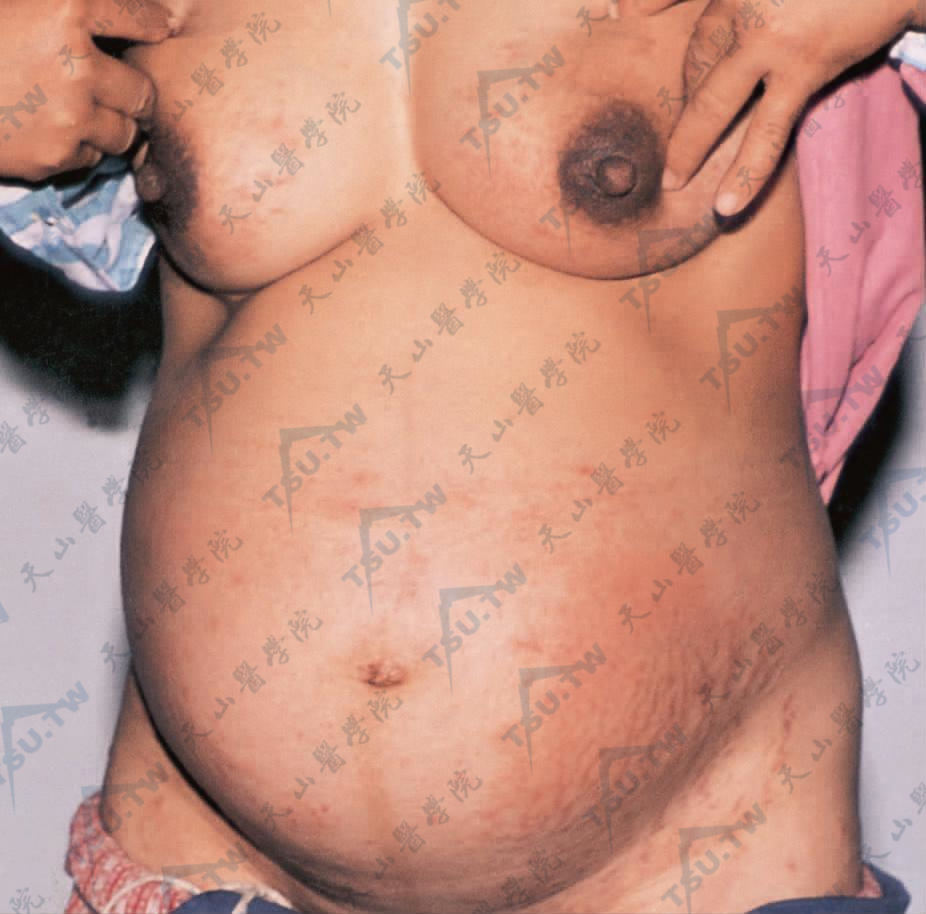
图:乳房、腹壁、大腿处,有丘疹、丘疱疹及风团样皮疹,呈红色或紫红色
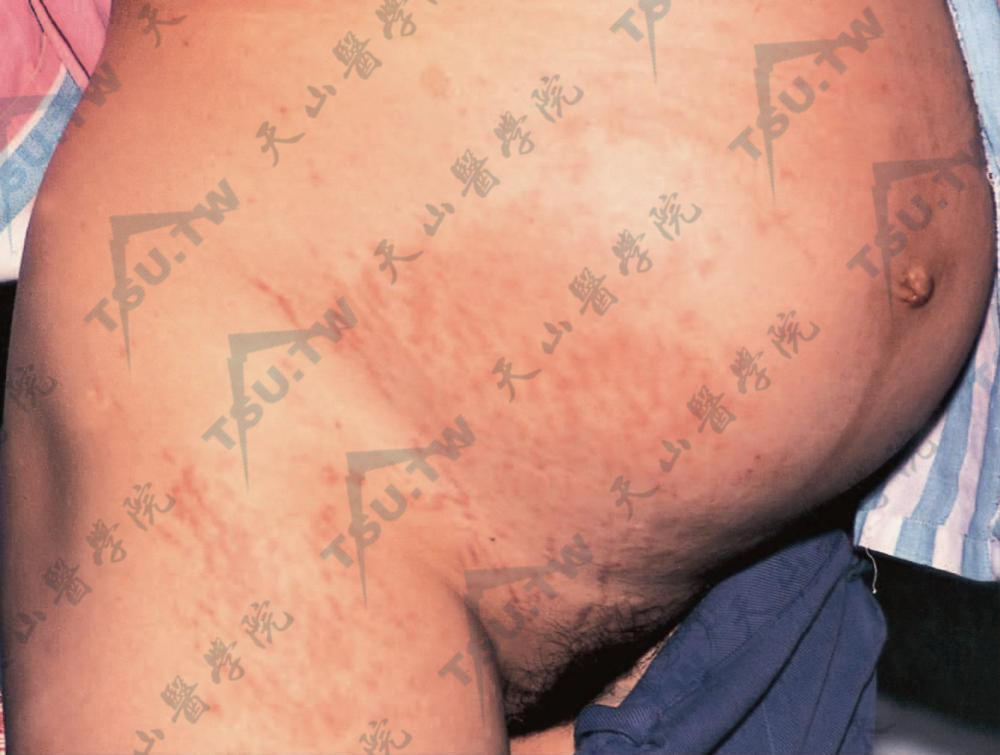
孕妇:下腹、大腿部见多数风团样丘疹,有的可呈条状
一般分娩后数天可自然缓解,母亲、胎儿预后均良好,但新生儿出生体重常大于正常值。再次妊娠罕见复发。如复发,病情一般比较轻。
组织病理
组织病理改变无特异性。表皮轻度灶性海绵形成,角化不全。真皮乳头层水肿,真皮中上部血管周围有淋巴细胞、组织细胞浸润,可伴有数目不等的嗜酸性粒细胞。
直接免疫荧光检查未发现皮损及皮损周围皮肤有特异性免疫反应物。
诊断及鉴别
根据典型的临床表现,初孕妇于妊娠末期腹部妊娠纹处出现极其瘙痒的风团样丘疹和斑块,可扩展累及臀、股部,但不累及上胸和面部。多数病例不难诊断。
本病需与妊娠类天疱疮鉴别,后者常有明显的水疱和(或)大疱,直接免疫荧光可发现皮损周围正常皮肤真皮表皮交界处有C3、IgG线状沉积。
此外,有时需与妊娠丘疹性皮炎、多形红斑、药疹、接触性皮炎、荨麻疹和虫咬皮炎相鉴别。
治疗
一般治疗:向患者作详细的解释,告诉患者本病为自限性疾病,分娩后可自然缓解,对母亲和胎儿健康无影响,以消除患者焦虑、紧张的情绪。
内用药治疗:
- 抗组胺药物:口服具有镇静作用的第一代抗组胺药物,如氯苯那敏、苯海拉明等,去氯羟嗪有致畸作用,孕妇禁用(FDA对本药的妊娠安全性分级为C级)。
- 糖皮质激素:对严重病例,必要时可采用短疗程泼尼松口服治疗。
外用药治疗:外用炉甘石洗剂、糖皮质激素霜,如0.1%丁酸氢化可的松霜、0.1%曲安奈德霜、0.1%糠酸莫米松霜等短期外涂,可明显缓解症状,也较安全。
