手术指征
1.基本同本章第一节“胰十二指肠切除术”。
2.对于恶性病变,适用于病变未侵犯幽门、十二指肠,无胃周淋巴结(No.5和No.6)转移者。
术前准备 麻醉 体位
同本章第一节“胰十二指肠切除术”。
手术步骤
切口选择和常规探查同本章第一节“胰十二指肠切除术”。
Kocher切口打开十二指肠降部外侧腹膜,局部探查,经十二指肠病变穿刺活检均同本章第一节“胰十二指肠切除术”。无血管侵犯或腹主动脉旁淋巴结转移,病变局限,无幽门、十二指肠侵犯,无幽门上下淋巴结(No.5和No.6)转移者,可决定行保留幽门的胰十二指肠切除术。
贴近横结肠切断胃结肠韧带,进入小网膜囊充分显露胰腺。肠系膜上静脉显露及解剖同本章第一节“胰十二指肠切除术”。
十二指肠切断:于胃窦下方切断、结扎胃网膜右动、静脉[图13-2-1(1)、(2)]。肝十二指肠韧带解剖同本章第一节“胰十二指肠切除术”,其中胃窦上方切开肝十二指肠韧带前叶注意勿损伤迷走神经鸦爪支。
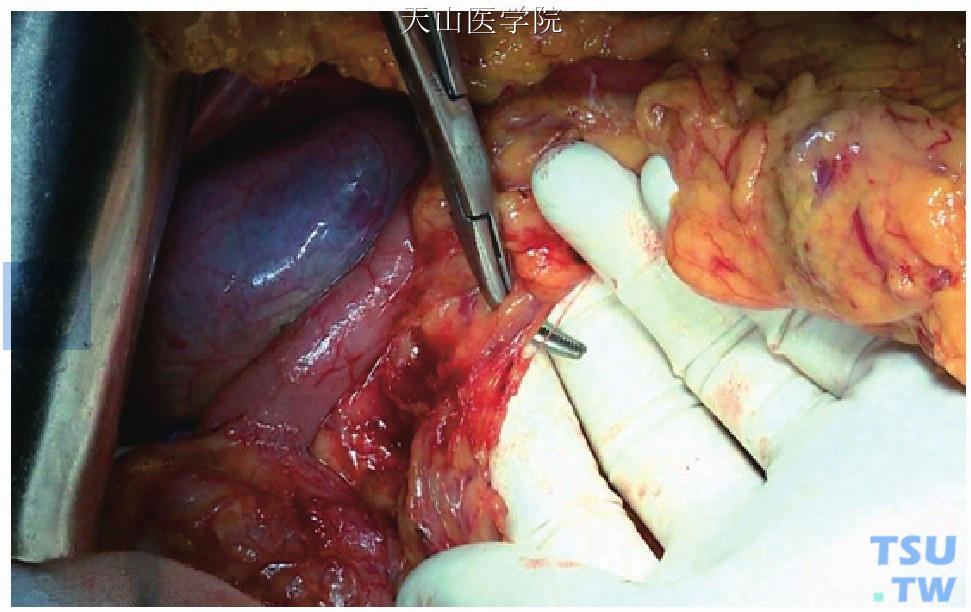
图13-2-1 (1)分离胃网膜右血管
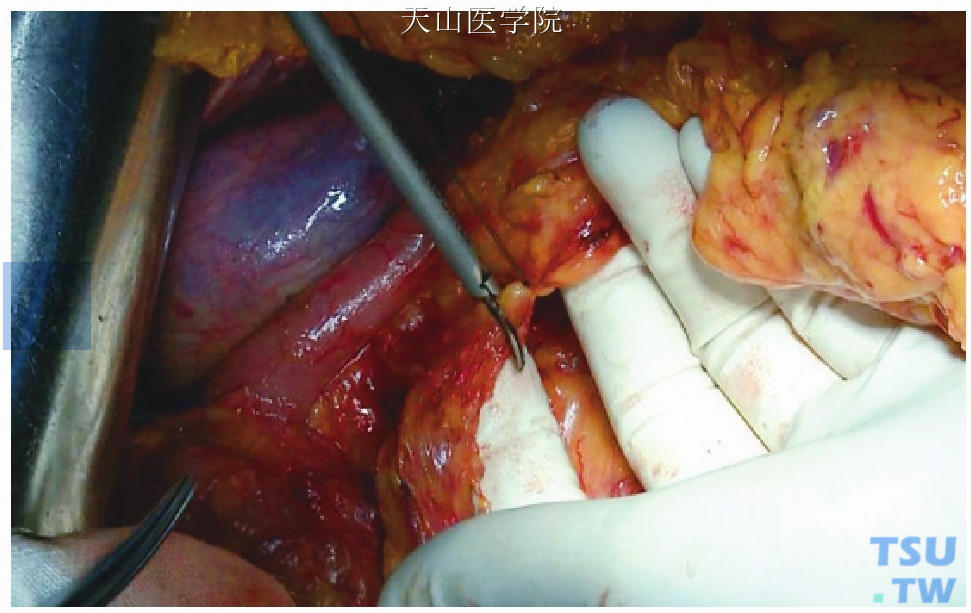
图13-2-1 (2)切断结扎胃网膜右血管
分离十二指肠球部上下缘及后方胰腺附着处,幽门下0.5cm处横断十二指肠(图13-2-2)。
其后标本切除各步骤同本章第一节“胰十二指肠切除术”。
消化道重建:多采用Child式。十二指肠与空肠端侧吻合多采用手工缝合(3-0或4-0可吸收缝线,连续缝合)(图13-2-3、图13-2-4)。
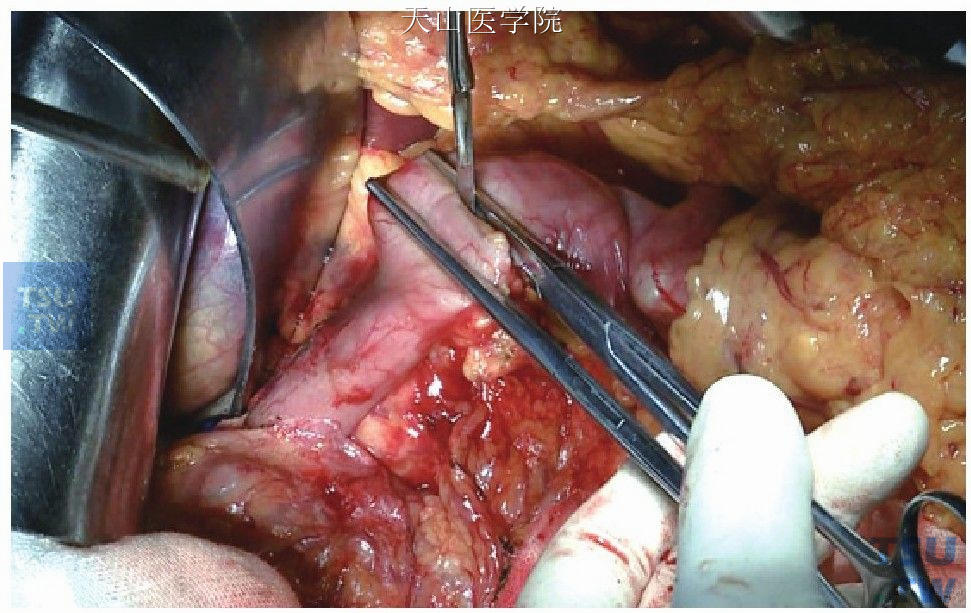
图13-2-2 幽门下0.5cm横断十二指肠
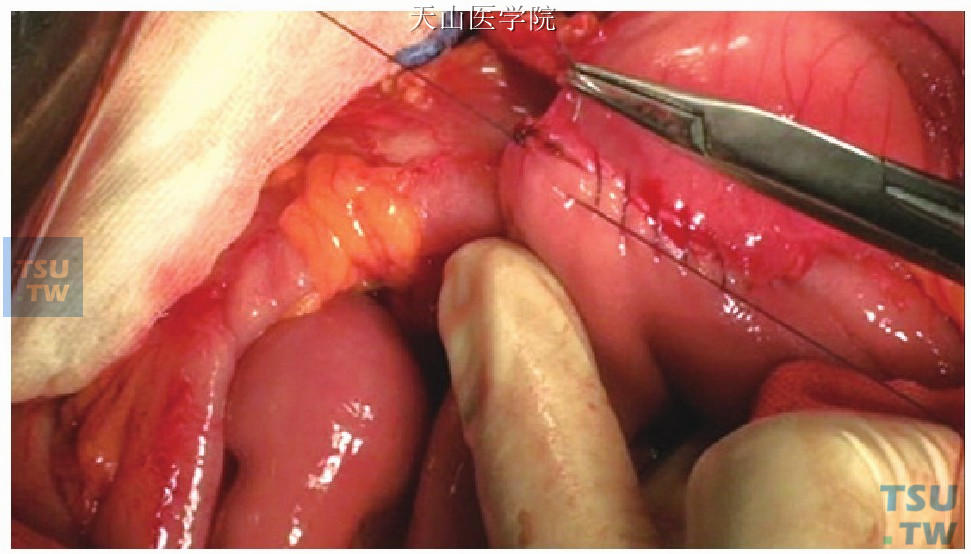
图13-2-3
图13-2-4
胃管、鼻肠管放置,腹腔冲洗及引流管放置,切口关闭等同本章第一节“胰十二指肠切除术”。
手术意外的处理
同本章第一节“胰十二指肠切除术”。
术后处理
1.基本同本章第一节“胰十二指肠切除术”。
2.因胃排空延迟发生率较高,胃管拔除应较为谨慎。通常先试行间断夹闭胃管,观察患者有无腹胀、恶心、呕吐等情况,如有上述表现,暂不拔除胃管,保持引流通畅,给予营养支持、胃动力药物、体外胃肠道起搏、针灸等措施,必要时行消化道造影或胃镜检查排除机械性梗阻的存在。直至胃动力的恢复,夹闭胃管24~48小时无异常者,拔除胃管,恢复进食。
临床经验
1.基本同本章第一节“胰十二指肠切除术”。
2.十二指肠球部离断应紧靠幽门,避免留置过长(以往有人推荐2~3cm)而导致血运不佳、胃排空障碍。
3.机械吻合时,吻合器需通过较为狭窄的幽门方能行十二指肠空肠吻合,实际操作较为困难和费时,不如手工吻合便捷可靠,故应尽量采用手工吻合。
