英文:viscera artery syndrome
同义名:胃肠道缺血综合征、肠系膜上动脉供血障碍、肠系膜血管缺血病。
本征首由Elliott于1985年描述,Klass于1950年首次用取栓术和部分肠切除术治疗此征获得成功。本征是一种肠系膜血管供血障碍引起腹部疼痛、胃肠道功能紊乱和肠坏死等的一组临床病症,多见于年老而伴有心脏血管病的患者。
临床上根据肠系膜上动脉的病因和发病情况,可分为急性和慢性两大类。
急性栓塞性供血障碍
发病机制:由于血栓栓子脱落,栓塞于肠系膜上动脉,引起肠系膜上动脉供应区的肠管发生急性缺血,甚至坏死。血栓多来源于心血管系统病变,如风心病二尖瓣狭窄、心房颤动、急性细菌性心内膜炎、心肌梗死、心房黏液瘤、腹主动脉瘤等。
临床表现:心血管病患者,突然出现有上腹或脐部剧烈疼痛,伴有大量出汗及快速周围循环衰竭现象,多有明显的呕吐和腹泻,腹部早期检查,腹部柔软,有定位不准确的压痛,无明显反跳痛。数小时后如发生肠坏死,可出现腹膜刺激症状,有明显压痛和腹肌紧张,肠鸣音消失,病人出现全身中毒症状。
诊断与鉴别:心血管病人,突然出现上腹及/或脐周剧烈疼痛,结合心脏和主动脉的检查以及曾有四肢或脑栓塞史者,应考虑本病。腹部增强CT有助于确诊,必要时可急诊行腹主动脉造影。
本病应与肠扭转、粘连性肠梗阻等相鉴别。
治疗及预后:一旦确诊,应紧急行开腹取栓术。若较小栓子堵塞其远侧支者,手术取栓困难可考虑抗凝、溶血栓等治疗。本病比较少见,其预后和栓子的大小,手术时机及手术方法有关。
急性血栓形成性供血障碍
发病机制:多见于有动脉粥样硬化病史的老年人。由于腹主动脉粥样硬化而蔓延至肠系膜上动脉开口端,引起部分狭窄,血流减少,血流速度缓慢,容易发生血栓形成,造成肠缺血。
临床表现:发病较为缓慢,既往多有慢性腹痛病史。病人多有轻度腹痛和呕吐,有时便秘与腹泻交替,一般有体重减轻。少数病人初始即有剧烈腹部绞痛,呕吐频繁。随着病程的进展,出现腹胀、肠呜音减弱或消失,发生肠坏死后可出现腹膜刺激征。
诊断:本病临床上很难与栓塞性和非闭塞性患者相鉴别,紧急血管造影有助于诊断和鉴别诊断。
治疗:主要是手术洽疗。常用血管旁路术,重建血运,但疗效差。近年来发展的血管腔内介入治疗提供了新的治疗途径。
急性非闭塞性供血障碍
发病机制:病因不明确,可能与血容量减少心排血量降低以及感染、心源性休克有关。由于上述病因而发生或诱发的急性广泛性的肠系膜上动脉痉挛引起肠缺血,而动脉本身并无病变。
临床表现:急性剧烈腹痛,伴有呕吐和腹泻,病程发展快,可出现腹胀、肠呜音减弱或消失、腹膜刺激征等。白细胞数迅速升高,全身反应较重。动脉痉挛轻者,症状较轻。可有反复发作史。腹痛常在饭后加剧,长期进食减少,可有体重明显减轻。
诊断:主要依靠腹主动脉造影,应与肠梗阻、胰腺炎等鉴别。
治疗:治疗包括一般治疗和手术治疗。
- 一般治疗:补液,纠正低血容量、低排血量和体克。
- 血管扩张剂:立即静滴血管扩张剂,解除痉挛,改善供血,防止肠坏死。常用罂粟碱或妥拉苏林。
- 手术治疗:多数药物治疗即能缓解,一般不需要手术治,但当腹膜刺激征明显,疑有肠坏死者,则需做剖腹探查,明确是否要切除坏死肠段。
慢性闭塞性供血障碍
发病机制:病因是腹主动脉粥样硬化,在此基础上逐渐出现的慢性闭塞性供血障碍,使肠系膜上动脉供应区的肠缺血。但因病情发展较慢,可有侧支循环建立,能维持部分血液供应。
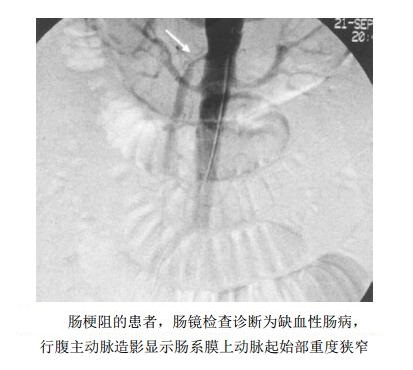
临床表现:多见于55-70岁的中老年人,尤其是有动脉粥样硬化者。主要表现为上腹部不适或疼痛,体重明显减轻。常有反复发作史,多在餐后15-30min内出现上腹部不适或隐痛,逐渐加重,持续1-2h可解除;少数病人有剧烈痉挛性疼痛,向背部放射,这种疼痛是本征的特征。疼痛随着时间的延长而发作次数增多,程度加重。患者因餐后腹痛,恐惧进食,致使进食减少和吸收不良,有时体重下降惊人。可有便秘或腹泻症状。约半数的病人在上腹部可闻及收缩期朵血管杂音;
诊断:高血压、动脉硬化和冠心病患者,若出现上述表现,可考虑本征,确诊需腹主动脉造影。
治疗:
- 病因治疗:控制血压,降血脂,治疗冠心病及动脉硬化。
- 手术治疗:常用旁路术。如腹主动脉-肠系膜上动脉或髂动脉-肠分膜上动脉转流术。
- 腔内介入治疗:支架植入,解除狭窄,近期效果良好。远期效果尚在观察。
