在临床上,遇有下列情况时要列为筛选原醛症的对象:①年龄较轻(≤50岁)、病情较重(收缩压≥160mmHg或舒张压≥100mmHg)或疗效较差的高血压;②用降压药治疗无效或效果很差的高血压;③高血压伴低血钾,或伴明显的肌无力与周期性瘫痪;④低肾素活性型高血压伴高醛固酮血症;⑤高血压伴多尿或碱血症;⑥肾上腺意外瘤(尤其是伴高血压者)。
漏诊血钾正常和血压正常的原醛症是当前的突出问题。原醛症血钾正常的原因可能与肾功能障碍有关。如儿童或青年患者的高血压为难治性,即使血钾正常仍要想到原醛症可能。另一方面,极少数的原醛症可仅有严重低钾血症,而血压可在正常范围内,此可能与患者以前的基础血压较低或合并升压机制障碍有关。血压正常的原醛症往往伴有程度不等的低钾血症,因而对原因不明的低钾血症仍要考虑原醛症可能。原醛症的诊断可分为3个步骤:①确定原醛症的筛选对象;②确定低肾素性高醛固酮血症和不适当(自主性)醛固酮分泌;③确定原醛症的亚型。原醛症的诊断和鉴别主要依靠实验室检查。因为有些检查的特异性和敏感性差,或因为不良反应大而趋于淘汰,这些试验包括平衡餐试验、低钠试验、钾负荷试验、螺内酯试验、体位试验、卡托普利试验、AT-2输注试验、赛庚啶试验等。
目前应用较多的是醛固酮和PRA测定、醛固酮/PRA比值、血浆肾素浓度测定和钠负荷试验。临床医师不要指望通过众多的不敏感试验来提高诊断准确度,更应该规范地完成醛固酮和PRA测定、醛固酮/PRA比值及血浆肾素浓度测定,并结合肾上腺CT扫描(必要时行肾上腺静脉采样),做出诊断和鉴别诊断。原醛的确诊试验包括卡托普利兴奋试验、氟羟可的松抑制试验、盐水输注试验和口服钠盐负荷试验。原发性醛固酮增多症的一般诊断流程见下图。
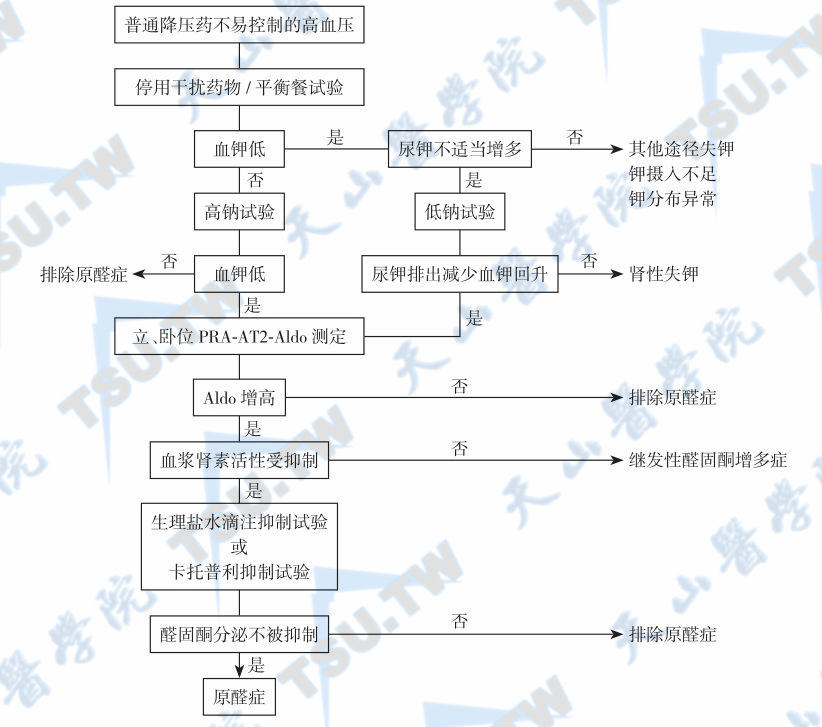
原发性醛固酮增多症的诊断流程
注:PRA-AT2-Aldo:血浆肾素-血管紧张素2-醛固酮;Aldo:醛固酮
醛固酮/肾素活性比值筛查原醛症
目前主要用血钾测定、随机血浆醛固酮浓度(plasma aldosterone concentration,PAC)/血浆肾素活性(plasma renin activity,PRA)比值(PRC/PRA ratio)从高血压(尤其是低肾素性高血压)患者中筛选原醛症。
由于多数患者的血钾仅轻度降低或处于正常低值,所以不能因血钾正常而否定原醛症的诊断。正在口服降压药物(醛固酮受体拮抗剂如螺内酯或ACEI可导致PRA升高,必须停药6周以上)的患者应先纠正低钾血症,因为血钾过低(<3mmol/L)抑制醛固酮分泌,使部分患者的血、尿醛固酮增高表现不明显,应积极补钾至血钾>4mmol/L后再重新测定。一般于上午8~10时采卧位血浆2次,测定醛固酮/PRA比值。如果PAC升高(≥15ng/dl),而PRA降低(每小时<1.0ng/ml),或血浆肾素浓度(PRC)降低,再加上PAC/PRA比值≥20,应高度疑为原醛症。
血钾测定
大多数原醛症患者的血钾低于3.5mmol/ L,一般在2~3mmol/L之间,严重病例更低。但是,12%醛固酮瘤和50%双侧肾上腺皮质增生患者的血钾可高于3.5mmol/L,如将血钾筛选标准定在4.0mmol/L,可使诊断敏感性增至100%,而特异性下降至64%。原醛症患者钾代谢呈负平衡,如血钾<3.5mmol/L,尿钾>30mmol/24h(或血钾<3mmol/L,尿钾>25mmol/24h),提示患者有不适当的尿钾排出过多。血钾测定需多次进行,对于自行限钠饮食者和怀疑为糖皮质激素可抑制性醛固酮增多症者(血钾常正常)要同时测定尿钾排出量。低钾血症支持原醛症的诊断,但不能作为诊断依据。由于钠、钾代谢受盐摄入量、药物及疾病严重程度等多种因素的影响,因此在检测前必须停用2~4周利尿剂,并反复多次同步测定血、尿电解质及pH值。另外,饮食中钠摄入量不应低于100mmol/d,以保证肾脏正常的钠-钾交换,并使碱性尿得以显现。要在固定钠钾饮食条件下观察钠、钾代谢变化2~3天,其间的观测指标可作为以后试验的对照,并据之选择筛选检查。如无明显低血钾,可选择高钠试验,如有明显低血钾则选用低钠试验、钾负荷试验或螺内酯试验。
PRA测定
血浆肾素活性(PRA)测定仅能检测其酶活性,而不是直接测肾素的分泌量。肾素使血浆中血管紧张素原裂解产生AT-1,将待测血浆置于37℃,1小时后用放射免疫法测定AT-1含量。血浆PRA以单位时间内产生的AT-1量表示。正常参考值:每小时0.77~4.6nmol/L(参考值依赖于体位、钠盐摄入量及血容量变化)。PRA测定的误差较大,重复性较差。PRA增高见于:①低钠饮食;②原发性高血压(高肾素型);③肾血管性高血压;④失血与肝硬化腹水;⑤心力衰竭;⑥肾素瘤;⑦Bartter综合征;⑧药物(利尿剂、硝普钠、口服避孕药、肼屈嗪等)。PRA降低见于:①原醛症;②原发性高血压(低肾素型);③11β-和17α-羟化酶缺陷症;④高钠饮食;⑤药物(盐皮质激素、利舍平、甘草、甘珀酸钠、甲基多巴等)。
醛固酮测定
一般用化学发光法测定,但在质控不良的单位,其检测误差较大。醛固酮和PRA水平依赖于钠的摄入量和基础醛固酮水平,因此测定醛固酮时,要注意以下几点:①如果不限钠,血醛固酮>15ng/dl(500pmol/L)有较大的诊断意义,但必须避免站立体位对醛固酮分泌的影响。②螺内酯是影响醛固酮分泌的最重要药物,必须停用至少6周;如果病情允许,应同时停用ACEI至少2周;如病情不允许可在口服ACEI同时测定醛固酮和PRA比值,但比值<30不能排除原醛症可能。③低血钾影响醛固酮的分泌,应在血钾基本正常情况下测定才有诊断意义。④如果高血压伴低血钾患者的醛固酮和PRA均升高,尽管醛固酮/PRA>30,仍提示为继醛症(如肾血管病变);相反,如果醛固酮和PRA均明显降低,此时的醛固酮/PRA比值亦无诊断意义。
醛固酮/PRA比值分析
通常在立位4小时后取血检查,如血浆醛固酮升高与PRA受抑并存则高度提示原醛症,因此血浆醛固酮浓度(ng/dl)与每小时的血浆PRA(ng/ ml)比值(醛固酮/PRA)可作为重要的诊断指标(原醛症明显升高),但鉴别的切点不是固定的。正常人的醛固酮/PRA比值上限为17.8,约89%的醛固酮瘤和70%的特醛症患者超过此上限,通常大于20~25。如将醛固酮/PRA>50作为诊断切点,其敏感性达92%,特异性为100%;如醛固酮/PRA比大于2000,高度提示为醛固酮瘤。原醛症的PRA被抑制(每小时<1.0ng/ml,0.8nmol/L),并在低钠饮食后或在应用排钾性利尿剂后,立位90~120分钟的PRA无相应升高(>2ng/ ml,1.6nmol/L)。低肾素型“原发性”高血压患者出现低血钾,尤其在同时伴有醛固酮明显升高时,或醛固酮/PRA(醛固酮ng/ml,PRAng/dl)比值>20仍高度怀疑原醛症可能。
分析醛固酮/PRA比值结果时,要特别关注指标的测定下限值,因为其对醛固酮/PRA比值的影响相当显著。例如,当PRA的测定下限为每小时0.6ng/ml,醛固酮为16ng/dl时,醛固酮/PRA比值可能低至30以下;相反,当PRA的测定下限值为每小时0.1ng/ml,而醛固酮仍为16ng/dl时,醛固酮/ PRA比值可能高达160以上。因此,凡对醛固酮≥15ng/dl,醛固酮/PRA≥20的高血压患者都应进行进一步检查。PRA易受多种因素影响,立位、血容量降低及低钠等均能刺激其增高,因此单凭基础PRA或醛固酮/PRA的单次测定结果正常,仍不足以排除原醛症,须动态观察血浆PRA变化,并接受低钠试验或体位试验。
醛固酮/肾素浓度比值确定不适当醛固酮分泌
现已建立了单克隆抗体测定血浆肾素浓度(plasma renin concentration,PRC)技术,可望提高原醛症的筛选效率。血浆醛固酮/肾素比值[醛固酮(pmol/L)/肾素(mU/L),plasma aldosterone/renin ratio,ARR]是确定“不适当(自主性)醛固酮分泌”的主要方法。原醛症的比值介于105~2328之间,且与原发性高血压(2.7~49)或正常人(0.9~71)没有重叠;原发性醛固酮缺乏症的比值明显降低而继发性醛固酮缺乏症和继发性醛固酮增多症的比值正常。一般用该方法可将常见的RAA疾病鉴别开来,见下表。2/3的早期醛固酮患者血钾正常,一般将PAC/PRA比值的筛选截点定为20∶1~50∶1,但要同时分析PAC的绝对值(要求在正常值中位数以上水平)。例如,用PAC/PRA>30,同时PAC>20ng/dl作为截点的特异性为90%,而重复性为91%;用PAC/PRA>20 和PAC>15ng/dl作为截点似乎更敏感。
诊断原醛症的ARR截点值
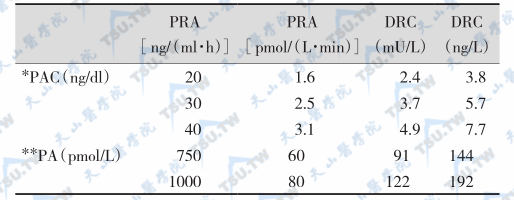
注:①*PRA[ng/(ml·h)]与直接肾素浓度(DRC,mU/L)的转换因子为8.2;如果用自动DRC分析法,转换因子则为12。②**ARR截点值取决于分析方法,如以30为PAC的截点值,相当于830标准国际单位(IU)。以上的ARR截点值取自不同的特异性和敏感性。一般以PRA 30ng/(ml·h)或750pmol/L为常用。PAC:plasma aldosterone concentration,血浆醛固酮浓度;PRA:plasma renin activity,血浆肾素活性,ARR:aldosterone/rennin ratio,醛固酮/肾素比值。DRC:direct renin concentration,直接肾素浓度(mU/L)
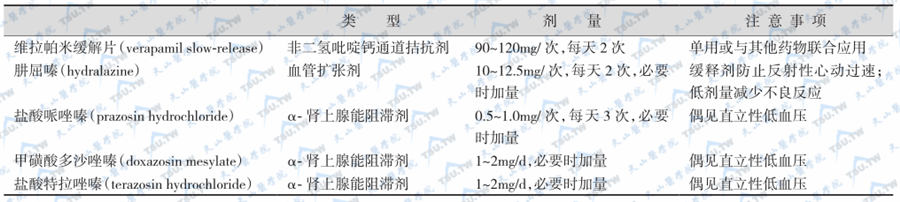
PAC/PRA比值测定需要做好必要的准备,并注意以下事项:①纠正低血钾,同时鼓励进高钠饮食;②停用(一般为4周)螺内酯、依普利酮、阿米洛利、螺内酯、氨苯蝶啶、利尿剂、β-阻滞剂、中枢性α2激动剂(如可乐定、氯压啶、α-甲基多巴)、非甾体抗炎药、血管紧张素受体阻滞剂、二氢吡啶类钙通道拮抗剂和甘草次酸类药物;但噻嗪利尿剂、钙通道阻滞剂、血管紧张素转换酶抑制剂和血管紧张素受体阻滞剂对PAC/PRA测定无明显影响(可能还有助于诊断);③在避免影响醛固酮/肾素比值(下表1)的基础上,如果患者的血压很高,应选用下表2中所列药物继续降压;④口服避孕药可继续使用,但雌激素类药物降低血浆肾素浓度而引起假阳性;⑤年龄≥65岁者,因肾素降低的幅度较醛固酮明显而导致ARR值升高,也影响结果,肾衰者因血肌酐升高而使ARR呈假阴性降低;⑥采血日早上不卧床,并体力活动至少2小时;采血前取坐位休息15分钟;采血时忌用真空负压吸引器或握拳加压,止血带解压后5秒钟再采血;⑦血标本置于室温下,避免置于冰水中(促进肾素原转换为肾素),采血后30分钟内分离血浆,离心后的血浆应迅速冰冻备用。
表1:影响醛固酮/肾素比值的因素和避免方法

注:PAC:plasma aldosterone concentration,血浆醛固酮浓度;PRA:plasma renin activity,血浆肾素活性,ARR:aldosterone/renin ratio,醛固酮/肾素比值
表2:可于原醛症诊断试验期间使用的降压药物
DXM抑制试验诊断糖皮质激素可治疗性醛固酮增多症
原醛症患者如发病年龄小,有高血压和低血钾家族史,体位试验中站立位后的血浆醛固酮无明显升高或反常性下降,而肾上腺CT或MRI又未发现异常,可行DXM抑制试验。给予DXM 2mg/d,口服,共4~6周。整个试验过程中GRA患者血、尿醛固酮一直被抑制,血醛固酮在服药后较服药前抑制80%以上有诊断意义。有人认为,以服药后血醛固酮低于4ng/dl为临界值,诊断GRA的敏感性和特异性较高,分别为92%和100%。醛固酮瘤和特醛症患者在服药后血醛固酮亦可呈一过性抑制,甚至可低于2ng/dl,但服药2周后,醛固酮的分泌不再被抑制又复升高。因此,DXM抑制试验如观察时间过短则会导致糖皮质激素可治疗性醛固酮增多症(GRA)的过度诊断。引起假阳性和假阴性ARR的因素见下表。
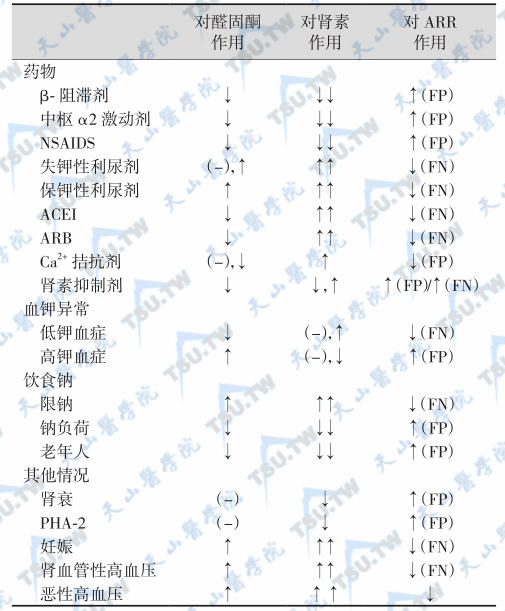
注:ACEI:angiotensin-couverting enzyme inhibitors,血管紧张素转换酶抑制剂;ARBⅠ:angiotensin Ⅱ type 1 receptor blocker,血管紧张素-2 I型受体阻滞剂;FP:false positive,假阳性;FN:false negative,假阴性;NSAID:nonsteroidal antiinflammatory drug,非甾体抗炎药;PHA-2:psendohypoaldosteronism type 2,2型假性醛固酮缺乏症(家族性高血压/低血钾伴正常肾小球滤过率)。
GRA的确诊主要依靠DXM抑制试验(阳性),血18-羟和18-氧皮质醇含量升高和异常的CYP11B1/CYP11B2嵌合基因可明确诊断。目前用长链PCR方法检测CYP11B1/ CYP11B2基因突变的方法快速、稳定,且能对基因的嵌合位点定位。
钠负荷/氟羟可的松试验诊断原醛症
如果单凭醛固酮/PRA比值或醛固酮升高不能诊断原醛症,所有筛选出的可疑病例都必须进行确诊试验,以证实“不适当(自主性)醛固酮分泌”。确诊试验主要包括钠负荷试验和氟羟可的松抑制试验。
试验前准备
钠负荷是原醛症的确诊试验。如果拟进行原醛症确诊试验的患者血压很高,需要持续降压。停用降压药物可能导致急性血管事件,因而禁止因诊断检查而贻误治疗。通常的措施是停用那些对肾素和醛固酮有明显影响的药物而保留影响甚微的降压药物。在确诊试验中可继续使用或建议使用的降压药物参见此表。
试验方法
- 钠负荷试验:高血压和低血钾纠正后即可做钠负荷试验,患者高钠(5g Na/d,相当于每天13g的NaCl)饮食3天。口服钠负荷试验时,如果在高血压和低血钾纠正后,钠排泄量≥200mmol/d,醛固酮≥12μg/d,可认为存在“不适当(自主性)醛固酮分泌”。
- 静脉钠负荷试验:其应用广泛。静脉钠负荷试验前,禁食1晚,次日上午于4小时内输入生理盐水2000ml,然后采血测定PAC。正常人静脉钠负荷后,因血容量扩张,PAC被抑制(<5ng/dl),正常人和一般高血压患者静脉钠负荷试验后,醛固酮分泌被抑制(≤5ng/dl),而原醛症不被抑制(≥10ng/dl),醛固酮介于5~10ng/dl者提示特发性醛固酮增多症的可能性大。钠负荷试验的敏感性和特异性分别为96%与93%。
- 氟羟可的松抑制试验:受试者口服氟羟可的松0.4mg/d,共4天(0.1mg/6h),同时口服氯化钠(6g/d,分3次),检测每日的血钾和血压。如果患者的PRA降低,第4天立位时(上午10时左右)的醛固酮不被抑制到6ng/dl以下,提示为原醛症。因可在试验中发生心电图QT间期延长和左室功能不全,现已少用。
结果分析
正常人尿醛固酮<10μg/d(28nmol/d),血醛固酮<10ng/dl(276.7pmol/L),血钾无明显变化;原醛症患者血、尿醛固酮增高,且不受高钠抑制,尿钾增多,低血钾加重,常低于3.5mmol/L。如尿钠排泄>250mmol/d,而血钾仍为正常水平,且无肾功能不全,则基本可排除原醛症。原醛症患者醛固酮分泌呈自主性,不受高钠饮食的抑制,血、尿醛固酮仍维持高水平。高钠饮食时,肾远曲小管钠离子浓度增高,对钠的重吸收随之增多,钠-钾交换进一步加强,尿钾排泌增多,血钾进一步降低。因此高钠试验可使原醛症的症状和生化改变加重,对轻型原醛症而言,这是一种有用的激发试验。原醛症者醛固酮不被抑制(≥10ng/dl)。醛固酮介于5~10ng/ dl者提示特发性醛固酮增多症的可能性大。值得注意的是,必须先将血钾补充至3.5mmol/L以上才能进行本试验;恶性高血压、充血性心力衰竭患者不宜进行此项试验。部分特醛症患者可出现假阴性结果。对已有严重低血钾的患者亦不宜进行此试验。
其他动态试验协助原醛症诊断
其他动态试验很多,其共同特点是敏感性和特异性较低,因而较少应用。
体位试验
有助于区别醛固酮瘤和特发性醛固酮增多症。在进行体位试验前要先纠正低钾血症。正常人上午8时卧床至中午12时,血醛固酮下降,与ACTH按昼夜节律下降有关,如取立位,血醛固酮上升,说明体位的作用大于ACTH的作用。如试验中同时测定血皮质醇可提高结果分析的准确性。立位及低钠(利尿剂)可刺激正常人肾素-血管紧张素-醛固酮系统,使血浆PRA、AT-2和醛固酮上升;原醛症患者血醛固酮增高,PRA-血管紧张素系统受抑,并且不受体位及低钠的刺激。体位试验正常参考值见下表。
血浆PRA、AT-2、醛固酮的正常参考范围(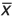 ±s)
±s)
注: ±s:均值±标准差;低钠饮食是指每天钠摄入量控制在20mmol以下;PRA:血浆肾素活性;AT-2:血管紧张素-2;ALD:醛固酮
±s:均值±标准差;低钠饮食是指每天钠摄入量控制在20mmol以下;PRA:血浆肾素活性;AT-2:血管紧张素-2;ALD:醛固酮
醛固酮瘤患者的基础血浆醛固酮明显升高,多超过5.55nmol/L(20ng/dl),取立位后无明显上升或反而下降,这与肾素-血管紧张素系统被强烈抑制且不被兴奋有关。醛固酮生物合成中的前体物18羟-皮质酮(18-OH-corticosterone)>2800nmol/L(100ng/dl)为“异常体位反应”(anomalous postural response)。特发性醛固酮增多症患者于立位时通常有肾素和醛固酮升高反应,立位4小时后血醛固酮在特醛症患者常进一步上升,多较卧位升高33%以上,而18羟-皮质酮无升高或下降。用体位试验鉴别90%的醛固酮瘤和特发性醛固酮增多症,但用于非典型患者的鉴别力明显下降。GRA的反应也与醛固酮瘤相似,因为醛固酮的分泌仅受ACTH的调节,即体位改变不能刺激醛固酮分泌,血浆醛固酮随皮质醇下降而降低。若基础血浆PRA、AT-2、醛固酮均升高,提示为继发性醛固酮增多症。
螺内酯试验
仅能证明醛固酮增多。醛固酮增多症患者用药后第3~4天,先有尿钾明显减少,继而血钾回升,碱血症可被纠正。由于病程、病因及血管并发症等因素的影响,血压对螺内酯的反应程度差别较大。螺内酯试验一般要持续2~4周,如无明确结果,应再延长1~2周。此外,螺内酯的用量要够大,成人一般需口服螺内酯240~320mg/d,螺内酯的用量不足是导致假阴性结果的主要原因。失钾性肾病患者服药前后无变化。螺内酯试验既不能提供醛固酮增多的病因信息,又不能区别醛固酮增多是原发性还是继发性,现已被醛固酮与醛固酮/PRA比值测定取代。
低钠试验
原醛症患者醛固酮分泌增多,PRA受抑制并对低钠饮食无兴奋反应。在低钠饮食时,肾远曲小管中钠离子浓度减少,钠钾交换随之减少,钾排出亦减少,因而尿钠、钾降低,血钾上升。如低血钾由肾小管疾病引起,则限钠后,尿钾无明显减少,血钾亦不上升。正常人低钠饮食后血浆PRA增加,血钾不上升;原醛症患者血浆PRA受抑制,低钠饮食刺激亦无增加,而尿钠、钾排泄明显下降,血钾上升。失盐性肾病患者尿钠、钾排泄不降低,血钾无回升。
钾负荷试验
醛固酮具保钠排钾作用,予以原醛症患者口服补钾后,尿钾排泄增多,血钾难以上升,即对补钾存在抵抗性。原醛症患者血钾多低于正常,补钾后血钾升高仍不明显。因肾小管疾病及其他原因造成的低血钾,补钾后血钾可上升。
卡托普利和氯沙坦试验
卡托普利(captopril,巯甲丙脯酸)是血管紧张素转换酶抑制剂,可抑制AT-2的产生,本试验可作为一线筛选试验。试验的方法之一是在上午9点抽采血后,口服卡托普利50mg,10:30抽血复测血醛固酮和PRA。正常人和原发性高血压患者血醛固酮下降,而原醛症者的血醛固酮升高(为基础值的120%或>15ng/dl)。另一种方法是清晨卧位抽血测血PRA和醛固酮,予以卡托普利25~50mg口服,2小时后于坐位抽血复测血醛固酮和PRA。本试验的敏感性90%~100%,特异性50%~80%。氯沙坦(losartan)试验可用于醛固酮瘤和特醛症的鉴别,鉴别的指标为醛固酮(ng/dl)/肾素活性比值(ng·ml/h),切点为60,如果应用losartan后比值>60,支持醛固酮瘤的诊断 。
AT-2输注试验
卧位抽血测醛固酮,然后以每分钟2ng/kg的速度输注AT-2约1小时,保持卧位再抽血测醛固酮。正常人输注AT-2后,血醛固酮较基础值升高50%以上,多数醛固酮瘤、原发性肾上腺皮质增生症和GRA对AT-2输注无反应,血醛固酮上升低于50%,而特醛症和少数对肾素有反应的醛固酮瘤则有醛固酮升高反应。
赛庚啶试验
予患者口服赛庚啶8mg,服药前及服药后每30分钟抽血1次,历时2小时测血醛固酮。赛庚啶为血清素拮抗剂,可刺激醛固酮分泌。特醛症的一个可能致病机制即为血清素能神经元活性增高,大多数患者服赛庚啶后血浆醛固酮下降0.11nmol/L(4ng/dl)以上,或较基础值下降30%以上,在服药后90分钟下降最明显。醛固酮瘤患者血醛固酮无明显变化。
影像检查提供非特异性诊断信息
肾上腺的体积小,加上肾上腺皮质球状带的厚度与体积仅占肾上腺的5%左右,所以当球状带的醛固酮分泌细胞增生或发生小腺瘤时,很难被肾上腺影像检查发现;另外,2%~10%的正常人存在肾上腺结节(肾上腺意外瘤)。所以,单凭影像检查几乎无法鉴别正常的形态变异、球状带细胞增生、肾上腺皮质增生和肾上腺髓质增生。同时,也难以鉴别肾上腺意外瘤、肾上腺结节和肾上腺腺瘤。临床上,肾上腺的影像检查必须在生化检查已高度怀疑为原醛症的基础上进行,综合分析才能做出正确诊断。在原醛症的病因诊断方面,肾上腺高分辨B型超声、CT、MRI等检查只能提供一般的非特异性信息,而CT肾上腺三维形态重建、PET-CT、放射性碘化胆固醇肾上腺扫描和双侧肾上腺静脉插管分段采血测定醛固酮有一定的鉴别意义。
肾上腺高分辨CT扫描阴性并不能排除肾上腺醛固酮瘤可能,故需要进行肾上腺静脉采样测醛固酮(为目前手术前定位的最佳方法),以鉴别单侧或双侧肾上腺增生。首先用肾上腺CT扫描鉴别出单侧低密度结节者。如果患者的年龄在40岁以上,一般可直接接受肾上腺微创手术治疗;如果患者的年龄在40岁以下,则需加做肾上腺静脉采样测定PRA和醛固酮,以进一步证实原醛症诊断,并借此将醛固酮瘤与PAH鉴别开来。对于无单侧低密度结节,或有微结节及双侧结节者,应进一步行肾上腺静脉采样测定PRA和醛固酮,如仍不能定位,即可诊断为特发性醛固酮增多症。原醛症的亚型病因鉴别见下图表。
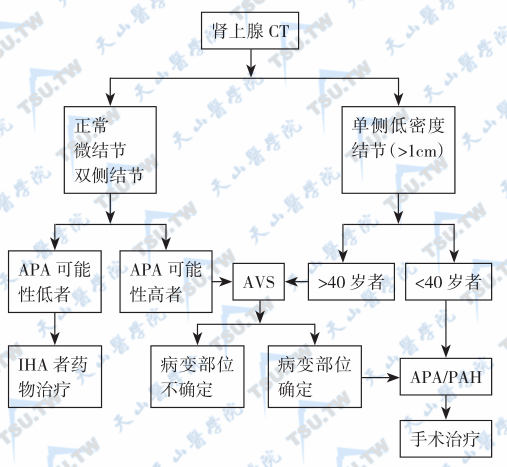
原醛症亚型鉴别方法
注:APA:ALP分泌瘤;IHA:特发性醛固酮增多症;AVS:肾上腺静脉采样,PAH:原发性肾上腺增生
原醛症主要亚型的病因鉴别:
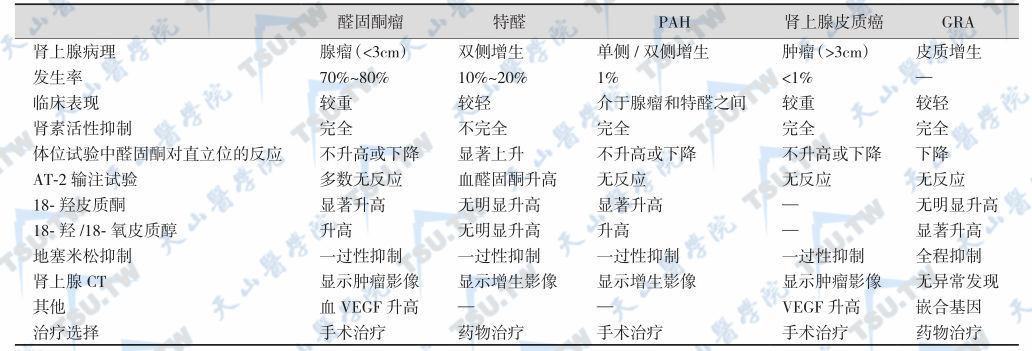
注:醛固酮瘤:醛固酮腺瘤;VEGF:血管内皮生长因子;GRA:糖皮质激素可抑制性醛固酮增多症;PAH:原发性肾上腺皮质增生;特醛:特发性醛固酮增多症
B超与CT/MRI
B型超声可提供肾上腺的大致影像信息。肾上腺CT在对肾上腺病变的定位诊断中应列为首选。目前高分辨CT能检测出直径7~8mm的肾上腺肿块。醛固酮瘤的CT值与一些无功能肾上腺意外瘤相似,低于皮质醇腺瘤和嗜铬细胞瘤。由于肾上腺意外瘤的存在,CT对醛固酮腺瘤的诊断准确性仅70%。当发现单侧肾上腺直径>1cm的等密度或低密度肿物影时,对诊断醛固酮瘤意义较大,而肿块直径>3cm时要警惕分泌醛固酮的皮质癌,但如肿块影在非增强片中CT值低于11Hu,增强后无明显强化则提示为腺瘤,癌肿增强后常见不规则强化改变。特醛症者显示肾上腺正常或弥漫性增大,如为结节性增生则与腺瘤难以鉴别,而且还应与非CRH/ACTH依赖性大结节肾上腺皮质增生(CRH/ ACTH-independent macronodular adrenocortical hyperplasia,AIMAH)鉴别(下图),因而,临床表现和激素测定在肾上腺增生的鉴别中具有不可替代的意义。MRI对醛固酮瘤和其他肾上腺肿瘤的分辨并不优于CT,但醛固酮瘤的T1信号比肝脏低或相等,T2信号稍增高,肾上腺癌在T1为等信号,T2明显增高。
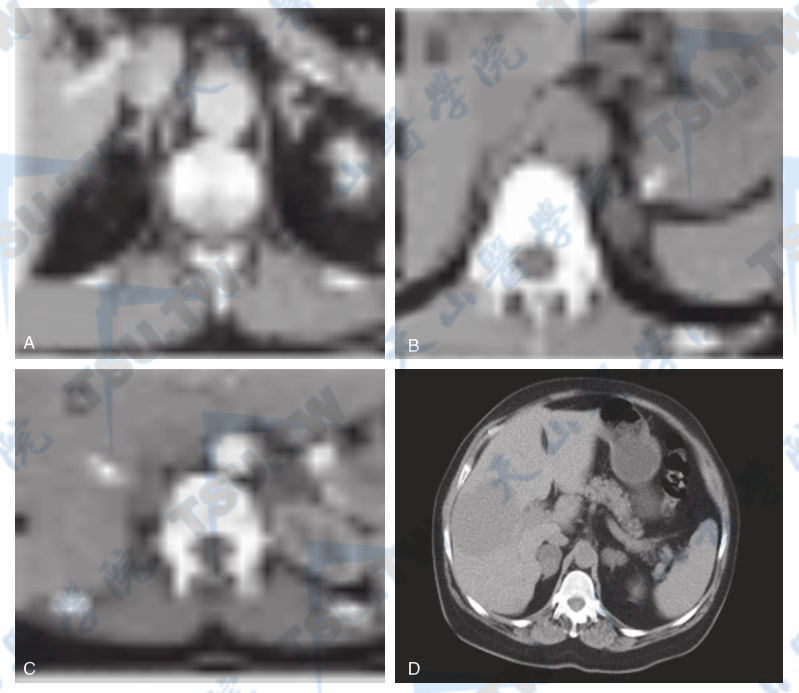
原醛症和肾上腺大结节性增生的CT诊断
注:病例A:仅见双侧肾上腺轻度增生肥大,无结节(原发性肾上腺增生,primary adrenal hyperplasia,PAH);病例B:右侧肾上腺薄层CT可见一低密度结节(醛固酮瘤,aldosterone-producing adenoma,APA):病例C:双侧肾上腺均可见到结节(多结节肾上腺皮质增生,multinodular adrenocortical hyperplasia,MUAH):病例D:双侧肾上腺增大(左侧CT值14,右侧CT值26),病理诊断为非CRH/ACTH依赖性大结节肾上腺皮质增生(CRH/ACTH-independent macronodular adrenocortical hyperplasia,AIMAH)
鉴别过多醛固酮来源于单侧或双侧肾上腺的方法主要有CT、MRI和肾上腺静脉采样。鉴别的意义在于:单侧病变可用手术治疗而双侧病变只能用药物治疗。1977~2009年的文献资料表明,以肾上腺静脉采样结果为标准,CT/MRI的鉴别误差高达37.8%,因而仅根据CT/MRI来鉴别高醛固酮血症来源是不可靠的。
核素扫描
根据131I标记胆固醇在肾上腺转化为皮质激素的原理,用扫描法可显示腺瘤及增生组织的131I浓集,如在DXM抑制期进行核素扫描,不仅能显示皮质形态,还能反映皮质的功能状态。检查前3天开始服用碘化物(复方碘溶液,每次5滴,每天3次)和DXM(每次2mg,每天4次),直至检查结束,其目的是封闭甲状腺对示踪放射碘的摄取和抑制ACTH释放。第4天给予示踪剂(常用NP-59,131I-6βiodomethyl-19-norcholesterol),48小时后双侧肾上腺摄取不对称者提示腺瘤,而72小时后两侧摄取对称则提示双侧增生。诊断准确度为72%,如结合CT扫描可对92%的肾上腺病变准确分辨。NP-59可用于醛固酮瘤和特发性醛固酮增多症的鉴别,但单侧或双侧显影决定于肿瘤的大小,当肿瘤的体积很小时,可呈双侧显影而误诊为特发性双侧增生;或将单侧显影的特发性增多症错判为醛固酮瘤,单侧显影亦见于其他非醛固酮分泌性肾上腺肿瘤或结节。如肾上腺CT正常,放射性碘化胆固醇扫描不会有更多帮助,所以此项检查仅在其他检查结果有矛盾时选用。
双侧肾上腺静脉血醛固酮测定
如果上述检查均不能确定原醛症的病因,可进行此项检查。肾上腺静脉采样的具体步骤是:①双侧肾上腺静脉插管(左侧用SF Simmons-2管,左侧用5F-Cobra-3管),并用静脉造影证实插管无误;②自肾下静脉和左右肾上腺静脉各采血2份;③静注替可克肽0.125mg,继用0.125mg静滴(5分钟);④5分钟后自肾下静脉和左右肾上腺静脉各采血1份,10分钟后采血各2份。插管采血过程中持续输入ACTH(5U/h),以尽量减少因应激诱发的内源性ACTH释放,后者会导致肾上腺皮质激素一过性分泌增加。若一侧肾上腺静脉血醛固酮较对侧高10倍以上,则醛固酮升高的一侧为腺瘤(醛固酮瘤)。若两侧血醛固酮都升高,并相差20%~50%,可诊断为特发性醛固酮增多症。因双侧肾上腺静脉插管的技术难度较大,失败率高(25%),且为有创性检查,偶尔可引起肾上腺出血或血栓形成等,故不列为常规检查。
肾上腺静脉采样时,需要测定肾上腺静脉和下腔静脉的皮质醇/醛固酮比值。文献报道的测定指标和鉴别标准不一,一般用于鉴别Cushing综合征的病因时,需与替可克肽兴奋试验联合应用。于肾上腺静脉采样同时行替可克肽滴注,促进醛固酮分泌,可使阳性率提高到95%,校正的醛固酮/皮质醇比值>4∶1提示单侧原醛症,并可考虑手术治疗。
